Таблетки от энуреза у взрослых — Мочеиспускание, Энурез (недержание мочи)
Энурез представляет собой заболевание, характеризующееся недержанием мочи. Болезнь может проявиться у каждого, поэтому важно знать, какие таблетки от недержания мочи нужно принимать. При энурезе опорожнение происходит настолько внезапно, что человек либо не успевает почувствовать позывов к мочеиспусканию, либо не успевает предпринять никаких действий даже тогда, когда находится в непосредственной близости к туалету. Болезнь обусловлена разными факторами, а препаратов для ее излечения существует немало, поэтому важно не заниматься самолечением, а обратиться к специалисту в случае возникновения симптомов, дабы он смог назначить правильное лечение таблетками и их дозировку.
Действие лекарства базируется на расслаблении мышц и увеличении тонуса сфинктера, основной задачей которого выступает контроль над выведением из организма урины. Выпускается в форме лекарственных таблеток, покрытых оболочкой. Содержание активного компонента (троспия хлорида) в препарате составляет 5 мг. Применяется «Спазмекс» по 2—3 таблетки 3 раза в сутки до приема пищи. Лечение таблетками составляет приблизительно 3 месяца.
Воздействует на мышцы мочевыводящей системы, делая их более восприимчивыми. Производится в виде таблеток белого цвета с делением посередине, в которых действующим компонентом выступает оксибутинин гидрохлорид (5 мг). Назначают лекарственное средство от энуреза по 1 таблетке 2 или 3 раза в сутки. Последнюю таблетку следует принимать непосредственно перед сном.
Ученые сходятся во мнении, что недержание у взрослых могут вызывать психологические расстройства и проблемы на нервной почве. Нервная система нередко пагубно влияет на функционирование мочевыводящих путей, за счет чего образуется недержание мочи. Основными причинами развития энуреза от нервов являются:
- частые стрессы и нервные переживания;
- продолжительное переживание негативных эмоций;
- депрессии.
При недержании мочи из-за нервов лечение предполагает комплексную терапию, в которую должны входить психотерапевтическая и медикаментозная терапии. Пациенту важно обратиться за помощью к неврологу, чтобы понять причину появления заболевания и устранить ее. Специалисты рекомендуют больным в первую очередь разобраться со своими душевными переживаниями и не держать эмоции в себе, выплескивая их наружу. Затем пациентам для лечения энуреза назначается медикаментозная терапия, в которую чаще всего входят нижеприведенные препараты.
Базируется действие лекарственного средства на том, что оно увеличивает объем мочевого пузыря, помогает расслаблять мышцы органа и лечить недержание мочи. Помимо этого, медикамент оказывает благоприятное влияние на сон пациента, помогая быстро и крепко засыпать, а также снимает мышечные спазмы. Специалисты назначают применение лекарства по 1-й таблетке в день за полчаса до сна.
Употребляется медикамент для улучшения работы мозга и для уменьшения мышечного напряжения мочевого пузыря, что помогает вылечить недержание мочи у пожилых женщин и у пожилых мужчин. Пациент, принимающий препарат, будет просыпаться от мочеиспускательных позывов, что уменьшит риск непроизвольного вывода мочи. Пьют «Пантогам» по 3 таблетки в день спустя полчаса после приема пищи. Длительность лечения составляет 3 месяца.
Основное действие лекарства направлено на улучшение метаболизма мозга. Помимо этого, «Глицин» помогает снять депрессию, которая нередко бывает вызвана непроизвольным мочеиспусканием. Препарат способен улучшать настроение и оказывать благоприятное воздействие на сон пациента. Пить медикамент следует по 2—3 таблетки в день. Срок терапии зависит от индивидуальных особенностей пациента и длится от 2-х недель до месяца.
Применяется препарат при тревожных и навязчивых состояниях, психопатии и энурезе. Благоприятно действует на функции головного мозга, а также помогает устранить переживания перед сном, которые связаны с возможным недержанием урины ночью в ходе сна. Специалисты прописывают медикамент по 1-й таблетке в день, за полчаса до отхода ко сну. Вылечит «Фенибут» пациента за 7—10 дней.
Действие лекарства направлено на увеличение объема мочевого пузыря. Помимо этого, «Мелипрамин» помогает делать сон не таким крепким, как до этого, что способствует пробуждению в случае возникновения позывов к мочеиспусканию. Употребляют лекарственное средство по 1-й таблетке 3 раза в сутки независимо от приема еды. Длительность лечения чаще всего составляет несколько недель.
Специалисты прописывают лекарственные средства при энурезе исходя из того, что стало причиной развития заболевания. В случаях, когда непроизвольное мочеиспускание спровоцировано нехваткой женских гормонов, назначаются препараты, содержащие эстроген. Наиболее популярными средствами являются «Эстрадиол», «Микрофоллин» и «Пресомен». «Эстрадиол» назначают по 2 мг в сутки. Курс терапии составляет 21 день, после чего следует сделать перерыв, а после продолжить лечение в случаях необходимости. Дозировка «Микрофоллина» определяется в индивидуальном порядке и составляет от 20 до 100 мг в сутки. «Пресомен» употребляют по 0,625—1,25 мг в сутки. Длительность лечения составляет 21 день, после чего следует недельный перерыв. Затем можно продолжить терапию лекарством.
В случаях недержания мочи у мужчин из-за гиперактивности мочевого пузыря применяются антихолинергические медикаменты. К ним относятся «Толтерадин» и «Оксибутин». «Толтерадин» следует принимать по 2 мг 2 раза в день. Курс лечения зависит от определенного случая и может продолжаться от 3-х до 6-ти месяцев. «Оксибутинин» применяется от недержания мочи у пожилых людей. Употреблять его нужно перед едой, чаще всего по 5 мг 2—3 раза в сутки. Точную дозировку и длительность лечения назначает лечащий врач.
Если энурез имеет временный характер, доктора прописывают «Десмопрессин», который может быть использован как в составе комплексного лечения, так и применяться в единичном порядке. Дозировку назначает специалист, исходя из индивидуальных особенностей пациента, однако, суточную дозу нужно разбить на несколько приемов и не допускать введения более 40 мкг в сутки.
источник
По МКБ-10 невротический энурез относится к рубрике F98.0 – энурез неорганической природы. В нее включаются:
— недержание мочи неорганического происхождения;
— энурез первичный неорганической природы;
— энурез вторичный неорганической природы.
Невротический энурез – это расстройство, характеризуемое непроизвольным недержанием мочи, днем и/или ночью, что является ненормальным по отношению к умственному возрасту ребенка; оно не является следствием отсутствия контроля за функцией мочевого пузыря, обусловленного каким-либо неврологическим нарушением или эпилептическими припадками или структурно аномалией мочевого тракта.
Данное заболевание встречается в 7% у мальчиков и в 3% у девочек в возрасте 5 лет, у 3% мальчиков и 2% девочек в возрасте 10 лет, у 1 % мальчиков и почти полностью отсутствует у девочек в возрасте 18 лет.
Энурез подразделяется на два вида (по возрастному критерию): первичный и вторичный. Дети с первичным энурезом никогда не контролировали мочеиспускание или период контроля не превышал 3-6 мес. При вторичном (приобретенном или регрессирующем) энурезе после продолжительного периода контроля мочеиспускания, длительностью от нескольких месяцев (не менее 3-6 мес.) до нескольких лет, недержание мочи возобновляется.
По времени эпизодов упускания мочи различают ночной, дневной и смешанный типы энуреза. При ночном энурезе непроизвольное мочеиспускание происходит только ночью, при дневном — непроизвольное мочеиспускание происходит днем, в часы бодрствования. Что касается смешанного типа энуреза, то в этом случает у больных наблюдается ночной и дневной энурезы.
Далее. Выделяют основные механизмы патогенеза энуреза, среди которых: задержка созревания центральной нервной системы (ЦНС), нарушения реакции активации во время сна, механизмы наследственности, нарушения ритма секреции антидиуретического гормона, действие психологических факторов и стресса (например, психическое и физическое насилие, посттравматическое стрессовое расстройство, развод родителей, нарушение детско-родительских отношений и др.) и влияние урологических нарушений.
Следует отметить, что неорганический энурез может быть моносимптоматическим состоянием или сочетаться с более широко распространенными эмоциональными или поведенческими расстройствами в детском возрасте (например, с СДВГ). В последнем случае есть неопределенность относительно механизмов, вовлеченных в такое сочетание. Эмоциональные проблемы могут возникать вторично вследствие дистресса или стыда, связанного с энурезом, Энурез может способствовать формированию других психических нарушений, или же энурез и эмоциональные (поведенческие) расстройства могут возникать параллельно из родственных этиологических факторов. В каждом индивидуальном случае нет прямого и не вызывающего сомнении решения между этими альтернативами, и диагноз должен ставиться на основании того, какой тип расстройства (то есть энурез или эмоциональное (поведенческое) нарушение) составляет главную проблему.
Следует сказать об этиологии невротического энуреза. Как пишут Г.И. Каплан и Дж.Сэдок «в норме контроль над мочевым пузырем развивается постепенно, и на него влияют особенности нейромышечной системы, когнитивной функции, социально-экономические факторы, обучение пользоваться туалетом и, возможно, генетические факторы. Нарушения одного или более из этих факторов могут вызывать задержку в развитии способности удерживаться от мочеиспускания. Хотя наличие органического поражения не дает возможности поставить диагноз хронического энуреза, коррекция анатомического дефекта или лечение инфекции не всегда излечивает энурез, что указывает на наличие в некоторых случаях функционального этиологического фактора. В лонгитюдном исследовании развития детей показано, что те дети, которые страдали энурезом, примерно вдвое чаще имеют задержки развития. Около 75% детей больных энурезом имеют родственников первой степени родства, также страдающих энурезом. Уровень конкордантности выше у монозиготных близнецов, чем у дизиготных. Хотя генетический компонент может вносить свой вклад, большая роль принадлежит наличию толерантности к энурезу в этих семьях, а также другим психологическим факторам. Большинство больных с невротическим энурезом имеют соматически здоровый мочевой пузырь, но он «функционально мал». Таким образом, дети, страдающие энурезом, ощущают потребность помочиться при менее наполненном мочевом пузыре, чем это имеет место в норме, и, следовательно, они мочатся более часто и в меньшем количестве, чем нормальные дети. Психологический стресс может в некоторых случаях усиливать вторичный энурез. У маленьких детей это расстройство бывает, в частности, связано с рождением сиблиига, госпитализацией между 2 и 4 годами, началом учебы в школе, распадом семьи (из-за развода или смерти) или переездом на новое место жительства».
Рассмотрим особенности клинической картины энуреза. Г.И. Каплан и Дж.Сэдок в книге «Клиническая психиатрия» рассматривают клинику неорганического энуреза так: «энурез обычно прекращается сам по себе. Когда ребенок приучается контролировать себя, то и психические нарушения, как правило, не развиваются. Большинство больных отмечают, что имеющиеся у них нарушения вызывают дистонию Эго, и когда энурез прекращается, у них повышается самооценка и уверенность в себе. В 80% случаев энурез является первичным, и такие дети не могут поддерживать контроль над своим мочевым пузырем в течение года. Вторичный энурез обычно начинается в возрасте между 5 и 8 годами; если он появляется намного позже, особенно в зрелом возрасте, следует искать органический фактор. Имеются некоторые данные о том, что вторичный энурез у детей более часто связан с имеющимися психическими нарушениями, чем первичный энурез. Энурез не связан с какой-либо определенной стадией сна или временем ночи, а, наоборот, наблюдается в случайном порядке. В большинстве случаев качество сна остается нормальным. Имеются также некоторые данные, что страдающие энурезом во сне производят больше звуков, чем здоровые дети. Рецидивы могут иметь место как у детей, которые излечились спонтанно, так и у тех, которые получали терапию. Значительные эмоциональные и социальные проблемы, которые возникают при энурезе, обычно являются результатом первичного расстройства и включают низкую самооценку, чувство собственной неполноценности, скованность и ограничения в социальном плане и внутрисемейные конфликты.
Что касается диагностики энуреза, то она может включать в себя медицинское обследование, клиническое интервью, дневниковые записи. Медицинское обследование необходимо для исключения возможных органических причин. Органические факторы наиболее часто обнаруживаются у детей, у которых имеет место и ночной и дневной энурез, сочетающиеся с частым мочеиспусканием и срочной необходимостью опорожнить мочевой пузырь. Они включают:
1) нарушения мочеполовой системы – структурные, неврологические и инфекционные – например, уропатию с закупоркой, скрытую расщелину позвоночника и цистит;
2) другие органические расстройства, которые могут обусловливать полиурию и энурез, например, сахарный диабет или несахарный диабет;
3) расстройства сознания и сна, например, припадки, опьянение и сомнамбулизм, во время которых больной теряет мочу;
4) побочные эффекты лечения антипсихотическими препаратами, например тиоридазином.
Клиническое интервью должно быть подробным и всесторонним, ориентированным на получение информации в пяти областях. Во-первых, собирается информация, касающаяся проявлений энуреза в дневное и ночное время. Во-вторых, изучается история возникновения энуреза и предыдущих попыток лечения. Трудности во время приучения ребенка к горшку, какие методы борьбы с энурезом использовались ранее и с каким результатом, был ли у ребенка период воздержания – все это будет влиять на выбор терапии. В-третьих, собирается краткая история на предмет наличия в семье заболеваний почек и диабета. Если родители или другие члены семьи в прошлом страдали энурезом, это может влиять на их отношение к энурезу у ребенка и на его лечение. Например, родственники могут настаивать, что проблема пройдет с возрастом, или напротив, они могут быть чересчур требовательны к ребенку-энуретику. Кстати, отмечается положительная корреляция между терпимым, толерантным отношением родителей к проблеме недержания и терапевтическим успехом. Четвертая область интервью посвящена выявлению других поведенческих проблем у ребенка. Если ребенку свойственна несговорчивость и упрямство, это может негативно сказаться на результатах лечения, поэтому имеет смысл сначала наладить эту сторону поведения. Также есть клинические данные о том, что некоторые дети избегают ходить в туалет по ночам из-за страхов темноты и/или туалета. Такие страхи могут оказаться причиной того, что ребенок по ночам мочится в постель. И наконец в-пятых, должна быть собрана информация об обстановке дома и в семье. Супружеские и семейные трудности могут осложнять лечение энуреза и привести к терапевтической неудаче.
Дневниковые записи, документирующие характер детского проблемного поведения в течение трехнедельного периода, служат точкой отсчета для результатов применяемой терапии. За эти три недели можно также оценить уровень родительской кооперации и заинтересованности в лечении (по тому, насколько добросовестно они будут вести дневник). Как часто случается недержание, объем мочевого пузыря, размеры мокрого пятна, время эпизода, было ли спонтанное пробуждение – все эти подробности должны быть исследованы. Некоторые дети положительно реагировали на самонаблюдение, советы и поддержку взрослых, которые легко могут быть применены в этот период.
В МКБ-10 рекомендуются следующие диагностические критерии энуреза: «хронологический и умственный возраст ребенка не менее 5 лет; частота эпизодов упускания мочи – не реже 2 раз в месяц у детей в возрасте до 7 лет и
не реже 1 раза в месяц у детей в возрасте 7 лет и старше; энурез не является прямым следствием анатомических аномалий мочевых путей, эпилептических припадков, неврологических расстройств или какого-либо непсихиатрического заболевания; непроизвольное мочеиспускание должно отмечаться не менее 3 мес. подряд».
Обратим особое внимание на особенности лечения энуреза.
Обучение пользованию туалетом. Во-первых, необходимо, что бы родители предприняли попытку, как следует научить ребенка пользоваться туалетом, особенно в случае первичного энуреза. Если этого не было сделано, надо обучить, как это сделать и родителей, и больного. Полезно делать записи, чтобы знать, на каком фоне начиналось обучение, и следить за его успешностью, которая сама по себе может быть подкреплением. К другим методам относится ограничение потребления жидкости перед сном и ночная побудка для посещения туалета.
Поведенческая терапия. Классическое обусловливание со звонком (или гудком) и специальным аппаратом является наиболее эффективным и совершенно безопасным методом лечения энуреза. Эффект обеспечивается более чем в 50% случаев. Лечение одинаково показано детям и с наличием психических нарушений, и без них; «замещающий симптом» также отсутствует. Препятствия могут возникать в виде несогласия ребенка или семьи и неумения правильно пользоваться аппаратом, а также рецидивов.
Также применяются тренировка мочевого пузыря — похвала или вознаграждение за более длительный период воздержания от мочеиспускания во время бодрствования. Хотя этот метод иногда приносит успех, он менее эффективен, чем звонок и аппарат.
Медикаментозная терапия. Рекомендовано использование седативных средств (например, новопассит, валериана, персен), дриптан и антидеприссанты.
Психотерапия. Можно использовать песочную терапию и арт-тарепию, как индивидуально с ребенком, так и с семьей. Хороший эффект психотерапия может дать в отношении эмоциональных и семейных проблем, возникающих вторично к основному нарушению, или в отношении имеющихся психических нарушений.
источник
Невротический энурез включен в класс расстройств F98 — другие поведенческие и эмоциональные расстройства с началом в детском и подростковом возрасте.
Определение. Под энурезом понимают утрату контроля над мочеиспусканием в ночное и дневное время.
Этиология. Контроль мочеиспускания зависит от уровня развития нервно-мышечного аппарата, регулирующего деятельность мочевого пузыря, эмоциональной и когнитивной сферы, стиля воспитания навыков опрятности, характера взаимоотношений в семьях.
Нарушения на любом уровне регуляции могут стать причиной энуреза. Значимость генетического фактора подтверждается тем, что 75% больных имеют наследственную отягощенность этим расстройством.
Неорганический энурез может быть следствием хронической психогении — развод родителей, их выраженный конфликт, рождение сиблинга, начало учебы в школе, отрыв от матери, эмоциональное отвержение ребенка, особенно усиливающееся при появлении энуреза.
Неорганический энурез может быть проявлением протестных реакций, с помощью которых ребенок либо сигнализирует окружающим о своем дискомфорте, либо бессознательно пытается переструктурировать отношения членов семьи, либо то и другое одновременно.
Согласно данным ЭЭГ ночное недержание мочи возникает при переходе от медленной фазы сна к быстрой, вследствие чего энурез рассматривается как своеобразный патологический компенсаторный механизм регуляции системы сон-бодрствование.
Одной из возможных причин возникновения энуреза является дефект установления правильного циркадного ритма выброса антидиуретического гормона вазопрессина, который в норме обеспечивает снижение диуреза в ночное время.
Эпидемиология. Распространенность составляет 7% у мальчиков и 3% у девочек в возрасте до 5 лет, 3% мальчиков и 2% девочек в возрасте до 10 лет и 1% мальчиков и 0,4% девочек в возрасте до 18 лет. Дневной энурез более характерен для девочек.
Клиника. Энурез делят на первичный и вторичный.
Первичный энурез встречается в 80% случаев, при нем контроль над мо-чеиспуксканием отсутствует с момента рождения.
Вторичный энурез возникает под воздействием психосоциальных стрессоров у детей 5-8 лет после периода удовлетворительного контроля над мочеиспусканием.
Недержание мочи обычно появляется через 0,5-3 часа после засыпания, но у некоторых детей это происходит в любое время ночи или непосредственно перед пробуждением.
Дневной энурез часто сочетается с ночным, либо выступает самостоятельно. Дети с дневным энурезом обладают инфантилизмом и истерическими чертами личности.
В преморбиде дети с энурезом имеют сниженную самооценку, черты тор-мозимости, демонстративности и истеричности, признаки вегетососудистой дистонии.
Энурез для ребенка является эго-дистонным симптомом.
При энурезе высока коморбидность с энкопрезом, задержками развития и нарушениями сна.
Диагноз. Диагноз неорганического энуреза устанавливается на основе критериев МКБ-10.
A. Хронологический и умственный возраст ребенка не менее 5 лет.
Б. Непроизвольное или преднамеренное испускание мочи в кровати или в одежде, которое происходит с частотой не реже 2 раз в месяц у детей в возрасте до 7 лет, и не реже 1 раза в месяц у детей в возрасте 7 лет или старше.
B. Энурез не является следствием эпилептических припадков или неврологического расстройства и не является прямым следствием анатомических аномалий мочевых путей или любого другого непсихиатрического состояния.
Г. Нет психического расстройства, которое отвечало бы другим категориям МКБ-10.
Д. Состояние должно отмечаться не менее 3 месяцев. Возможная классификация по пятому знаку: F98.00 только ночной энурез; F98.01 только дневной энурез; F98.02 ночной и дневной энурез.
источник
Острые и неожиданные позывы сходить в туалет, которые должны быть удовлетворены сиюминутно, говорят о наличии проблемы с мочевым пузырем. Его гиперактивность в большинстве случаев вызвана нервным перенапряжением и стрессом, поэтому недержание мочи стрессовое часто заболевание. Больше всего ему подвержены люди после 40 лет. Эта проблема мешает жить и причиняет много неудобств.
Этим вопросом задаются все страдающие от недержания мочи, при этом к специалистам обращаются менее половины женщин и не более четверти мужчин. Об этом говорят исследования, проведенные изданием «Урология».
Многим сложно обсуждать подобные вопросы с лечащим врачом, но сделать это нужно, ведь стрессовое недержание мочи нарушает жизнь, мешает решать текущие задачи, заставляя отвлекаться, нервничать. Ограничение социальной активности является первейшей причиной обращения к доктору.
Стоит понимать, что недержание мочи может стать свидетельством более сложного и опасного заболевания, например, злокачественной опухоли. Поэтому нужно не ограничиваться применением средств гигиены, а обратиться к специалисту. Лечение стрессового недержания мочи, проведённое своевременно, позволит решить проблему быстро и эффективно.
Существуют различные причины появления заболевания, которые могут быть неодинаковыми у мужчин и женщин. Главным фактором у мужчин, вызывающим проблемы с мочеиспусканием, становится заболевание предстательной железы. Но в большинстве случаев недержание наблюдается у женщин.

Это связано с особенностями анатомии. Длина мочеиспускательного канала у женщин значительно короче, а ширина больше.Часто наблюдаются нарушения в анатомии женских органов. К причинам возникновения проблем у женщин относят:
- Травмы при родах, разрыв тканей промежности, растяжение тазовых мышц;
- Лишний вес, ожирение;
- Операции, проведённые на женских органах;
- Климакс, возрастные изменения.
Могут быть и общие причины недержания, но большинство из них также связаны с нервным напряжением и переутомлением. Заболевания, которые провоцируют проблему, следующие:
- Воспаление мочевого пузыря;
- Инфекции мочеполовой системы;
- Сахарный диабет;
- Нарушения работы почек;
- Травмированный позвоночник;
- Запоры.
Возникновению проблемы способствуют увлечение алкоголем и кофе, приём лекарственных препаратов, большие физические нагрузки. Контроль над мочеиспусканием теряется при сильных психологических нарушениях, хронических дистрессах.
Довольно часто наблюдается сразу несколько причин, и они обязательно должны учитываться при лечении стрессового недержания мочи.
Стрессовое выделение мочи лечится комплексно, направление лечения зависит от причин возникновения проблемы. Стоит понимать, что заболевание может прогрессировать. Человек в этом случае закрывается и ограничивает общение, женщины боятся, что в общественных местах они неожиданно намокнут или окружающие будут ощущать неприятный запах.
Эта проблема травмирует, но немногие знают, что она решается довольно легко. Современная медицина в 90% случаев помогает решить задачу и избавиться от неприятности навсегда. Для лечения применяются методы немедикаментозные и медикаментозные.
В первую группу входят:
- Физиотерапия. Процедура способствует укреплению тазовых мышц, улучшению кровоснабжения. Применяются прогревание, микротоки, электромагнитные импульсы.


Часто эти методы сопровождаются медикаментозной терапией. Но лекарственные препараты более эффективны при лечении ургентного типа недержания. Для устранения причин стрессового недержания назначаются антидепрессанты, имеются и специальные препараты, которые расслабляют мочевой пузырь и одновременно гасят нервные импульсы на позывы в туалет. Самостоятельно лечиться нельзя, лекарство должен назначать врач.
В некоторых случаях при стрессовом недержании мочи производится хирургическое вмешательство. При этом в арсенале современного уролога имеется больше двух сотен методов оперативного вмешательства. Часто применяются малоинвазивные методики, типа накидывания петли из синтетической ткани. Эта простая процедура производится быстро, позволяя вернуться к нормальной жизни, уже на следующий день женщина отправляется домой.

При лечении заболевания следует придерживаться определённых принципов. В первую очередь стоит пересмотреть свой стиль жизни, наладить нормальное питание и питьевой режим. Отказаться от курения, употребления кофе и алкогольных напитков. В некоторых случаях необходима коррекция веса.
Эффективное комплексное лечение и здоровый образ жизни позволят быстро решить задачу и вернуть человека к полноценной жизни!
источник
При диагнозе недержание мочи лечение в тибетской медицине включает фитотерапию и комплекс внешних методов воздействия по биоактивным точкам тела (точечный массаж, моксотерапия, иглоукалывание) для восстановления баланса нервной системы, улучшения тонуса мышечных тканей тазового дна, повышения уровня энергии в области малого таза.
Лечение методами тибетской медицины позволяет:
- устранить подтекание мочи (как при нагрузках, так и при позывах к мочеиспусканию),
- нормализовать процесс мочеиспускания и устранить сопутствующие симптомы,
- восстановить слаженную работу органов малого таза и тазового дна как единой системы,
- устранить ургентные (внезапные, резкие) позывы к мочеиспусканию,
- нормализовать частоту мочеиспускания,
- увеличить активную функциональную емкость мочевого пузыря.
Кроме того, лечение методами тибетской медицины позволяет повысить местный иммунитет мочеполовой сферы и тем самым снизить риск инфекционных заболеваний (включая цистит), снизить риск гинекологических заболеваний, устранить сопутствующие заболевания и их симптомы, а также в целом гармонизировать нервную систему и комплексно оздоровить организм.
Недержание у женщин встречается в несколько раз чаще, чем у мужчин. Это связано с анатомическими особенностями строения мочевыводящих путей у женщин, с одной стороны, а с другой стороны, подверженностью провоцирующим факторам, таким как роды, климакс и менопауза, беременность.
Помимо подтекания к симптомам недержания мочи у женщин относятся: внезапные позывы к мочеиспусканию, ночное мочеиспускание (никтурия), ощущение неполного опорожнения мочевого пузыря, ощущение инородного тела во влагалище.
Недержание мочи у женщин относится к чрезвычайно распространенным урологическим проблемам. Согласно статистике недержание наблюдается более чем у трети всех женщин, и более чем у одной пятой всех женщин происходит регулярно.
В зависимости от причины, по которой происходит недержание мочи у женщин, различают:
1. Стрессовое недержание мочи.
Стрессовое недержание мочи у женщин – наиболее распространенный тип заболевания, наблюдающийся в половине всех случаев.
При стрессовом недержании проблема состоит в непроизвольной утечке мочи при различных, в том числе самых незначительных напряжениях – кашле, смехе, чихании или физическом напряжении.
2. Смешанное недержание мочи.
Сходный характер имеет смешанное недержание мочи у женщин, состоящее в непроизвольной утечке мочи при значительном напряжении, резком кашле и чихании.
3. Ургентное недержание мочи.
Наконец наименее распространено ургентное недержание мочи у женщин, при котором утечка мочи происходит при позыве к мочеиспусканию.
Помимо этих трех основных видов, может наблюдаться также постоянное подтекание мочи, не связанном с напряжением или позывами к мочеиспусканию.
Недержание мочи у женщин развивается в силу дисбаланса между работой мышечных тканей мочевого пузыря, сфинктеров и мышц тазового дна вследствие нарушения нормальной иннервации области малого таза. Такое нарушение иннервации может быть связано с общим дисбалансом нервной системы (регулирующая система Рлунг – тиб.), либо с локальными неврологическими проблемами (в частности, компрессией седалищного нерва вследствие пояснично-крестцового радикулита).
Другие факторы – особенности трудовой активности (повышенные физические нагрузки), роды, беременность, менопауза, нервные стрессы, кишечные расстройства, анатомические нарушения, хирургическое вмешательство в области малого таза, инфекционные заболевания мочевыводящих путей (например, цистит), травматические повреждения нервных окончаний и мышц тазового дна, прием некоторых лекарственных препаратов.
При диагнозе недержание мочи у женщин лечение в западной медицине, как правило, сводится к медикаментозной симптоматической терапии или хирургическому вмешательству. Альтернативой этим методам является тибетская медицина, которая устраняет не только симптомы недержания мочи у женщин, но и его причину (дисбаланс нервной системы), и сочетает высокую эффективность с безопасностью и отсутствием побочных эффектов.
С точки зрения тибетской медицины, основная причина, по которой происходит недержание мочи – дисбаланс регулирующей системы Рлунг, которая осуществляет нервную регуляцию процессов мочеиспускания и дефекации. Этим объясняется комплексный подход к лечению, применяемый в тибетской медицине.
Нередко недержание мочи у женщин возникает на фоне остеохондроза пояснично-крестцового отдела позвоночника, в результате которого происходит защемление седалищного нерва и нарушается нормальная иннервация мочеполовой сферы. В этом случае лечение методами тибетской медицины включает комплексную рефлексо- и физиотерапию остеохондроза (точечный массаж, иглоукалывание, магнитно-вакуумная терапия, моксотерапия, тибетский массаж, вакуум-терапия, стоун-терапия). Благодаря комплексному лечению удается устранить мышечные спазмы в поясничной области и защемление нервных окончаний, что приводит к восстановлению нормальной иннервации мочеполовой сферы и нормализации процесса мочеиспускания.
Способствующим фактором, приводящим к диагнозу, может послужить избыточный вес. В этом случае лечение проводится на фоне терапии для коррекции веса, включая коррекцию питания, фитотерапию и аурикулотерапию.
Схожей проблемой является заболевание, называемое гиперактивный мочевой пузырь.
К признакам гиперактивного мочевого пузыря относятся: учащенное мочеиспускание (чаще семи раз в день), ночное мочеиспускание (никтурия, или потребность просыпаться ночью для мочеиспускания), учащенное мочеиспускание в ночное время (чаще двух раз за ночь), внезапные позывы к мочеиспусканию (ургентное мочеиспускание), а также непроизвольное подтекание мочи при позывах к мочеиспусканию.
При диагнозе гиперактивный мочевой пузырь лечение методами тибетской медицины направлено в основном на восстановление баланса нервной системы и включает фитопрепараты и точечное воздействие на биоактивные точки тела (точечный массаж, моксотерапия, иглоукалывание).
источник
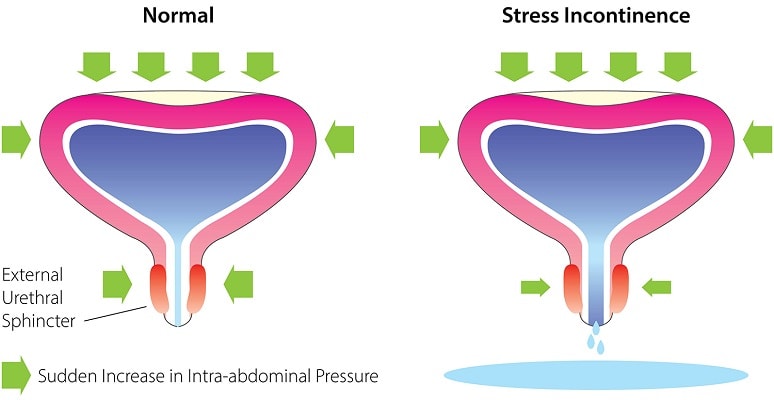
Стрессовое недержание мочи — это такое состояние, при котором происходит бесконтрольное и непроизвольное подтекание некоторого количества мочи во время различных физических нагрузок, кашле, половых контактах, резкой смене положения тела из горизонтального в вертикальное. Происходит это вследствие увеличения тонуса передней брюшной стенки при напряжении мышц.
Недержание мочи представляет собой довольно серьезную проблему с социальной и дискомфортной, мягко выражаясь, с гигиенической стороны.
По данным исследований, эпизоды проявления стрессового недержания мочи у женщин в возрасте до 30 лет наблюдаются у порядка 15-20%, а у женщин в возрасте старше 60 лет — 30%. Это говорит о том, что частота проявления стрессового недержания мочи увеличивается с возрастом.
Клинически стрессовое недержание может проявляться выделением мочи в количестве от нескольких капель, до значительного количества.
Стрессовое недержание мочи является проблемой и для врачей, так как интимность заболевания не дает многим женщинам обратиться за помощью, что в итоге выливается в прогрессирование патологии. Кроме того, некоторые женщины считают, что данное нарушение носит случайный характер и проходит самостоятельно.
Стрессовое недержание мочи может возникать под действием различных факторов:
1. Наследственность. Как ни странно, но наследственность играет немаловажную роль в формировании предрасположенности к патологии;
2. Расовая расположенность. По данным исследований, именно среди лиц, принадлежащих к белой расе, наиболее часто встречается стрессовое недержание мочи;
3. Состояние нервной системы. У женщин с легко возбудимой неустойчивой психикой, гиперактивных, наиболее часто встречаются проявления стрессового недержания мочи;
4. Анатомические особенности. В результате индивидуальных особенностей при внутриутробной закладке органов, а так же в результате особенностей строения самих органов, может возникнуть определенная вероятность возникновения патологии. В частности, при определенном положении мочевого пузыря, может увеличиваться давление на стенки за счет мышц живота. Кроме того, вариабельность в строении и развитии мышечной стенки мочеполовых органов так же влияют на вероятность развития стрессового недержания мочи. Длина мочеточника так же может влиять на формирование патологии;
5. Перенесенные хирургические операции на органах малого таза. Вероятность возникновения стрессового недержания мочи зависит не от операции как таковой, а от осложнений, которые могут проявиться в виде опущения стенок влагалища, выпадении (пролапсе), частичном или полном, органов малого таза. В результате этого происходит механическое воздействие на мочевые сфинктеры, которые теряют тонус, нарушается герметичность и, как результат, происходит выделение определенного количества мочи;
6. Перенесенные роды. В результате растяжения связочного аппарата, возможной травматизации органов, возможно развитие стрессового недержания мочи. Конечно же, беременность и роды не являются гарантом того, что после них будет развиваться данная патология, но количество родов, масса ребенка, а так же различные акушерские пособия при приеме родов могут этому способствовать;
7. Повреждение органов. В результате различных травм (последствия ДТП, колото-резаные повреждения, травмы и т.д.) вероятно нарушение анатомии сфинктеров и мышц, что приведет к нарушению и развитию стрессового недержания мочи;
8. Чрезмерные физические нагрузки. Доказана прямая зависимость увеличения вероятности проявления клиники стрессового недержания мочи от нагрузок при определенных видах спорта, тяжелом физическом труде, связанном с поднятием тяжести и чрезмерном напряжении мышц передней брюшной стенки. В результате постоянного повышения внутрибрюшного давления развивается несостоятельность сфинктеров;
9. Пожилой возраст. Стрессовое недержание мочи в преклонном возрасте развивается вследствие снижения тонуса в органах и системах, изменениях, происходящих на гормональном уровне, а так же на фоне различных присоединившихся заболеваний.
При появлении жалоб следует обязательно показаться врачу, так как стрессовое недержание мочи может быть как следствием различных анатомических и физиологических нарушений, связанных непосредственно с мочеполовой системой женщины, так клиническим проявлением различных тяжелых заболеваний.
Лечение стрессового недержания мочи бывает хирургическим и консервативным (без инструментального вмешательства).
Консервативное лечение заключается в медикаментозной гормональной терапии, в случае проявления стрессового недержания мочи на фоне гормональных изменений, а так же коррекции образа жизни:
— контроль за массой тела;
— нормирование физических нагрузок;
— отказ от курения, употребления алкоголя;
— тренировкой мышц таза
— профилактика малоподвижного образа жизни.
— Вернуться в оглавление раздела «Гинекология»
источник
Одно из самых распространенных урологических заболеваний – стрессовое недержание мочи. Симптомы проявляются при кашле, половом акте или, например, неожиданной физической активности. То есть в любых ситуациях, связанных с напряжением мышц пресса и повышением внутрибрюшного давления. По статистике заболеванию подвержены женщины, но в группу риска входит некоторая часть мужчин, а также детей. В отдельных случаях проблема является социальной и провоцируется стрессами и особенностями характера.
Частое мочеиспускание ухудшает жизнь женщин, если вовремя не обратиться к врачу, то болезнь будет прогрессировать. В запущенных случаях появляется страх выхода из дома, появится в обществе, пройтись по улице.
Стрессовое недержание мочи у женщин может начаться на любом возрастном этапе, но обычно начало заболевания попадает в период с 30 лет. Усугубляют проявления следующие факторы:
- Особенность нервной системы. Стрессовое недержание мочи встречается у женщин импульсивных, нервных, легковозбудимых. Неустойчивая психика провоцирует развитие болезни.
- Анатомическое строение. Индивидуальное положение мочевого пузыря способствует недержанию из-за давления мышц живота.
- Операция на органах малого таза может вызвать осложнения, один из симптомов которых частое мочеиспускание.
Нельзя исключать такие причины, как травмы, пожилой возраст и чрезмерная физическая нагрузка.
Для эффективной помощи необходимо обратиться к врачу — только он поставит точный диагноз, в некоторых случаях необходима операция, которая корректирует непроизвольное испускание. Операция называется слинговая, но ее проводят, если другие методы не дают результата.
Иногда помогает консервативное лечение, сюда входит тренировка мышц тазового дна, физиотерапия и другие. Основное правило – не избегать проблемы, так как стресс, переживание и скрытие факта болезни могут привести к патологической реакции.
Видео: Андрей Ечин, акушер-гинеколог «Стрессовое недержание мочи у женщин»
Стрессовое недержание мочи у большинства мужчин проявляется бесконтрольным истеканием, независимо от предпринимаемых волевых усилий. В острой форме заболевание приводит к тяжелым эмоциональным последствиям и дезадаптации. Часть мужчин вынуждены отказаться от работы и активной жизни, так как появляются трудности с выходом из дома, психологические переживания.
Основные факторы, провоцирующие болезнь:
- Частое мочеиспускание вызвано дисфункцией мочеполовой системы.
- Нарушение нервного контроля, которое приводит к изменению работы органов таза.
- Болезнь Паркинсона, опухоль головного мозга, рассеянный склероз и другие нейрогенные расстройства.
Любое стрессовое недержание у мужчин наступает из-за дефектности сфинктерного механизма, в результате происходит образование чрезмерного давления пузыря.
Обращение к врачу помогает избежать нервных переживаний и истощения у мужчин. Частое мочеиспускание лечится современными методами. Врач диагностирует заболевание, уточняет симптомы, например, есть ли боли при мочеиспускании или моча выходит неполностью. Урологическая проблема у мужчин может решаться хирургическим путем и консервативным способом. Операция может решить проблему в тяжелых случаях.
Частое мочеиспускание лечится физиотерапевтическими методиками, проводится тренировка мочевого пузыря, итогом работы становится условный контроль у мужчин над позывами.
Если мер недостаточно, то показана слинговая операция или установка искусственного сфинктера.
Лечение недержания у мужчин включает назначение лекарственных средств. Их действие – частое мочеиспускание блокируется.
Причины энуреза у детей многообразны, поставить диагноз может только специалист. Родители должны проявлять тактичность и понимание, ведь частое мочеиспускание травмирует детей. При сильном акценте на проблеме у них может развиться неуверенность, низкая самооценка, в тяжелых случаях болезнь влияет на характер.
У детей чаще всего диагностируется ночное недержание. Что провоцирует заболевание?
- Органическое испускание возникает на фоне болезней ЦНС или мочеполовой системы.
- Невротический энурез у детей.
Вторая форма появляется из-за сильной эмоциональной травмы или тяжелого психологического потрясения. Если чадо достигло пятилетнего возраста, а проблема не прекращается, то обязательно нужно обратиться за медицинской и психологической помощью. Иногда болезнь является способом обратить на себя внимание при ссорах родителей, рождении второго малыша, насилии со стороны членов семьи.
Видео: «Школа доктора Комаровского», тема выпуска — Энурез
- Создание спокойной и доброй обстановки в семье.
- Работа с психологом. Специалист может выяснить причину проблемы у детей, определит, что повлияло на развитие заболевание.
Не нужно ругать, стыдить детей. Этим можно только усугубить сложную ситуацию. Стрессовое испускание мочи часто сопровождается тиками, заиканием, проблемами в поведении. Психологи утверждают, что частое мочеиспускание у детей, вызванное стрессом, — это своеобразный крик о помощи, так как малыш не может сказать о своих переживаниях.
Деликатная проблема может появиться у мужчин, детей, но особенно заболеванию подвержены женщины. Диагностировать проблему может только врач, в некоторых случаях рекомендована операция, но существуют и консервативные методы лечения.
источник
Энурез – это недержание мочи.
Отдельно выделяют ночное и дневное недержание мочи.
По МКБ – 10 энурез шифруется кодом психиатров F 98.0; неврологи вынуждены шифровать как G 93.8 — другие уточненные нарушения нервной системы.
По данным разных авторов частота энуреза у детей колеблется от 2,2 до 38% .
Среди детей страдает энурезом около 10-15 %. Чем младше ребенок, чем выше частота, из-за возрастной незрелости регуляции функции тазовых органов.
У детей старше 12 лет — 4,5% страдают энурезом.
У взрослых — 1% населения старше 18 лет; но частота возрастает после 60 лет.
В целом, около 0,5% всего населения мира страдает энурезом .
Энурез у мальчиков встречается чаще, чем у девочек в соотношении 3:2; такой перевес сохраняется по всем возрастам.
Страдание энурезом снижает качество жизни пациентов и их близких; способствует конфликтам; приводит к дисгармоничным отношениям с противоположным полом в будущем; большинство скрывают и стыдятся болезни; затруднительно часто менять постельное белье и одежду для сна. В 30% случаев родители в целях помощи ругают, стыдят и наказывают за то, что ребенок писается ночью в постель . Но такие меры лишь усиливают невроз и энурез. Надо пояснить, что недержание мочи во время сна – это неконтролируемое, непроизвольное упускание мочи. Лечение энуреза необходимо.
В нашей стране обращаются к неврологу , урологу, гинекологу. Ребенок писается в кровать – одна из самых распространенных детских проблем, следовательно, надо обращаться к хорошему педиатру или семейному врачу.

Впервые описал болезнь Ибн Сина (Авиценна) в 1023 году в знаменитой книге Канон врачебной науки. Он считал, что мочеиспускание происходит во время глубокого сна, давал советы для исцеления. Его умозаключениями пользовались врачи на протяжении веков.

Термин «энурез» означает «мочиться» , произведен от греческого слова «enourein».
Проблема энуреза имеет древнюю историю.
В одной из старинных медицинских книг «Enuresis nocturna» описано исследование в армии, проведенное в связи с участившимися случаями энуреза.
Интересно, что в 18 веке больных энурезом называли «мочунами». Симуляцию по прежней терминологии обозначали «притворной болезнью». Мочуны считались негодными к службе, поэтому некоторые несознательные молодые люди симулировали.
А вот какими способами помогали избавиться от энуреза на военных кораблях до революции. Мочуна размещали на втором этаже ярусных коек. После мокрой ночи в ответ на несанкционированное мочеиспускание следовало разбирательство и помощь агрессивно настроенного соседа снизу.
1837 год – начало углубленного исследования темы энуреза .
- Установлена связь между энурезом и аденоидными вегетациями .
До 80% случаев после восстановления носового дыхания проблемы с недержанием исчезали. Аденоиды вызывают дефицит кислорода, хроническую гипоксию головного мозга, что задерживает созревание его связей, регулирующих произвольное мочеиспускание. Хотя далеко не все дети с аденоидами страдают энурезом.
- В лечении использовали разные средства с хорошими результатами на практике.
1. В 1841 году выходит книга «Польза впрыскиваний тепловатой воды при непроизвольном мочеиспускании».
2. В 1845 году издание «Употребление селитры и бензоевой кислоты против ночного недержания мочи «.
- В начале 19 столетия врачи изучали причины энуреза , проводили многочисленные исследования.
В 1909 году на международном конгрессе в Будапеште ученые Футч и Маттусчек доложили, что причиной энуреза зачастую результат недоразвития нижней части спинного мозга.
Маркерами незрелости, кроме энуреза, считали избыточный рост волос в области крестца, синдактилию, spina bifida (незаращение дужек позвонков), косолапость.
- Пациентов с энурезом с учетом этиологии разделили на группы.
Классификация ученого А.А. Певницкого:
1. Пациенты с недостатком интеллекта (олигофрены)
2. С органическими заболеваниями спинного мозга и расстройствами мочевого пузыря
3. Пациенты с миелодисплазией
4. Пациенты с диабетом
5. С воспалительными заболеваниями в мочевом пузыре и уретре
6. Энурез, развившийся на почве нервного и мышечного истощения, вследствие тяжелых инфекционных заболеваний
- Актуальной причиной энуреза в начале 19 века был « наследственный сифилис «, когда плод был инфицирован внутриутробно от матери с активной формой сифилиса.
- При анализе не выявлено связи возникновения энуреза с возрастом родителей и по количеству родов у матери. Надо отметить, что количество родов у женщин в 19 веке составляло до 14 и выше, в среднем по 4-10 родов у каждой женщины . Такая статистика резко изменилась в наши дни.
Отмеченный Зигмундом Фрейдом , далее изучавшийся в трудах Дж. Садгера вопрос уретральной или мочевой эротике , ее связи с формированием характера, имел немало сторонников.
- Фрейд отметил пациентов с энурезом как особый тип людей с типичными чертами характера: аккуратностью, бережливостью, упрямством, дотошностью.
У некоторых в период младенчества проявляется произвольными задержками акта дефекации с целью испытать особое чувство удовольствия .
- Садгер выявил в отдельную категорию детей с незрелостью к 3 годам регуляции удержания мочи. Процесс мочеиспускания у них сопровождается особым эрогенным удовольствием, наслаждением и облегчением.
Как разнятся теории происхождения энуреза!
На данный момент психотерапевтическая помощь актуальна у большой части пациентов с энурезом.
Классификация энуреза
По классификации разделяют первичный и вторичный энурез.
Первичный энурез возникает самостоятельно, при отсутствии другой причины, когда при наполненном мочевом пузыре происходит недержание мочи, нет сигнала на пробуждение во время сна, нарушена или незрела регуляция функции тазовых органов.
Вторичный энурез является следствием нескольких врожденных и приобретенных заболеваний.
Отдельно известен и смешанный энурез, когда выявлены сочетания незрелости регуляции функции тазовых органов, возможная наследственная предрасположенность, наличие текущих усугубляющих заболеваний, медикаментозное влияние (например, препаратов углубляющих сон).
Первичный энурез — при котором ребёнок старше 4-5 лет продолжает мочиться в постель, при отсутствии у него неврологических, урологических заболеваний или аномалий развития.

Чаще к 1,5-2 годам созревает функция регуляции тазовых органов, когда дети начинают проситься на горшок. Это происходит в том случае, если им прививали навыки опрятности.
Приучать к горшку начинают с 6-8 месячного возраста , когда ребенок способен сидеть. Высаживают его на горшок на короткое время: на 1-5 минут . Лучше высаживать на горшок после и перед сном, через минут 20 после еды, перед купанием, до и после прогулки.
Такие высаживания сопровождают поощрительными, призывными интонациями голоса и идиоматическими выражениями «пись-пись» и «а-а», это способствуют формированию условно-рефлекторного навыка. А потом дети и сами используют эти звуковые символы, просясь на горшок.
В удачных случаях мочеиспускания на горшок следует похвала. Не следует ругать за мокрые штанишки или постель детей до 1,5-2 лет. Но надо мягко дать понять, что хорошо и пора бы проситься на горшок после 2-4 лет.

Период с 2 лет до 4-5 лет, если регуляция функции тазовых органов полностью или частично ещё не сформирована, считается пограничным состоянием между нормой и патологией , не требующей лечения. Ждём созревания.
Вторичный энурез возникает после периода нормальной регуляции мочеиспускания, когда более 6 месяцев были сухими.
1. Незрелость регуляции со стороны центральной нервной системы и мочевыводящих путей.
Не активна, не готова к работе биологическая цепь. Пока не сформирована их функция передачи сигнала на пробуждение для опорожнения уже наполненного мочевого пузыря от рецепторов, по проводящим путям к спинному и после к головному мозгу.
2. Энурез на фоне различных психоневрологических нарушений , таких как тикозное расстройство, синдром навязчивых действий, синдром дефицита внимания с гиперактивностью, поведенческие нарушения, истероневротические реакции, заикание, нарушение сна и страхи.
3. Задержка созревания нервной системы . Отставание в развитии ЦНС может быть функциональной и органической природы.
- При функциональных расстройствах энурез сочетается с темповой задержкой развития речи и моторного развития (на 2-4 возрастных периода позже начинают говорить и ходить), истощаемостью, нарушением сна, синдромом дефицита внимания и гиперактивностью, моторной неловкостью, вегетативными нарушениями.
- При более тяжелой задержке созревания нервной системы на фоне органической патологии, например, детский церебральный паралич; пороки развития головного мозга; хромосомная патология; тяжелые последствия перенесенных во время беременности и родов инфекций, травм, интоксикаций.
Такие дети значительно позже и с нарушениями начинают ходить и говорить.
4. Психотравмирующие причины , острый или хронический стресс (развод родителей, конфликты в семье и школе, переезд на новое место жительства). У пациентов с энурезом формируется особенные черты характера, как чувствительность, обидчивость, скрытность, восприимчивость к происходящим в жизни событиям.
Психосоциальные факторы, как принадлежность к малоимущим семьям, пребывание детей в специализированных учреждениях, также способствует возникновению энуреза. Было установлено, что в результате такой психосоциальной депривации снижается уровень гормона роста и вазопрессина. Вазопрессин, в свою очередь, приводит к гиперпродукции мочи ночью, способствуя энурезу.
5. Наследственная отягощенность нередко можно выявить энурез у большинства родственников по мужской (или женской) линии. Причем, нередко из анамнеза выясняется спонтанное прекращение энуреза к определенному возрасту, обычно к 12 или 18 годам. Поэтому такой вариант развития симптомов болезни можно и предположить у ребенка.
Риск энуреза у ребенка в 3 раза выше , по сравнению с общепопуляционным, если страдал один из родителей, или известен хоть один родственник с энурезом.
При наличии энуреза в анамнезе обоих родителей, риск энуреза у ребенка возрастает в 5 раз.
Дети с наследственной отягощенностью по энуреза могут не иметь сопутствующую патологию со стороны нервной или мочевой системы; развиваются согласно возрастным нормам; у них отсутствуют другие факторы риска; не возбудимы; чаще их отношение к энурезу спокойное.
6. Нарушение ритма секреции антидиуретического гормона (АДГ).
- АДГ регулирует объем секреции мочи: чем меньше гормона в крови, тем больше мочи образуется.
- Ночью физиологически уменьшается количество мочи, для этого количество АДГ выше.
- При энурезе, возникшем по причине ночной недостаточной выработки антидиуретического гормона, количество мочи ночью значительно возрастает.
Родители рассказывают о 2-4- кратном непроизвольном мочеиспускании за ночь, вынуждающих их менять несколько раз за ночь постельное бельё. Уверяют, что не дают столько пить ребенку, удивляясь, откуда берется столько мочи.
7. Врожденные и приобретенные заболевания мочеполовой системы . Вариантами являются: малая ёмкость мочевого пузыря, узость мочеиспускательного канала у девочек, узость отверстия крайней плоти у мальчиков, сужение мочеточников, врожденные пороки развития почек.
8. Инфекции мочевыводящих путей (например, цистит). Вновь возникший энурез, хотя ранее уже была сформирована функция регуляции тазовых органов. Связанный с охлаждением, чаще на фоне течения ОРЗ. Проявляется и другими дизурическими расстройствами : учащенными позывами на мочеиспускание, болезненностью в области тазового дна, беспокойством, может быть гипертермией, воспалительными изменениями в анализах мочи.
9. Недержание мочи может быть проявлением эпилепсии у детей и взрослых. Причем, недержание мочи может входить в структуру эпиприпадка. Или может быть упускание мочи и дефекация в завершении эпилептического приступа, в результате расслабления сфинктеров. В таких случаях по мокрой ночи можно судить о произошедшем ночном эпилептическом приступе. Такое упускание мочи во время эпилептического приступа или после приступа фактически не относится к энурезу.
Зачастую, в течение длительного времени такое упускание мочи как проявление эпилепсии может быть неверно расценено как энурез. Следуют курсы лечения энуреза как первичного неврозоподобного, не приводящие к улучшению. При проведении ЭЭГ выявляется эпилептиформная активность, меняющая диагноз на определенную форму эпилепсии и последующее назначение противоэпилептической терапии. Важно при опросе подробно выявить симптомы болезни, собрать анамнез, уточнить наследственную отягощенность по эпилепсии.
Такое упускание мочи при эпилептических приступах не требует никаких других методов лечения, кроме назначения противоэпилептических препаратов.
Надо заметить, что течение эпилепсии не исключает сопутствующую патологию, как энурез. Редки, но возможны случаи одновременного течения эпилепсии и энуреза .
Для постановки диагноза эпилепсия или энурез не заменимо проведение во время сна ЭЭГ видео мониторинга .
У пациентов с эпилепсией после уточнения характера недержания мочи, выявления сопутствующего энуреза, следует назначение терапии в сочетании с противосудорожными. При эпилепсии противопоказаны некоторые методы лечения, как физиолечение (электропроцедуры, иглорефлексотерапия). Некоторые методы лечения энуреза могут спровоцировать эпилептический приступ. Важен индивидуальный подход в лечении.
Среди редких причин энуреза отмечают:
10. Энурез как симптом ночных приступов апноэ и частичной обструкции верхних дыхательных путей. Характерно для взрослых, чаще мужчин с избыточным весом.
10. Проявлением некоторых эндокринных заболеваний: сахарный и несахарный диабет, гипотиреоз и гипертиреоз.
11. Как проявления побочного действия некоторых лекарственных препаратов , вызывающих углубление сна, например, вальпроатов и сонапакса (тиоридазина).
Постановление Правительства РФ от 4 июля 2013 года № 565
«Об утверждении Положения о военно-врачебной экспертизе» в «Расписании болезней» статья № 87 «Энурез».
Согласно этой статьи: «Обследование и лечение граждан при первоначальной постановке на воинский учёт и призыве на военную службу, а также военнослужащих, страдающих ночным недержанием мочи, проводится в стационарных условиях с участием врача-уролога, врача-невролога, врача-дерматовенеролога и в случае необходимости — врача-психиатра «.
Врачу детскому неврологу поликлинического звена следует направлять в неврологический или урологический стационар всех мальчиков с энурезом периодически, 1 раз в 1-3 года в течение детства, с возраста от 5 до 18 лет.
Цель госпитализации при энурезе у мальчиков — регистрация самого энуреза и его частоты в стационаре, а не только со слов родителей и пациента; уточнение характера заболевания, выявление причин, проведение дополнительных методов обследования, проведение комплексного лечения и последующих рекомендаций по реабилитации.
Во время беседы выясняем:
1. Сформированы ли у ребенка навыки опрятности, и к какому возрасту.
3. Тип течения (ремитирующий, волнообразный, постоянный).
4. Характер мочеиспускания (сила струи, как часты позывы на мочеиспускание, болезненность).

5. Были ли инфекции мочевыводящих путей или другие инфекции (ОРВИ), в какие сроки.
6. Наличие гинекологических заболеваний у женщин, эректильной дисфункции и андрологических заболеваний у мужчин.
9. Отягощена ли наследственность (наличие родственников с энурезом, до какого возраста он сохранялся, чем лечили).
10. Как вытекает моча при недержании (по каплям, порциями).
11. Имеются ли императивные позывы на мочеиспускание.
12. Имеется ли обструкции дыхательных путей, приступы ночных апноэ.
13. Отягощена ли наследственность по эпилепсии. Наличие эпилептических приступов или других пароксизмов во время сна или бодрствования.
14. Аллергический анамнез.
15. Принимает ли пациент какие-то препараты постоянно или курсами (особое внимание препаратам, угнетающим нервную систему – вальпроаты, сонапакс, карбамазепин и другие).
16. Отягощена ли наследственность по сахарному или несахарному диабету.
17. Нервно-психическое развитие: в каком возрасте начал ходить, появилась фразовая речь. Успеваемость в школе.
18. Наличие острой или хронической стрессовой ситуации в семье, детских учреждениях или на работе (для взрослых).
19. Указания на хромосомную патологию, врожденные пороки развития, травмы, операции, острые и хронические инфекционные, соматические заболевания.
20. Уточнить, с чем связывает наличие энуреза сам пациент.
Оценка соматического статуса включает обследование органов брюшной полости, эндокринной и мочеполовой систем, определение росто-весовых показателей.
Наличие стигм дизэмбриогенеза, врожденных пороков развития.
Неврологический осмотр : Особое внимание на наличие двигательных и чувствительных нарушений, включая чувствительность в области промежности и ануса (в практике врача проводится редко).
Выявление характерологических особенностей личности , нарушений сна (снохождений, сноговорений, бруксизма, ночного храпа), навязчивых действий и тиков, других пароксизмальных и неврозоподобных симптомов. Уровень интеллектуальной деятельности.
В случае наличия нарушений в общем анализе мочи следует продолжить обследование: анализ мочи по Нечипоренко и Зимницкого, бак посев мочи, УЗИ почек и мочевого пузыря или внутренних органов.
Проба Зимницкого — анализ мочи для определения выделительной и концентрационной способности почек. В 1900 году впервые предложил пробу русский терапевт Семён Семёнович Зимницкий.
Как проводить пробу Зимницкого
Надо собрать 8 порций мочи за сутки через каждые 3 часа. В домашних условиях используют 3-литровые банки, хранят в холодном месте (холодильнике). На следующее утро всю собранную мочу в 8 банках сдают в лабораторию для анализа.
Оценка результатов анализа мочи по Зимницкому
- Во всех порциях определяют объём и удельный вес мочи.
- В норме количество мочи днем, должно быть больше количества, выделяемой ночью.
- Удельный вес всех порций в норме колеблется от 1010 до 1025 для дневной мочи, до 1035 ночной.
- Удельный вес всех порций в норме колеблется от 1010 до 1025 для дневной мочи, до 1035 ночной.

Анализ мочи по Нечипоренко был предложен советским учёным и врачом Александром Захаровичем Нечипоренко в середине 20 века.
Анализ нужен для подтверждения инфекционного (воспалительного) характера. Инфекция мочевыводящих путей определяется по увеличению количества лейкоцитов, эритроцитов, цилиндров в 1 мл мочи.
Нормальные показатели в анализе мочи по Нечипоренко : лейкоциты – до 2 000 у мужчин и до 4 000 у женщин; Эритроциты – до 1 000; цилиндры до 20.

Как проводить пробу мочи по Нечипоренко
После тщательного промывания наружных половых органов проточной водой, следует собрать в сухую чистую банку среднюю порцию 50-100 мл мочи и сдать в лабораторию на анализ.
Как проводят анализ мочи по Нечипоренко в лаборатории
После перемешивания 5-10 мл мочи в пробирке центрифугируют 3 минуты при 3500 оборотов/мин. 1 мл мочи с осадком со дна пробирки помещают в камеру Горяева. Подсчитывают по всей сетке в осадке мочи раздельно количество лейкоцитов, эритроцитов и цилиндров в 1 мм кубическом. Производят подсчет по формуле.
Дополнительные исследования при энурезе проводят по показаниям.
- При воспалительных изменениях мочевыводящих путей и мочевого пузыря могут быть показаны: цистоскопия , цистоуретрография, экскреторная урография.
- Для подтверждения аномалий развития мочевыводящих путей и мочевого пузыря возможно проведение: компьютерной или магнитно-резонансной томографии (КТ или МРТ ).
- Для определения нейрональной регуляции возможна нейроэлектромиография (НЭМГ) мочевого пузыря и мышц тазового дна, но в практике не назначается.
- Для исключения аллергической природы заболевания – сбор анамнеза, консультация аллерголога , аллергопробы.
- Для исключения эндокринной патологии – консультация эндокринолога , анализ крови на содержание гормонов.
Лечение зависит от выявленной причины энуреза.
Методы лечения делятся на медикаментозные и не медикаментозные (режимные; психотерапевтические, физиотерапевтические и другие).
Известно, что врачи разных специализаций лечат энурез по-разному, исходя из этиологии.
Как лечить энурез у невролога
Итак, сейчас я вам подробно расскажу о различных методах. Как детский невролог я лечу энурез более 20 лет .
Помните, что самолечением заниматься нежелательно, надо обратиться к врачу!
В терапии невролога важен индивидуальный комплексный подход:
- следует выработать или восстановить рефлекс на пробуждение при позыве на мочеиспускание,
- стимулировать обменные процессы нервной системы для созревания всех уровней регуляции мочеиспускания,
- проводить коррекцию невроза.
Лечение энуреза
Невротический энурез рекомендации невролога
1. Использование транквилизаторов :
1.1. Гидроксизин ( Атаракс ), таблетки 0,01 и 0,025 г, сироп (в 5 мл содержится 0,01 г).
По инструкции возможно назначение детям с 30 месяцев (с 2,5 лет) в дозе по 1 мг/кг массы тела/сутки в 2–3 приема.
- Ребенок в возрасте 5-6 лет, с массой тела 20 кг — получает в среднем по 1 мл сиропа атаракса 2 раза в день, чаще назначаем вечером и на ночь, длительность лечения 1-2 месяца.
В настоящее время используются редко препараты:
1.2. Медазепам (Рудотель) – таблетки по 0,01 г и капсулы по 0,005 и 0,001 г: суточная доза по 2 мг/кг массы тела в 2 приема.
1.3. Триметозин (Триоксазин) – таблетки по 0,3 г: суточная доза по 0,6 г в 2 приема (с 6 лет), 7 – 12-летним – около 1,2 г в 2 приема,
1.4. Мепробамат (таблетки по 0,2 г) 0,1–0,2 г в 2 приема: утром 1/3 дозы, вечером – 2/3 дозы в течение 1 месяца.
2. Для ускорения созревания нервной системы, с учетом степени выраженности проявлений невротизации, в настоящее время повсеместно используются препараты ноотропного ряда:
Часто используемые ноотропы у детей и взрослых
2.1. Гопантеновая кислота (кальция гопантенат, пантогам, пантокальцин, гопантам, кальциевая соль гопантеновой кислоты), таблетки 0,25; 0,5, 10% сироп. Внутрь, через 15-30 мин после еды. В средних дозах детям: 0,25 – 0,5 * 2 раза в день; доза взрослым 1,5 – 3 г в 2 приема, курс в течение 1-6 месяцев (в среднем 2 месяца). Через 3-6 месяцев возможно повторение курса лечения.
2.2. Глицин (Glycine, Глицин форте канон) – метаболическое средство. С легким седативным эффектом. Таблетки подъязычные 0,1. Приём по 1-2 таблетки сублингвально или трансбуккально (или в виде порошка после измельчения таблетки), 2-3 раза в день в течение 14-30 дней.
2.3. Пирацетам (Piracetam) — ноотропное средство. Стимулирует обменные процессы и кровообращение мозга. Повышает утилизацию глюкозы, улучшает течение метаболических процессов и микроциркуляцию. Оказывает защитное действие (нейропротектор) при повреждениях головного мозга, вызываемых гипоксией, интоксикацией. Улучшает интегративную деятельность мозга. Не оказывает седативного и психостимулирующего действия.
Пирацетам (Торговое название. МНН) выпускают в форме: гранулы для приготовления сиропа для детей, капсулы, раствор для внутривенного и внутримышечного введения, раствор для инфузий, раствор для приема внутрь, сироп, таблетки покрытые оболочкой.
Аналоги пирацетама – ноотропил; луцетам; нооцетам; ноотобрил; мемотропил; ойкамид; пирабене; пирамем; пиратропил; церебрил; статам; церетран; динанген; мерапиран; брейнокс; пирацетам МС; пирацетам Оболенское пирацетам – АКОС; пирацетам – Дарина; пирацетам Н.С.; пирацетам – Ратиофарм; пирацетам – Ферейн; пирацетам – Рихтер; пирацетам – Русфар; пирацетам 0,4 в капсулах; пирацетам, таблетки, покрытые оболочкой 0,2; пирацетам – Авексима; пирацетам – Буфус; пирацетам – Виал; пирацетам – С3; пирацетам – Эском; пирацетам, раствор для инъекций 20%, эскотропил.
Форма выпуска пирацетама:
Капсулы по 0,4 г; таблетки по 0,2 г; 0,8; 1,2;
Раствор для приёма внутрь ноотропил 20% (200 мг в 1 мл)
Раствор для инъекций 20% раствор в ампулах по 5 мл (1 г в 1 ампуле);
Раствор для внутривенного введения 20% (в 1 мл 200 мг пирацетама, в 1 флаконе 15 мл – 12 г пирацетама).
Детям пирацетам рекомендуют в дозе 30-50 (до 160) мг/кг массы тела в 2-3 приёма. Курс лечение должно быть достаточно длительным: 1-6 месяцев (в среднем 2 месяца).
- Раствор для приема внутрь: суточная доза – 1,2 — 2,4 – 4,8 г/сутки.
- В среднем, доза пирацетама ребенку в 5-6 летнем возрасте — 3,3 г (5 мл 20% раствора) 2-3 раза в сутки, перед завтраком, обедом и ужином.
- Можно добавлять к жидкостям (фруктовому соку).
2.4. Фенибут (гамма-амино-бета-фенилмасляной кислоты гидрохлорид) — ноотроп, анксиолитик. Оказывает транквилизирующее, психостимулирующее, антиагрегантное и антиоксидантное действие.
Улучшает функциональное состояние мозга за счет нормализации метаболизма и улучшения кровообращения (увеличивает объемную и линейную скорость мозгового кровотока, уменьшает тонус сосудов мозга, улучшает микроциркуляцию, оказывает антиагрегантное действие). Способствует снижению тревоги, напряженности, беспокойства и страха; оказывает легкое противосудорожное действие.
Повышает физическую и умственную работоспособность, уменьшает вазовегетативные симптомы (головную боль, нарушения сна, раздражительность, эмоциональную лабильность).
Улучшает психологические показатели: внимание, память, скорость и точность реакций. Малотоксичен.
Фенибут рекомендуется в разовой дозе для взрослых от 20 мг до 750 мг, для детей – от 20 мг до 250 мг.
Средняя доза фенибута для детей 5-6 лет — по 1 таблетке (250 мг) 2 раза в день, с подбором доз, курс в течение 2 месяцев.
- Доза, кратность приема и длительность лечения зависят от показаний, возраста, переносимости.
- Препарат следует подбирать индивидуально, в течение 7 дней, повышая дозу на ¼ части в 2-3 дня, до эффективной и безопасной.
- Затем следует курс лечения 1-2 месяца, с последующей постепенной отменой за 1-2 недели, со снижением ¼ части дозы в 2-3 дня (с целью избежать синдрома отмены).
- При необходимости, через 5-6 месяцев курс фенибута можно повторить.
- Дети переносят препарат лучше, чем взрослые. У взрослых чаще выражен астенический синдром, что может вызвать некоторую заторможенность при приёме высоких доз фенибута.
- Внутрь, независимо от приема пищи.
- Аналоги Фенибута : капсулы Анвифен, Ноофен.
- Таблетки Фенибут производятся в Латвии, Белоруссии и России, а Анвифен только в России.
- По мнению практикующих врачей, эффективность фенибута варьирует у разных производителей.
- Фенибут выпускается в дозировке 100 и 250 мг. Анвифен выпускается в таблетках по 250 мг, 125 мг, 50 мг, 25 мг, что позволяет удобнее подобрать дозу анвифена.
2.5. Пикамилон (МНН — Никотиноил гамма-аминомасляная кислота).
Ноотроп. Расширяет сосуды головного мозга. Оказывает транквилизирующее, психостимулирующее, антиагрегантное и антиоксидантное действие.
Улучшает функциональное состояние мозга за счет нормализации метаболизма тканей и улучшения мозгового кровообращения (увеличивает объемную и линейную скорость мозгового кровотока, уменьшает сопротивление мозговых сосудов, подавляет агрегацию тромбоцитов, улучшает микроциркуляцию).
Повышает физическую и умственную работоспособность, уменьшает головную боль, улучшает память, нормализует сон; способствует снижению или исчезновению чувства тревоги, напряжения, страха; улучшает состояние больных с двигательными и речевыми нарушениями.
Пикамилон заслужил распространения за счёт своего мягкого, легкого действия для детей и взрослых. Он хорошо переносится и недорогой. Часто используется в комплексе с другими ноотропами.
Повышает физическую и умственную работоспособность, уменьшает головную боль, улучшает память, нормализует сон; способствует снижению или исчезновению чувства тревоги, напряжения, страха; улучшает состояние больных с двигательными и речевыми нарушениями.
Пикамилон заслужил распространения за счёт своего мягкого, легкого, экономичного, хорошо переносимого действия для детей и взрослых.
Форма выпуска пикамилона — раствор для внутривенного и внутримышечного введения, таблетки
Назначается в/в, в/м, внутрь, независимо от приема пищи.
В дозе внутрь по 20-50 мг 2-3 раза в сутки, курсом на 1-2 месяца. Повторный курс возможен через 5-6 месяцев.
В/в капельно или струйно (медленно), в/м. Перед капельным введением содержимое ампулы растворяют в 200 мл 0.9% раствора NaCl. Вводят в/в или в/м, по 100-200 мг, по 1-2 раза в сутки, в суточной дозе 20-40 мг. Курс до 10-30 дней.
В/м, в суточной дозе 20-40 мг (2-4 мл 10% раствора), в течение 10-30 дней.
Аналоги пикамилона – пикогам, пиканоил, амилоносар, N-никотиноил-гамма-аминомасляной кислоты натриевая соль.
Форма выпуска пикамилона: Таблетки по 0,02 г (20 мг) и по 0,05 г (50 мг). Раствор для инъекций в запаянных ампулах – 50 мг/мл (5%) и 100 мг/мл (10%).
Производитель Пикамилона: Химико-фармацевтический комбинат ОАО Акрихин (Россия); ЗАО НПК Эхо (Россия).
2.6. Энцефабол (пиритинола дигидрохлорида моногидрат) — Ноотропный препарат.
Энцефабол суспензия для приема 2% фл 200мл, Энцефабол таблетки 100 мг 50 шт. драже.
Аналоги энцефабола – пиридитол, церетон, энербол, пиритинол (Pyritinol)
Повышает метаболизм в головном мозге, благодаря повышению глюкозы, нуклеиновых кислот и ацетилхолина в синапсах, улучшая холинергическую передачу. Пиритинол стабилизирует клеточные мембраны нейронов и их функции за счет ингибирования лизосомальных ферментов, предотвращая этим образование свободных радикалов. Улучшает реологические свойства крови, повышает пластичность эритроцитов путем увеличения содержания АТФ в их мембране, что приводит к снижению вязкости крови и улучшению кровотока. В результате улучшаются показатели памяти и восстанавливаются обменные процессы.
Детям Энцефабол : до 3 лет – от 0,05 до 0,1 г; 4 -10 лет – 0,15 г; 11 — 14 лет – до 0,3 г. Внутрь, через 15-30 мин после еды, 2-3 раза в сутки, последний прием не позднее 17 ч, курсом до 2 месяцев. При необходимости через 3 месяца курс можно повторить.
Для детей рекомендована удобная форма энцефабола — суспензия для детей Энцефабол суспензия оральная 2% во флаконах по 200 мл.
- Применение энцефабола возможно с третьего дня жизни.
- В первый месяц — по 1 мл суспензии в сутки.
- В 2 месяца — 2 мл лекарства.
- Затем каждую неделю добавляют еще 1 мл, доведя суточную дозу до 5 мл.
- Детям 1- 7 лет — по 2,5-5 мл 2-3 раза в сутки, с учетом тяжести заболевания.
- Детям старше 7 лет — суточная доза 2,5 — 10 мл, по 1-3 раза в сутки. Возможно применение таблеток. Разовая дозировка в этом случае составляет 1-2 таблетки.
Суспензию Энцефабола приём во время или после еды.
Препарат обладает мягким действием, хорошо переносится, экономичен, удобен в использовании, эффективен.
С осторожностью применяется при эпилепсии. Согласно основной инструкции при эпилепсии противопоказан, хотя побочные эффекты в практике редки.
2.7. Среди других ноотропов применяют для лечения энуреза: Семакс, Инстенон, Глиатилин, Кортексин, Церебрализин, Актовегин, Когитум, Аминалон.
Ноотропные препараты рекомендуют повторными курсами по 1-6 месяцев. Возможны их сочетания с витаминами седативными сосудистыми препаратами. Принято в неврологической практике воздерживаться от полипрагмазии. Лечение проводить 1-2 препаратами, для снижения вероятности побочных эффектов от лекарственного взаимодействия (коктейля). Взаимодействия большинства ноотропных и других препаратов полностью не изучены, не получили подтверждения их эффективность и безопасность.
3. При небольшой емкости мочевого пузыря возможно проведение лечения спазмолитиками или антихолинергическими препаратами .
Дриптан (оксибутинин гидрохлорид) в таблетках по 0,005 г (5 мг) может применяться у детей с 5 лет для лечения ночного энуреза, возникшего вследствие причин:
- Нестабильности функции мочевого пузыря.
- Нарушений мочеиспускания вследствие расстройств нейрогенного генеза (гиперрефлексия детрузора).
- Идиопатических нарушений функции детрузора (моторное недержание мочи).
Дриптан — Спазмолитик. Оказывает прямое спазмолитическое, миотропное и м-холиноблокирующее действие. Расслабляет мышцу, охватывающую мочевой пузырь (детрузор). Увеличивает объем мочевого пузыря. Снижает частоту спазмов детрузора, сдерживает позывы к мочеиспусканию.
А за счет периферического М-холинолитического действия дриптана, устраняется парасимпатический гипертонус, что подавляет рефлекторные сокращения мочевого пузыря.
Устраняется частый болезненный спазм в мышцах, охватывающих мочевой пузырь, и повышается тонус в сфинктере (мышце, удерживающей мочу). Моча удерживается дольше в мочевом пузыре.
При ночном энурезе дриптан рекомендуют детям старше 5 лет – внутрь по 5 мг 2 раза в день , начиная с половинной дозы во избежание развития нежелательных побочных эффектов. Взрослым дозы дриптана- по 5 мг 3 раза в день. Последний прием рекомендован непосредственно перед сном. Курс лечения 1-2 месяца. Таблетку можно делить или крошить.
Во время лечения следует ограничить приём жидкости на ночь.
Синонимы Дриптана — Новитропан, дрим-апо, дримтан-апо, сибутин.
Аналоги Дриптана — Урофлекс, Ролитен, Спазмекс, Детрузитол, Спазмо-лит, Энаблекс, Товиаз, Уротол и Везикар.
Эффект дриптана потенцируется трициклическими антидепрессантами (как амитриптилин). При сочетании дриптана с другими антихолинергическими препаратами отмечается усиление его действия.
4. К препаратам с наиболее выраженным эффектом для лечения энуреза в настоящее время признаны препараты, содержащие синтетический аналог антидиуретического гормона.
Антидиуретический гормон нормализует ритм выработки мочи, снижает продукцию избыточного количества мочи ночью.
4.1. Медикаментозные препараты, в составе которых входит синтетический аналог гормона гипофиза (вазопрессина): Минирин.
Показания для применения минирина: несахарный диабет центрального генеза; первичный ночной энурез у детей старше 6 лет; никтурия (ночная полиурия) в качестве симптоматической терапии.
Противопоказания: повышенная чувствительность к десмопрессину; полидипсия (с объемом мочеобразования 40 мл/кг/сут); сердечная недостаточность и другие состояния, требующие назначения мочегонных препаратов; гипонатриемия; почечная недостаточность средней тяжести и тяжелая; синдром неадекватной продукции АДГ; детский возраст до 6 лет.
Способ применения и дозы минирина:
Сублингвально (под язык) для рассасывания. Не запивать таблетку жидкостью! Доза препарата Минирина подбирается индивидуально.
Форма выпуска препарата: таблетки по 0,1; 0,2; 0,4 мг соответствуют таблеткам подъязычным по 60; 120; 240 мкг.
Минирин следует принимать через 1-2 часа после еды в связи с тем, что прием пищи снижает всасывание препарата и, как следствие, эффективность.
Подбор дозы минирина при первичном ночном энурезе
Рекомендуемая начальная доза — 1 таблетка 0,2 мг (120 мкг) на ночь. При отсутствии эффекта, дозу можно увеличить до 1 таблетки 0,4 мг (240 мкг).
Важно во весь период лечения ограничивать прием жидкости в вечернее время: после 18 часов жидкости пить не желательно или не более 50-100 мл. Рекомендуемый курс непрерывного лечения 3 месяца. При возобновлении энуреза в течение 1 недели, требуется продолжить приём минирина в течение последующих 3 месяцев.
Никтурия
Рекомендуемая начальная доза минирина — 60 мкг на ночь. При отсутствии эффекта в течение 1 недели, дозу увеличивают до 120 мкг, в последующем — до 240 мкг, при увеличении дозы с частотой не более 1 раза в неделю.
Если после 4 недель лечения и коррекции дозы адекватного клинического эффекта не наблюдается, продолжать прием препарата не рекомендуется.
4.2. Ранее (до выпуска минирина) чаще, а в настоящее время редко используют другие лекарственные препараты с антидиуретическим гормоном регулирующие ритм выработки мочи: десмопрессин, адиуретин, эмосинт, пресайнекс .
4.2.1. Препарат десмопрессин в форме таблеток (200-400 мг) или в форме подъязычного лиофилизата (120-240 мг) доказал высокую эффективность 70%, но также и высокий риск рецидива после прекращения лечения. То есть, пока препарат принимается, курс может быть 2-6 месяцев и более, то ночи сухие. Сразу после отмены АДГ, большинство пациентов мочатся в постель.
Применять назальный спрей десмопрессина в настоящее время не рекомендуют, учитывая высокий риск передозировки.
4.2.2. Адиуретин
Действующее вещество: Десмопрессин (Desmopressin). Лекарственная форма: капли назальные таблетки.
Противопоказания: Гиперчувствительность, анурия, отечный синдром, декомпенсированная ХСН, полидипсия, необходимость терапии диуретиками, предрасположенность к тромбозам. Для интраназального введения — аллергический ринит, заложенность носа, отек слизистой оболочки полости носа, инфекции верхних дыхательных путей, нарушение сознания, состояние после операции. C осторожностью: почечная недостаточность, фиброз мочевого пузыря, детский возраст (до 1 года), пожилой возраст, нарушение водно-электролитного баланса, потенциальный риск повышения внутричерепного давления, беременность.
Способ применения и дозы адиуретина :
Интраназально, сублингвально. Взрослым средняя доза — 10-40 мкг/сут (1-4 кап 2-4 раза в сутки).
Детям от 3 месяцев до 12 лет — 5-30 мкг/сут.
При первичном ночном энурезе начальная доза адиуретина — 20 мкг перед сном (2 капли) при неэффективности — 40 мкг. Через 3 месяца следует перерыв в лечении в течение 1 недели для оценки эффективности лечения.
Интраназально вводят в положении больного лежа или сидя, при закинутой назад голове; количество капель регулируется осторожным нажимом капельницы, входящей в состав затвора флакона.
Фармакологическое действие: Аналог вазопрессина (АДГ) с выраженным антидиуретическим действием. Увеличивает проницаемость эпителия дистальных отделов извитых канальцев для воды и повышает ее реабсорбцию.
Начало антидиуретического действия при интраназальном введении и приеме внутрь — в течение 1 часа.
Максимальный антидиуретический эффект наступает при интраназальном введении через 1-5 часа, при приеме внутрь — через 4-7 часов.
Антидиуретическое действие при интраназальном введении продолжается 8-20 часов, при приеме внутрь в дозе 0,1-0,2 мг — до 8 часов, в дозе 0,4 мг — до 12 часов.
Побочные действия адиуретина :
Головная боль, головокружение, тошнота, ринит, носовое кровотечение, повышение АД, тахикардия, абдоминальная боль спастического характера, альгодисменорея, конъюнктивит, снижение слезоотделения, гиперемия кожи, аллергические реакции, гипонатриемия или водная интоксикация (спутанность сознания, кома, повышение массы тела, отеки); отечность, локальная гиперемия.
Передозировка. Симптомы: гипоосмолярность плазмы, водная интоксикация, приводящая к развитию судорог и других неврологических и психических симптомов.
Лечение: отмена препарата, ограничение приема жидкостей, в тяжелых случаях — медленная внутривенная инфузия концентрированных солевых растворов одновременно с фуросемидом.
Особые указания: Во избежание перегрузки объемом при лечении необходим контроль следующим группам: дети и подростки лица пожилого возраста с нарушениями водного и/или электролитного баланса, с риском повышения внутричерепного давления.
5. Имипрамин , широко используемый при лечении энуреза, обеспечивает только умеренную частоту достижения эффекта, равную 50% и терапия часто сопровождается рецидивами заболевания. Более того, при передозировке описаны кардиотоксическое действие и случаи смерти. Поэтому его применение в настоящий момент не рекомендуется.
Приёмы психиатра в терапии энуреза:
1. Использование транквилизаторов со снотворным эффектом для нормализации глубины сна (Радедорм, Эуноктин).
2. При неврозоподобных формах энуреза рекомендован прием перед сном анкcиолитиков (амитриптилин, милепрамин, атаракс).
Анксиолитики — средства снимающие тревогу страх. Относят к малым транквилизаторам.
Произошедшее от сочетания слов: 1. от латинского слова anxietas — тревожное состояние, страх; 2. От древне — греческого слова λυτικός — ослабляющий.
3. Тимолептики – препараты для коррекции настроения.
Амитриптилин (Амизол, Триптизол, Эливел) — в средней дозе 125–25 мг 1–3 раза в день (в таблетках и драже по 10 мг, 25 мг, 50 мг).
4. Имипрамин — производное дибензоазепина, является трициклическим антидепрессантом.
Имипрамин (милепрамин) драже по 10 мг и 25 мг, применяемый с 6-летнего возраста.
Идет подбор дозы имипрамина: с 6 лет с 0,01 г постепенно увеличивают до 0,02 г в день. С 8 до 14 лет: по 0,03–0,05 г в день. После достижения «сухих» ночей, дозу имипрамина постепенно отменяют.
Лечение энуреза травами нашло широкое распространение в нашей стране. Народные методы лечения с помощью лекарственных растений не подтверждено никакими исследованиями. Оно не доказало свою эффективность и безопасность. Все травки и сборы, способы применения (ванны, сидячие ванны, настои, настойки) подбираются эмпирически, «на глазок». Многие пациенты предпочитают лечение травами, ошибочно полагая, что так меньше вреда здоровью и больше пользы. К тому же, такие методы очень дешевы: многие травы растут буквально под ногами.
Приведем список трав, применяемых при нарушении функции мочевого пузыря .
Симптомы дизурических расстройств и часто рекомендуемые лекарственные травы.
1. Недержание мочи (энурез) применяют лекарственные растения : цикорий, цвет земляники, трава фиалки душистой, мелисса, мята перечная, зверобой, листья и почки березы, спорыш, золототысячник, ромашка, петрушка, лопух, кора осины, корни пырея.
2. Задержка мочи применяют лекарственные растения : тысячелистник, трава и плоды укропа, корень солодки.
3. Учащенное мочеиспускание применяют лекарственные растения: ромашка, хмель, мелисса, пустырник, череда, валериана, чистец, трилистник водяной.
4. Болезненное мочеиспускание применяют лекарственные растения : ромашка, любисток лекарственный, семя льна, чабрец, клевер, аир, сельдерей, клен, ива, липа, тысячелистник, эвкалипт.
5. Кровь в моче (гематурия) применяют лекарственные растения : семя льна, тыквы, цвет липы, ромашка, зверобой.
1.2. Постель ребенка с энурезом должна быть умеренно жесткой.
1.3. При глубоком сне желательно несколько раз за ночь ребенка переворачивать.
1.4. Создать комфортный температурный режим в спальне ребенка (избегать переохлаждения).
1.5. Посетить туалет перед сном.
1.6. Будить до полного пробуждения 1-2 раза ночью для посещения туалета.
1.7. Включить на всю ночь слабое освещение в спальне (ночник) для предотвращения страхов темноты.

Следует выработать рефлекс на пробуждение при позыве на мочеиспускание или восстановить утраченную функцию при вторичном энурезе.
Нужно ли будить ночью, для опорожнения мочевого пузыря?
Да, будить ночью нужно. И предварительно оговорить, что ребенка один из родителей разбудит, после отведет в туалет или высадит на горшок. Такая договоренность при неожиданном пробуждении не вызовет негативную реакцию у ребенка.
Разбудить следует до полного пробуждения. Иногда не проснувшегося ребенка высаживают на горшок, но этой меры не достаточно для становления рефлекса на пробуждение. Желательно, разбудить среди ночи в тот момент, когда у ребенка можно наблюдать двигательное беспокойство во время сна.
Методом, используемым для пробуждения у взрослых и детей с энурезом, является аларм-терапия . Для этого используют энурезный будильник, как удобный метод при нарушении рефлекса на пробуждение. Побочных эффектов метод не имеет. Эффективность применения до 80%, а частота рецидивов менее 30%.

1.1. К проверенным, получившим признание в настоящее время, немедикаментозным методам лечения относят аларм – терапию .
Мочевые алармы (мочевые будильники, энурезные будильники) применяются для прерывания сна после появления первых капель мочи. Тогда пациент проснётся и сможет закончить процесс мочеиспускания в туалете. Постепенно формируется рефлекс на пробуждение при наполненном мочевом пузыре.
- Мочевой будильник недавно начал применяться в нашей стране, с высокой эффективностью и широко используется в мире.
- Датчик располагается в трусах, он соединен с будильником, реагирует на первые капли жидкости. Срабатывает звуковой или вибрационный сигнал. Ребенок от сигнала сразу просыпается, останавливает мочеиспускание, сам идёт к столу с будильником и выключает его. А затем сам идёт в туалет и мочится.
Установлено, что правильное использование энурезного будильника приводит к выздоровлению через 2-3 месяца у 90% детей и 50% взрослых.
У метода применения мочевого будильника есть условия, при котором он сработает: возраст ребенка старше 7 лет, пациент должен захотеть избавится от энуреза и должен сам научиться пользоваться будильником.
Энурезные будильники 1 поколения : у них есть проводок от датчика к будильнику. Мочевые будильники 2 поколения – это беспроводное устройство.
С учётом большого количества людей с энурезом во всем мире, стало рентабельно для производителей создать серию товаров для повышения их комфорта.
Среди спецтоваров для людей с энурезом стали доступными такие, как специализированные простыни, тонкие покрытия на матрац, подгузники для взрослых, энурезные будильники от разных производителей. Их можно приобрести в интернет – аптеках, на специализированных сайтах.
Предметы гигиены и устройства помогают расширить возможности, сделать удобнее жизнь. Стало возможным, например, поехать в детский лагерь или в гости с ночёвкой.
Итак, рассмотрим «бюджетный вариант», без вложений. Такой метод использования обычного будильника некоторым помогает.
Как правило, мама знает, в какое время ожидается у ребенка энурез. Например, в 2 часа ночи стабильно наблюдается энурез.
Техника пробуждения по будильнику ребенка с энурезом для тренировки рефлекса на пробуждения для мочеиспускания ночью:
- Сначала за 1 час до предполагаемого ночного события заводим будильник, то есть на 1 ночи. И будим ребенка в туалет.
- Через 2 недели будильник заводим уже за полчаса до ожидаемого энуреза, то есть на 1 ч 30 минут. Далее через 2 недели – на 2 часа ночи.
- Так, около 6 месяцев мы потратим на то, чтобы будильник звонил в 7 часов утра, а ночи стали сухие.
Энурез – это не повод грустить, а повод заряжаться оптимизмом!
1.3. Методика – тренировка мочевого пузыря . Это умеренно помогающая методика. Если ребенок захотел пописать, то мы предлагаем ему: «Давай подождём вместе 1 минуту, потом пойдём». Это некая тренировка мочевого пузыря, некоторым помогает, надо пробовать.

Вредно ли терпеть? Терпеть совсем не вредно, это тренирует мочевой пузырь.
После консультации невролога или педиатра часто следует рекомендация посетить психолога для коррекции невротических расстройств.
Психотерапию проводят детские психотерапевты (психиатр или медицинский психолог). Используют суггестивные и бихевиоральные (коррекция поведения) подходы.
2. С 10-летнего возраста эффективны метод внушения и самовнушения . Ребенок перед отходом ко сну, минут по 10, несколько раз проговаривает «формулы» самостоятельного пробуждения при позыве на мочеиспускание, мысленно представляет ощущение наполненности мочевого пузыря и настраивается на цепочку своих действий. Произносит: « Я хочу всегда просыпаться в сухой постели. Пока я сплю, моча крепко-накрепко заперта в моем пузыре. Когда я захочу помочиться, я проснусь и встану сам .»
3. Семейная психотерапия.
Родителям предлагается выработать правила:
- 3.1. Быть терпимыми , уравновешенными, избегать грубости и наказаний, не стыдить детей.
- 3.2. Соблюдать рациональный режим дня.
- 3.3. Избегать переутомлений, стрессов, излишних негативных и позитивных волнений; в частности просмотра фильмов ужаса, шумных игр перед сном.
- 3.4. Внушать детям с энурезом веру в собственные силы и эффективность проводимого лечения. Настраивать на выздоровление. Вместе с ребенком пройти этот путь. Смотреть в будущее с оптимизмом.
Мотивационная терапия показала высокую эффективность (до 80%). Только с 5-6 лет можно организовать метод мотивационной терапии, и лишь у детей с сохранным интеллектом.
Родители могут ввести систему поощрений ребенка за «сухие» ночи.
Работает это так: за сухие ночи малыш получает игрушку. Ребенок понимает, что после «сухих» 5–7 ночей подряд , его ожидает приз.
Если ребенок что-либо очень хочет (машинку, сходить в парк, денежку), он получает желаемое вознаграждение. Для этого сам ребенок ежедневно ведет специальный « мочевой календарь » с пометками: за сухие ночи рисует солнышко, а за мокрые – тучки или дождик.
Следует ввести и второе правило , по которому ребенок сам меняет постельное и нательное белье после эпизодов недержания мочи . Это отрицательная обратная связь, чтобы ребенок стремился избежать энуреза.
- Питание должно быть полноценным , в достаточном количестве содержать все необходимые белки, жиры, углеводы, витамины, микроэлементы. Соответствовать возрастным нормам.
Следует ограничить в течение всего дня и особенно за 3 часа до сна продукты питания и напитки, содержащие кофеин или обладающие мочегонным эффектом: шоколад, кофе, какао, колу и другие газированные напитки, арбуз.
Один из способов лечения – уменьшение потребления жидкости во второй половине дня , что снижает вероятность энуреза.
В рационе питания значительно ограничить приём любой жидкости (суп, кашу, сок, фрукты) после 17 часов. Совсем не поить ребенка излишне, но сократить количество выпитого более, чем вдвое от обычного.
Суточный объём жидкости делим на 3 части: 40% жидкости должно быть выпито до 12 часов, 40% объема жидкости – с 12 до 17 часов, 20% — после 17 часов.
- Из специальных диет при ночном энурезе распространение получила диета Н.И.Красногорского , которая повышает осмотическое давление крови и способствует задержке воды в тканях, что уменьшает мочеотделение.
- В первой половине дня употребление жидкости не ограничивается. Можно пить по потребности (столько, сколько хочется).
- На обед выпивается 1 стакан (250 мл) жидкости.
- На полдник выпивается полстакана (125 мл) жидкости.
- После 17 часов — употребление жидкости значительно сокращается.
- На ужин ничего не пьётся.
- Перед укладыванием в постель пациенту дают немного соли (2,0—3,0 г поваренной соли) в форме соленого огурца, подсоленного хлеба или кусочка 50 г селедки с черным хлебом.
Такая диета назначается на срок до 2 месяцев.

У детей такой строгой диеты по Красногорскому придерживаться нет необходимости.
Важно только ограничить приём жидкости перед сном , то есть на ночь обильно не поить!
Соленое практически не помогает. Никакими продуктами питания (ни сладким, ни соленым) решить проблему энуреза нельзя. Если поесть соленое, то захочется пить. Ребенок проснется через час, чтобы пить, а через 3 часа помочится в постель во сне.
Диета не лечит энурез, а не провоцирует его. Диета не решает проблему, но это один из эффективных факторов.
Важно учитывать форму нарушения функции мочевого пузыря: гипотоническая или гиперрефлекторная.
1. Чаще встречается гиперрефлекторный нейрогенный мочевой пузырь, при котором спазмирована мышца, охватывающая мочевой пузырь и атоничен сфинктер, упускающий мочу. При такой гиперрефлекторной форме дисфункции мочевого пузыря показаны методики со спазмолитическим и симпатомиметическим эффектами, способствующими расслаблению детрузора и сокращению сфинктера.
1.1. Спазмолитические методы: электрофорез холинолитиков, спазмолитиков, парафинотерапия, ультразвуковая терапия.
1.1.1. Электрофорез холинолитиков. Применяют атропин (0,1% раствор), платифиллин (0,03% раствор), 0,2% раствор эуфиллина на область мочевого пузыря, ежедневно или через день, плотность тока 0,03-0,05 мА/см2, по 10-15 мин; курс 10 процедур.
Хороший эффект на практике, поэтому и часто назначается неврологами, физиолечение для лечения энуреза: электрофорез с 0,1% раствора атропина на область мочевого пузыря . Благодаря электрофорезу спазмированная мышца, охватывающая мочевой пузырь, расслабляется и увеличивается моченаполнение пузыря. А тонус сфинктера повышается. Моча прочно удерживается в пузыре.
Для электрофореза потребуется заказать раствор в аптеке по рецепту врача.
Как выписать рецепт для электрофореза с атропином на область мочевого пузыря:
Rp.: Solutionis Аtropini sulfatis 0, 1 % 200,0
M.D.S.: Для электрофореза.
1.1.2. Вариант сочетанного физиолечения: двухполюсный электрофорез — с анода (на нижнегрудных сегментах позвоночника) вводится атропин, с катода (в области промежности) — кофеин-бензоат натрия.
1.1.3. Парафиновые аппликации на область мочевого пузыря или по типу «полушорт» при температуре парафина 40-42° С, в течение 20-30 мин, ежедневно или через день; курсом 10 процедур. Тепловые процедуры оказывают спазмолитическое, расслабляющее действие. При энурезе показано тепло, стоит избегать охлаждения.
1.1.4. Ультразвуковая терапия паравертебрально на поясничную зону (LI-LIII) и на область мочевого пузыря . Интенсивность воздействия 0,1-0,4 Вт/см2, лабильно, по 3-5 мин на зону, ежедневно или через день; курсом 10 процедур. УЗ-терапия активирует кровоток, восстанавливает иннервацию мышц мочевого пузыря.
2. При гипорефлекторной нейрогенной дисфункции мочевого пузыря отмечается гипотония детрузора и гипертонус сфинктера. При гипорефлексии мочевого пузыря эффективны методики со стимуляцией детрузора мочевого пузыря и обладающие холиноподобным эффектом (миостимулирующие методы).
2.1. Миостимулирующие методы: диадинамические токи, СМТ-терапия, электрофорез холиномиметиков.
2.1.1. Диадинамические токи (ДДТ) области мочевого пузыря , током ОР, длительность процедуры 5-7 мин, ежедневно или через день, на курс 10 процедур. ДДТ вызывает ритмически сокращаться сами миофибрилл сфинктера, стимулируя запирательную функцию мочевого пузыря.
2.1.2. Синусомодулированные токи (СМТ) на область мочевого пузыря — применяют II РР, частота модуляций 30 Гц, глубина модуляций 75-100%, ежедневно или через день; на курс 10 процедур. СМТ также активирует сокращение сфинктера, создавая условия удержания мочи.
2.1.3. Введение лекарственных препаратов путем электрофореза на область мочевого пузыря. Получил распространение электрофорез с прозерином , плотность тока 0,03-0,05 мА/см2, ежедневно или через день; на курс 10 процедур. Используют препараты: прозерин (0,1% раствор), галантамин (0,25% раствор) на область мочевого пузыря.
Выписать рецепт на прозерин для электрофореза:
Rp.: Sol. Proserini 0,1 % 200,0
M.D.S.: Для электрофореза.
Выписать рецепт на латинском языке на галантамин для электрофореза:
Rp.: Sol. Galanthamini hydrobromidi 0,25 % 200,0
M.D.S.: Для электрофореза.
3. Для воздействия на спинальные центры регуляции мочеиспускания эффект показали методики со спазмолитическим и сосудорасширяющим действием.
3.1. Иглорефлексотерапия
3.2. Стимулирующий массаж (сегментарных зон в пояснично-крестцовой области, нижней части живота, задней и внутренней поверхности ног, подошвах).
4. При невротических расстройствах показаны методы с седативным эффектом.
4.1. Седативные методы: электросон, гальванический воротник по Щербаку, электрофорез с седативными препаратами:
4.1.1. Электросон -терапия оказывает седативное или активирующее влияние. Электросон приводит к накоплению серотонина (гормона удовольствия) в подкорке за счет активации токами проводимости серотонин-ергических нейронов дорсального ядра шва.
Процедуры проводят при частоте импульсов 10-20 Гц, продолжительность процедуры 20-30 мин, ежедневно или через день или 2 дня подряд с перерывом на третий; курс 10 процедур.
4.1.2. Гальванический воротник по Щербаку . Используется сила тока 6-16 мА, в течение 5-15 мин, ежедневно или через день; курсом 10 процедур.
Происходит уменьшение чувствительной импульсации в ствол головного мозга за счёт активации потенциал-зависимых калиевых каналов, гиперполяризации возбудимых мембран периферических нервных волокон воротниковой области, что приводит к сбалансированию тормозных процессов в коре головного мозга.
Гальванизация уменьшает патологическую чувствительную импульсацию за счёт активации потенциал-зависимых калиевых каналов, гиперполяризации возбудимых мембран периферических нервных волокон воротниковой области. В результате достигается баланс между торможением и возбуждением в коре.
4.1.3. Варианты электрофореза с разными эффектами — эндоназальный или на воротниковую зону электрофорез лекарственных веществ (кальция, новокаина, брома, магния).
4.1.4. Водолечение: соляно-хвойные , хвойно-валериановые, кислородные, азотные или жемчужные ванны при температуре 35-37 ° С.
4.1.5. Музыкальная терапия
5. Для коррекции расстройства вегетативной регуляции работают вегето-корригирующие методики: гальванизация по глазнично-затылочной методике, УФ-облучение сегментарных зон в эритемных дозах, инфракрасная лазеротерапия, пелоидотерапия.
5.1. Гальванизация по глазнично-затылочной методике при плотности тока 0,02 мА/см2, продолжительности процедуры 10-30 минут, ежедневно или через день; на курс 10 процедур. Гальванизация усиливает приток крови в подкорковые структуры, ретикулярную формацию, промежуточный и средний мозг; нормализуя баланс симпатических и парасимпатических реакций.
5.2. Инфракрасная лазеротерапия по сегментарно, области проекции мочевого пузыря и зоны промежности в сочетании с общим воздействием (точки рефлексотерапии или зоны верхушечного толчка, тимуса), частота воздействия 5-50 Гц (1000 Гц на точки акупунктуры), время воздействия 1-2 мин на зону.
5.3. Грязелечение (пелоидотерапия). Использование лечебных грязей путем аппликаций на проекцию шорт. Оптимальная температура грязей 38-40°С, продолжительность процедуры 15-20 мин, ежедневно или через день; курс 7-15 процедур.
Благодаря влиянию биологически активных веществ иловых и торфяных грязей происходит гиперпродукция собственных гормонов — глюкокортикоидов и катехоламинов надпочечниками. Оказывает общий и местный стимулирующий, оздоравливающий, регулирующий эффект.
5.4. Тепловые процедуры – парафин — озокеритовые аппликации на поясничный отдел позвоночника или область мочевого пузыря.
- Назначает физиолечение при энурезе врач физиотерапевт , после уточненного диагноза у невролога с рекомендациями по режиму, лечению. Индивидуальный рациональный набор физиопроцедур делает лечение эффективным и комплексным, то есть направленным на разные точки приложения.
- Возможно проведение 2-3 повторных курсов физиолечения с интервалом 2 недели – 6 месяцев.
Анализируя свою 20-летнюю практику невролога стационара, поликлиник и частных медицинских центров, статистика такова.
- В результате лечения пациентов с энурезом почти у 50% наблюдается стойкая и длительная ремиссия сразу после первого курса лечения. Начав лечение в 4-12 лет, наступает полное выздоровление.
- У 10 % после лечения наблюдается урежение энуреза в 2-3 раза. Требуются повторные курсы лечения.
- У 10 % после лечения наблюдается ремиссия на 2-6 месяцев. Требуются повторные курсы лечения.
- У 10% эффект от лечения слабый, возможно урежение в 2 раза на фоне терапии, сразу после окончания курса возобновлялись все симптомы в прежней степени.
- У 3% энурез прекращается сам, без терапии, в возрасте 7-12 лет.
- 10% пациентов не соблюдают рекомендации врача, эффект от лечения незначительный, так как не стали лечиться.
- У 10 % после 1 курса лечения частичное улучшение; при повторном курсе через 4-6 месяцев – значительное улучшение, после 3 курса лечения через 6-12 месяцев выздоровление.
- У остальных 7 % другие, более редкие варианты.
Вывод по результатам лечения : комплексное, индивидуально подобранное лечение энуреза эффективно до 80%. Наступает выздоровление или значительное улучшение после первого или повторных курсов лечения.
- Прекратить пользоваться любыми подгузниками (многоразовыми и одноразовыми) вовремя – по достижению возраста 2 лет. Хотя, есть сведения, что памперсы (одноразовые подгузники) не имеют отношения к развитию энуреза.
- Вовремя прививать детям навыки опрятности.
- Не рекомендуется обильно поить на ночь и ночью.
- Осуществлять надлежащий уход. С раннего возраста обучать соблюдению правил гигиенического ухода за наружными половыми органами.
- Своевременно выявлять и проводить лечение инфекций мочевых путей, паразитоза, невротических расстройств.
- Создать благоприятный психологический климат в семье.
- Соблюдать рациональную диету.
- С 6-летнего возраста дети с энурезом нуждаются в лечении. Не занимайтесь самолечением. Обратитесь на приём к педиатру или неврологу.
- Общий анализ мочи
- УЗИ почек и мочевого пузыря
- ЭЭГ (фон)
- Консультация психолога
- Режим дня
- Рациональное питание. Ограничение приёма жидкости на ночь.
- Вести мочевой календарь. Рациональная психотерапия.
- Будить ночью для мочеиспускания в туалет. Применять энурезный будильник.
- Явка через 1-2 недели с результатами обследования.
Рекомендации невролога после второго приёма могут быть такими:
- Режим дня
- Рациональное питание. Ограничение приёма жидкости на ночь.
- Будить ночью для мочеиспускания в туалет. Применять энурезный будильник.
- Рациональная психотерапия. Вести мочевой дневник.
- Медикаментозное лечение: Гопантеновая кислота (пантокальцин, пантогам) 0,5 по 1 таблетке * 2 раза в день, утром и вечером, курсом 2 месяца. Дриптан 5 мг по 1 таблетке * 2 раза в день, утром и вечером, курсом 2 месяца.
- Консультация врача физиотерапевта.
- Хвойно-морские ванны №10 в домашних условиях.
- Явка на приём через 2-3 месяца.
Итак, для лечения энуреза важны выработка рефлекса на пробуждение — будить по ночам, использовать энурезный будильник ; активация созревания регуляции мочеиспускания — ноотропы; коррекция невроза — психотерапия, седативные ; симптоматические методы — дриптан, минирин, физиолечение, особый водный режим. Около 80% людей с энурезом после рациональной индивидуальной терапии ждёт значительное улучшение или выздоровление.
На видео рекомендации педиатра: общие правила и режим при энурезе.
На 2 видео психотерапия при энурезе – платить за сухие ночи?
На 3 видео упражнения для укрепления мышц тазового дна. Зарядка при энурезе. Начинайте вместе с инструктором, делайте сначала, как получится. Со временем техника оттачивается, развивается моторная ловкость, пластичность, укрепляются мышцы тазового дна и всего тела. Будьте здоровы!
источник


 Лечение энуреза
Лечение энуреза 





