Очень часто люди называют друг друга «шизофрениками» просто за эмоциональную несдержанность, некоторую импульсивность или несвоевременную реакцию мозга. Часто так называют людей непостоянных и легко меняющих свои решения. Как мало мы вкладываем в это понятие и как многого не знаем о том, что это на самом деле за болезнь, как она проявляется и какие бывают стадии шизофрении.
Шизофрения – это целая группа психических расстройств, которые связаны с нарушением эмоциональных реакций, расстройствами восприятия окружающего мира, себя в нем и мышления. Шизофрению можно узнать по ряду отличительных признаков:
- Неадекватное поведение.
- Резкие и беспричинные перемены настроения.
- Беспричинная агрессия.
- Дезорганизованность мышления.
- Нарушения речи и двигательных функций.
- Слуховые галлюцинации.
- Бред.
Из-за обширного списка симптомов, до сих пор ведутся обсуждения, можно ли считать шизофрению отдельным заболеванием, или это тот диагноз, за которым кроется многообразие синдромов и нарушений психики.
Исследования показывают, что на планете примерно 0,5 процентов всего населения находятся на той или иной стадии болезни. Чаще всего расстройство начинает себя проявлять в молодом возрасте, в районе 20-30 лет. Страдают им одинаково часто как мужчины, так и женщины.
Известно, что люди, живущие в городе, страдают от шизофрении гораздо чаще, чем сельские жители. Кто-то связывает риски заболеть с генетической предрасположенностью. Доказано, что, если в семье кто-то из близких родственников (мама, папа, брат или сестра) страдают этим недугом, вероятность начать проходить стадии шизофрении шаг за шагом гораздо выше.
Увеличивают риски стать шизофреником алкоголь и наркотические вещества. Хотя также существует теория, которая, наоборот, связывает зависимость от наркотиков и алкогольную зависимость с желанием предотвратить неприятные ощущения и страхи, связанные с заболеваниями психики.
Интересную зависимость риска развития заболевания можно наблюдать изучив статистику. Согласно цифрам, люди, рожденные весной и зимой, заболевают гораздо чаще. Также перенесенные в утробе матери инфекции увеличивают подверженность психики данному заболеванию.
Самой популярной причиной происхождения шизофрении считается дофаминовая теория. У здоровых людей гормон дофамин, нейромедиатор, отвечающий за психоэмоциональное состояние человека, вырабатывается в определенном количестве. Пониженный или повышенный уровень этого гормона вызывает галлюцинации, мании, бред – главные симптомы шизофрении.
Выделяют три основных группы симптомов:
- Продуктивные (позитивные) – галлюцинации, бред.
- Негативные (дефицитарные) – апатия, безволие, слабость, молчаливость.
- Когнитивные – расстройства восприятия мира, нарушения мыслительной деятельности, внимания, дезорганизация речи.
Как и у многих заболеваний, шизофрения имеет продромальный период. Это самая ранняя стадия шизофрении. Это тот период, когда болезнь еще не начала развиваться, но некоторые особенности и самые первые симптомы болезни уже могут сказать врачу и пациенту о предстоящем заболевании. Доказано, что в случае с шизофренией такие симптомы можно заметить примерно за тридцать месяцев до начала появления явных симптомов.
- раздражительность;
- социальная изоляция;
- болезненно-пониженное настроение;
- чувство неприязни к окружающим;
- легкие проявления агрессии.
1. Инициальный период — начальная стадия шизофрении. Симптомы после продромального периода усиливаются и становятся более явными. Эта стадия длится до обострения. Характерны:
- Раздражительность.
- Гневливость.
- Повышенная энергичность и физическая активность.
- Реактивная или невротическая субдепрессия.
- Расстройство восприятия себя в мире.
2. Активная, острая фаза. Этот период болезни обычно длится от месяца до двух. Характерные для этой стадии шизофрении симптомы:
- Психический срыв.
- Сильные галлюцинации.
- Неспособность отличить реальность от бреда.
- Запутанность речи и мыслей.
3. Конечный этап характеризуется дефицитной симптоматикой (апатией, равнодушием, пугающим спокойствием). Он наступает после острой фазы и особенно сильно проявляется, если не было проведено соответствующей терапии.
4. Ремиссии. Когда первые стадии шизофрении проходят, жизнь налаживается и, кажется, возвращается в прежнее русло.
5. Рецидивы. Чаще всего шизофрения возвращается, и пациенту (и его родственникам) предстоит все тяготы психического заболевания пройти снова. Все стадии болезни могут повторяться по очереди на протяжении многих лет. Часто можно заметить закономерности и особенности течения болезни у конкретного человека. С возрастом количество рецидивов обычно увеличивается, но бывают и случаи полного выздоровления.
Эти стадии шизофрении разделены весьма условно. Но каждая болезнь циклична, и циклы эти на протяжении жизни повторяются один за другим. Шизофреники чаще всего постоянно живут в каком-то своем мире. И начинается это примерно с подросткового периода. Проявления болезни достаточно индивидуальны. Кто-то во время обострений просто перестает воспринимать окружающий мир и замыкается в себе. Некоторые страдают сильнейшими припадками с полной потерей себя, требующими немедленной госпитализации.
Многие пациенты в стадии ремиссии живут обычной жизнью и надеются на полное выздоровление. Но чаще всего они стараются как можно больше времени проводить в одиночестве, не интересуются противоположным полом и находятся в постоянном страхе рецидива.
Медикаментозное лечение положительно влияет на проявления болезни. Облегчает симптоматику и улучшает общее самочувствие пациентов.
Лечение шизофрении в большей степени симптоматическое, состоит из медикаментозных препаратов (транквилизаторов) и различных способов социальной и психологической поддержки.
В острой/активной фазе шизофрении рекомендуют проходить лечение в стенах больницы. Это обезопасит пациента от самоубийства в состоянии аффекта, поможет родственникам больного, так как уход за таким пациентом очень сложен и индивидуален (чаще всего они теряют возможность ухаживать за собой, а поведение их характеризуется как социально неприемлемое). К тому же больничные методы лечения приводят к скорейшему наступлению ремиссии.
Чаще всего больные шизофренией после периода обострения остаются дееспособными и с поддержкой медикаментов и психотерапевта могут вести обычный образ жизни и работать.
Врачи говорят, что тяжелые физические болезни протекают в три стадии:
- На первой организм мобилизует все ресурсы.
- На второй возникает равновесие, организм приспосабливается к заболеванию.
- На третьей наступает истощение, больной орган (или весь организм) перестает справляться с «работой».
Диагностикой и лечением шизофрении должен заниматься опытный врач-психиатр .
Течение шизофрении напоминает течение тяжелых болезней тела. Выделяют три стадии шизофрении: овладение, адаптацию и деградацию. Выраженность и продолжительность этих стадий существенно варьируются.
Из привычного, предсказуемого реального мира пациент переходит в искаженный, фантасмагорический мир видений, галлюцинаций, необычных красок и непривычных пропорций. Меняется не только его мир — меняется и он сам. При бурном течении шизофрении в своих глазах человек становится героем или изгоем, спасителем вселенной или жертвой мироздания.
Если изменения происходят постепенно, на первой стадии шизофрении может преобладать тревога, растерянность и страх: с окружающим миром явно происходит что-то не то, мотивы людей не ясны, но ничего хорошего не сулят — нужно готовиться либо к обороне, либо к бегству.
Первую стадию шизофрении можно назвать периодом открытий и озарений. Пациенту кажется, что он видит суть вещей и истинный смысл событий. В этой фазе нет места рутине и спокойствию.
Открытие нового мира может быть прекрасным (например, при ощущении всемогущества) или ужасным (при осознании коварных замыслов врагов, которые якобы травят пациента, убивают его лучами или читают его мысли), но спокойно пережить перемены невозможно.
Случается, что пережив яркую, бурную фазу овладения, пациент полностью возвращается к нормальной жизни. А при неблагоприятном течении шизофрении короткие, почти незаметные периоды овладения и адаптации быстро сменяются длительной фазой деградации.
Пациент привыкает к изменениям. Чувство новизны утрачивается. На второй стадии шизофрении бред, галлюцинации и прочие проявления болезни становятся обыденными. Иллюзорный мир уже не заслоняет реальность. Две действительности более или мирно сосуществуют в сознании человека.
Для этой стадии шизофрении характерна так называемая «двойная ориентация»: пациент может видеть в соседе злобного инопланетянина и, одновременно, хорошо знакомого дядю Мишу.
Вне зависимости от варианта течения шизофрении результат терапии в значительной степени зависит от того, что выберет пациент: настоящий мир или мир иллюзий. Если ничто не удерживает человека в настоящем мире, ему попросту незачем возвращаться к реальности.
Кроме того, данная стадия шизофрении сопровождается повторением одних и тех же слов, жестов и выражений лица, не связанных с текущей ситуацией, стереотипностью поведения — пациент ходит кругами по комнате, сидит и раскачивается с причитаниями. Чем тяжелее течение шизофрении, тем более стереотипным становится поведение.
В этой фазе на первый план выступает эмоциональное отупение. Время наступления третьей стадии зависит от формы и от варианта течения шизофрении. Признаки эмоциональной, а затем и интеллектуальной деградации быстро развиваются при гебефренической и простой формах заболевания.
Пациенты с кататонической и параноидной формой, особенно при благоприятном течении шизофрении, могут в течение длительного времени оставаться эмоционально и интеллектуально сохранными.
На третьей стадии пациент словно выгорает изнутри: галлюцинации тускнеют, выражение эмоций становится еще более стереотипным. Пространство и время утрачивают свою значимость.
При любом типе течения шизофрении третья фаза неблагоприятна в прогностическом плане. Тем не менее, продуманная реабилитация дает пациентам возможность существовать в обществе. В отдельных случаях (обычно после выраженных эмоциональных потрясений) возможно кратковременное или устойчивое возвращение к нормальной жизни.
Диагноз «шизофрения» в общественном сознании ассоциируется с полным сумасшествием человека, но в реальности картина болезни может проявляться очень по-разному. Большое значение имеют форма заболевания, стадия развития патологии и наличие или отсутствие лечения.
Выделяют три основных стадии шизофрении: овладение, адаптация и деградация. Чаще всего им предшествует предболезненный период, во время которого симптомы еще не проявляются, но у человека присутствуют определенные черты характера и особенности поведения, по которым уже можно судить о предрасположенности к развитию болезни.
Само развитие недуга может проходить постепенно. Иногда предболезненный период насчитывает десятилетия. Ранняя стадия шизофрении вполне может иметь лишь слабовыраженную симптоматику нарушений психики, к которой можно отнести:
Часто болезнь в 1 степени трудно диагностировать даже врачу. Начальная стадия недуга – это этап, когда и сам человек еще не знает о заболевании, и окружающие думают про болезненные симптомы, что это просто особенности личности либо следствие жизненных обстоятельств (стрессов, усталости).
Именно этим опасна легкая степень патологии: болезнь не лечится и продолжает прогрессировать, все больше овладевая человеком.
В период манифестации первая стадия шизофрении уже демонстрирует признаки разрушения психики:
Становится очевидно, что человек теряет контакт с миром, он «не в себе», часто его поведение может быть опасно как для него, так и для окружающих его людей. В таких случаях больному требуется госпитализация и срочная медицинская помощь.
Вторая стадия недуга – период адаптации. Очень важный этап в лечении – это осознание душевнобольным своей болезни. Это происходит, когда острые шизофренические симптомы купированы, и наступает просветление сознания. Помрачение рассудка отступает, приходит состояние ремиссии (значительное ослабление проявления болезненных симптомов).
Врачи – психиатры однозначно утверждают, что ремиссия при шизофрении за счет естественных ресурсов самого организма практически невозможна. То есть, самостоятельно человек не справится, улучшения его состояния можно добиться только лекарственными препаратами.
Когда шизофреник поступает на лечение, главная задача врачей — купировать приступ, добиться устойчивой ремиссии, и в случае успеха для больного наступает 2 стадия — период адаптации.
Обратите внимание, речь идет именно о следующем этапе болезни, а никак не о вернувшемся здоровье. Понятие «полное выздоровление» в случае с шизофренией весьма условно.
Второй степени патологии свойственна уже зрелая симптоматика, позволяющая установить тип шизофрении:
К общей симптоматике болезни во время 2 степени шизофрении можно отнести:
Задача врачей и близких – помочь человеку полностью принять и осознать свое новое состояние.
В понятие адаптации входят следующие пункты:
Иногда состояние ремиссии оценивается человеком как вернувшееся здоровье. Нередки случаи, когда люди самовольно снижают дозы прописанных им лекарств, либо вообще перестают их принимать. Это всегда приводит к печальным последствиям.
Дополнительная информация на видео. Врач-психотерапевт, кандидат медицинских наук Галущак А. рассказывает о формах и стадиях шизофрении.
Последняя стадия шизофрении – деградация. О том, что это такое, ярко свидетельствуют проявления патологии на этом этапе:
- полное безволие и апатия, аутизм, отсутствие интереса к жизни вплоть до невозможности себя обслужить, удовлетворить естественные потребности;
- погружение в иллюзорный мир собственных галлюцинаций и бредовых идей;
- слабоумие, невозможность выразить или осознать элементарные мысли или просьбы;
- отсутствие контроля над собственным телом.
Так болезнь выглядит в самой тяжелой форме, когда у пациента наступают устойчивые необратимые дефекты психики. 3 стадия – это инвалидность душевнобольного человека, когда его первоначальная личность оказывается почти полностью разрушенной.
В вопросе, сколько стадий шизофрении выделяется современной медициной, важным является само понятие рецидива — повторного ухудшения состояния больного. Смена ремиссий и рецидивов в пределах нормы (то есть не до фазы острого приступа) являются обычными в течении психических заболеваний. Так, давно доказано влияние природных сезонов на психически нездоровых людей: осенью и зимой состояние ухудшается, но весной и летом вновь наступает ремиссионное просветление.
Важно! Верно определить стадию заболевания и сделать правильные выводы о необходимости того или иного лечения может только врач-психиатр. Самодиагностика и самолечение абсолютно недопустимы, и всегда приводят в плачевным результатам.
И при устойчивой многолетней ремиссии риск рецидива есть всегда, иногда даже спустя десятилетия. Даже при полном избавлении от болезненной симптоматики и очевидной адекватности пациента врачи будут рекомендовать ему принимать поддерживающие препараты. И их ни в коем случае нельзя отменять самовольно! Только при адекватном и серьезном отношении человека и его родных к своему состоянию, у больного есть шансы на долгую и полноценную жизнь.

У женщин начальная стадия шизофрении заметна в меньшей степени, и она развивается медленно. Также не секрет, что шизофрению принято считать наследственным заболеванием, и ряд последних проведенных исследований подтвердил данное предположение. Ранее ученые имели возможность лишь проводить статистические данные, на основании которых утверждалось, что у больных родителей до пятидесяти процентов случаев рождается больное потомство, их дети становятся так же пациентами психиатров. В настоящее время эту информацию подтверждают генетики. Было произведено сканирование генома человека, которое доказало, что при изменчивости гена рилина риск шизофрении повышается, но интересно, что это касается лишь женщин.
Начальная стадия шизофрении характерна наличием двух продуктивных симптомов, это галлюцинации и бред. Подобным явлением в одинаковой степени страдают пациенты обоих полов. Для начальной стадии свойственны и второстепенные проявления болезни. В основном больные испытывают депрессию, тяжелое эмоциональное состояние, которые имеют яркое проявление, и считаются известными начальными признаками шизофрении. В клинической практике немало примеров, когда такие проявления существуют годами, а продуктивная симптоматика проявляется значительно позже. Если заболевание является вялотекущим, у женщин агрессия проявляется в меньшей степени, но резко выделена раздражительность, отрицательное отношение к социальным контактам.
Особенности начальной стадии заболевания

Типичные особенности начальной стадии шизофрении выявляются во время диагностического обследования, и для этого используются простые тесты. При начальной стадии шизофрении обнаруживаются закупорки мышления, которые совмещаются с ощущением потери контроля над мыслительным процессом. У больного возникают неологизмы – собственные, лично изобретенные слова, имеющие особый смысл. Имеется значительная размытость мышления, между понятиями нет четких границ. Начальная стадия шизофрении определяется конкретным, аутистичным мышлением, утеряна способность мыслить абстрактно. В том числе, больному свойственны вербигерации – механический повтор целых фраз или отдельных слов. При хронической форме заболевания такое происходит особенно часто.
Уже при начальной стадии больной отличается логикой, которая непонятна здоровым людям, возникают трудности в общении с окружающими, понимании различия или сходства. Больному трудно разделить второстепенное и главное, но, в то же время, он объединяет явления и предметы по признакам, которых не существует. Как правило, все это в первую очередь замечают близкие люди, семья. Они могут дать описание происходящим с человеком изменениям, что помогает диагностировать состояние больного. В медицине давно ведутся споры о том, возможно ли полноценное излечение шизофрении. Специалисты отмечают, что насколько успешным будет лечение – зависит от ряда факторов, в том числе, важна готовность семьи к тому, что лечение будет длительным и сложным.
Госпитализация пациентов при начальной стадии шизофрении

Женщин такой подход касается в первую очередь, ведь, по своей природе, им разрыв с семьей дается значительно труднее. Шизофрения не относится к редким заболеваниям, поэтому, зная ее признаки, не составляет труда отличить ее от других психических нарушений. Особенно важно проявлять внимание тем семьям, в которых случаи этой болезни уже были отмечены. Залогом успешной терапии считается своевременная диагностика. Иногда встречаются ситуации, при которых больной с диагнозом шизофрения воспринимается, как враг общества, хотя в цивилизованном мире к подобным явлениям наблюдается совершенно иное отношение. Иногда люди глумятся на больным, хотя он в этом плане не является бесчувственным, и понимает, как к нему относятся окружающие. Поэтому необходимо проявить понимание, и конечно, сочувствие.
Шизофрения. Для многих, если не для всех обывателей, это заболевание звучит как клеймо. «Шизофреник»- синоним финала, конченности существования и бесполезности для общества. Так ли это? Увы, при таком отношении так и будет. Все незнакомое пугает и воспринимается враждебно. А пациент, страдающий шизофренией по определению становится врагом общества (хочу заметить, к сожалению именно нашего общества, во всем цивилизованном мире не так), поскольку окружающие боятся и не понимают, что за «марсианин» находится рядом. Либо,что еще хуже, издеваются и глумятся над несчастным. Между тем, не стоит воспринимать такого пациента, как бесчувственную колоду, он все чувствует, и очень остро, поверьте, и в первую очередь отношение к себе. Надеюсь заинтересовать вас и проявить понимание, а стало быть, и сочувствие. В дополнение хочу заметить,что среди таких пациентов немало творческих (и многим известных) личностей, ученых (наличие заболевания ничуть не умаляет их заслуги) и просто подчас близко знакомых вам людей.
Давайте вместе попробуем разобраться в понятих и определениях шизофрении, особенностях протекания ее симптомов и синдромов, о возможных ее исходах. Итак:
С греч. Schizis — расщепление, phrenus — диафрагма (считалось, что именно там находилась душа).
Шизофрения — это «королева психиатрии». На сегодняшний день ей болеют 45 млн. человек, независимо от расы, нации и культуры ей болеет 1% населения Земли. На сегодняшний день нет внятного определения и описания причин возникновения шизофрении. Термин «шизофрения» был введен в 1911 г. Эрвином Блёилером. До того в ходу был термин — «преждевременное слабоумие».
В отечественной психиатрии шизофрения — это «хроническое эндогенное заболевание, проявляющееся различной негативной и позитивной симптоматикой, и характеризующееся специфическими нарастающими изменениями личности».
Здесь, видимо, следует сделать паузу и повнимательнее разобрать элементы определения. Из определения можно сделать вывод, что заболевание протекает продолжительное время и несет в себе определенную стадийность и закономерность в смене симптомов и синдромов. При этом негативные симптомы — это «выпадение» из спектра психической деятельности ранее существовавших признаков, характерных для этой личности — уплощение эмоционального реагирования, редукция энергетического потенциала (но об этом позже). Позитивные же симптомы — это появление новых признаков — бреда, галлюцинаций.
К непрерывнотекущим формам заболеванияотносят случаи с постепенным поступательным развитием болезненного процесса, с различной выраженностью как позитивных, так и негативных симптомов. При непрерывном течении болезни ее симптомы отмечаются на всем протяжении жизни с момента заболевания. Причем основные проявления психоза базируются на двух основных составляющих: бредовых идеях и галлюцинациях.
Эти формы эндогенного заболевания сопровождаются изменениями личности. Человек становится странным, замкнутым, совершает нелепые, нелогичные с точки зрения окружающих поступки. Изменяется круг его интересов, появляются новые, несвойственные ранее увлечения. Иногда это философские или религиозные учения сомнительного толка, или фанатическое следование канонам традиционных религий. У больных снижается работоспособность, социальная адаптация. В тяжелых случаях не исключено и возникновение безразличия и пассивности, полной потери интересов.
Для приступообразного течения (рекуррентная или периодическая форма болезни) характерно возникновение отчетливых приступов, сочетающихся с расстройством настроения, что сближает эту форму заболевания с маниакально-депрессивным психозом, тем более, что расстройства настроения занимают в картине приступов значительное место. В случае приступообразного течения заболевания проявления психоза наблюдаются в виде отдельных эпизодов, между которыми отмечаются «светлые» промежутки относительно хорошего психического состояния (с высоким уровнем социальной и трудовой адаптации), которые, будучи достаточно длительными, могут сопровождаться полным восстановлением трудоспособности (ремиссии).
Промежуточное место между указанными типами течения занимают случаи приступообразно-прогредиентной формы заболевания, когда при наличии непрерывного течения болезни отмечается появление приступов, клиническая картина которых определяется синдромами, сходными с приступами рекуррентной шизофрении.
Как уже говорилось ранее, термин «шизофрения» ввёл Эрвин Блёйлер. Он считал, что главным для описания шизофрении является не исход, а «основное расстройство». Также он выделил комплекс характерных признаков шизофрении, четыре»А», тетрада Блёйлера:
1. Ассотиативный дефект — отсутствие связанного целенаправленного логического мышления(в настоящее время называется «алогия»).
2. Симптом аутизма(«autos» — греч.- собственный — дистанцирование от внешней реальности,погружение в свой внутренний мир.
3. Амбивалентность — наличие в психике пациента разнонаправленных аффектов люблю/ненавижу в одно и то же время.
4. Аффективная неадекватность — в стандартной ситуации дает неадекватный аффект — смеётся при сообщении о смерти родственников.
Французская психиатрическая школа предложила шкалы дефицитарных и продуктивных симптомов, расположив их по степени нарастания. Немецкий психиатр Курт Шнайдер описал симптомы I ранга и II ранга при шизофрении. «Визитная карточка» шизофрении — симптомы I ранга, и сейчас они до сих пор «в ходу»:
1. Звучащие мысли — мысли приобретают звучность, по сути это псевдогаллюцинации.
2. «Голоса», которые спорят между собой.
3. Комментирующие галлюцинации.
4. Соматическая пассивность (больной чувствует, что его двигательными актами управляют).
5. «Вынимание» и «внедрение» мыслей , шперрунг — («закупорка» мыслей), обрыв мыслей.
6. Транслирование мыслей (мысленное радиовещание — как будто в голове включен радиоприёмник).
7. Ощущение «сделанности» мыслей, их чужеродности — «мысли не свои, их вложили в голову». То же — с чувствами — пациет описывает, что это не он чувствует голод, а его заставляют чувствовать голод.
8. Бред восприятия — человек трактует события в своем символическом ключе.
При шизофрении разрушаются границы между «я» и «не я». Внутренние события человек считает внешними, и наоборот. Границы «разрыхлены». Из 8 вышеуказанных признаков 6 говорят об этом.
Взгляды на шизофрению, как на явление, различны:
1. Шизофрения — это болезнь — по Крепелину.
2. Шизофрения — это реакция — по Бангёферу — причины разные,а мозг отвечает ограниченным набором реакций.
3. Шизофрения — это специфическое нарушение адаптации (амер. Лэйнг,Шаж).
4. Шизофрения — это особенная структура личности (основано на психоаналитическом подходе).
существует 4 «блока» теорий:
1. Генетические факторы. Стабильно болеет 1% населения;если болеет один из родителей,риск того,что заболеет и ребёнок — 11,8%.Если оба родителя — 25-40% и выше.У однояйцевых близнецов частота проявления у обоих одновременно — 85%.
2. Биохимические теории: нарушения обмена дофамина,серотонина,ацетилхолина,глютамата.
3. Стрессовая теория.
4. Психосоциальная гипотеза.
— Стресс (самый разный) воздействует на «ущербную» личность — чаще всего это стресс, связанный с нагрузкой ролей взрослого.
— Роль родителей: американские психиатры Блейцег и Линдз описали «шизофреногенную мать». Как правило, это женщина : 1. Холодная; 2. некритичная; 3. Ригидная (с «застывающим», отсроченным аффектом; 4. С запутанным мышлением — зачастую «подталкивает» ребенка к тяжелому течению шизофрении.
— Теория о том, что шизофрения — это медленно прогрессирующий ослабоумливающий процесс типа энцефалита. Объем мозга у пациентов, страдающих шизофренией — уменьшен.
— При шизофрении нарушается фильтрация информации, селективность психических процессов, патопсихологическое направление.
Мужчины и женщины болеют шизофренией одинаково часто, однако горожане — чаще, бедные — чаще (больше стрессов). Если пациет — мужчина, заболевание имеет более раннее начало и тяжёлое течение, и наоборот.
Американская система здравоохранения тратит до 5% бюджета на лечение шизофрении. Шизофрения — инвалидизирующее заболевание, оно сокращает жизнь пациента на 10 лет. По частоте причин смерти пациентов на I месте являются — сердечно-сосудистые заболевания, на II-м суицид.
Больные шизофренией имеют большой «запас прчности» перед биологическими стрессами и физическими нагрузками — выдерживают до 80 доз инсулина, устойчивы к переохлаждению, редко болеют ОРВИ и другими вирусными заболеваниями. Достоверно вычислено, что «будущие пациенты» рождаются, как правило, на стыке зима-весна (март-апрель) — либо из-за уязвимости биоритмов, либо из-за воздействий инфекций на мать.
1. Непрерывно-прогредиентная шизофрения.
2. Приступообразная
а) приступообразно-прогредиентная(шубообразная)
б) периодическая(рекуррентная).
1. Инициальный этап(от первых признаков заболевания (астения) до манифестных признаков психоза(галлюцинации, бред и т.д.).Также могут быть гипомании, субдепрессии, деперсонализация т.д.
2. Манифестация заболевания : сочетание дефицитарных и продуктивных симптомов .
3. Конечный этап. Выраженное преобладание дефицитарной симптоматики над продуктивной и застывание клинической картины.
1. Быстропрогредиентные (злокачественные);
2. Среднепрогредиентные (параноидная форма);
3. Малопрогредиентная (вялотекущая).
Исключение — рекуррентная шизофрения.
Злокачественная шизофрения: проявляется в возрасте от 2 до 16 лет. Характеризуется очень коротким инициальным этапом — до года. Манифестный период — до 4 лет. Особенности:
а) В преморбиде(т.е. в состоянии, предшествующем заболеванию) шизоидная личность (замкнутые, малообщительные, боящиеся внешнего мира личности);
б) Продуктивная симптоматика сразу выходит на высокий уровень;
в) На 3-м году болезни формируется апатико-абулический синдром (vegetabels — «овощная жизнь» — при этом это состояние может быть обратимым на момент сильного стресса — например, при пожаре);
г) Лечение носит симптоматический характер.
Среднепрогредиентный тип шизофрении: Инициальный период длится до 5 лет. Появляются странные хобби, увлечения, религиозность. Заболевают в возрасте от 20 до 45 лет. В манифестном периоде — либо галлюцинаторная форма, либо бредовая. Длится этот период до 20 лет. На конечном этапе заболевания — осколочный бред, речь сохранена. Лечение эффективно, возможно добиться лекарственных ремиссий (временных улучшений самочувствия). При непрерывно-прогредиентной шизофрении галлюцинаторно-бредовая симптоматика существенно преобладает над аффективной (нарушения эмоционально-волевой сферы); при приступообразной — преобладает аффективная симптоматика.Также — при приступообразной форме ремиссии более глубокие и могут быть спонтанными (самопроизвольными). При непрерывно-прогредиентной пациент стационируется 2-3 раза в год, при приступообразной — до 1 раза в 3 года.
Вялотекущая, неврозоподобная шизофрения: Возраст появления от 16 до 25 лет в среднем. Нет четкой границы между инициальным и манифестным периодами. Доминируют неврозоподобные явления. Наблюдается шизофреническая психопатизация, но пациент может работать, поддерживать семейные и коммуникативные связи. При этом видно, что человек «исковеркан» болезнью.
1. Энгин Блейлер выделял ассоциативный дефект;
Странский — интерпсихическую атаксию;
также — схизис.
Все это — утрата связности, целостности психических процессов —
а) в мышлении;
б) в эмоциональной сфере;
в) в волевых актах.
Разрознены сами процессы, да и внутри самих процессов «кавардак». Схизис — нефильтрованный продукт мышления. Он есть и у здоровых людей, но контролируется сознанием. У больных он наблюдается в начальной стадии, но, как правило, исчезает с приходом галлюцинаций и бреда.
2. Аутизм. Больной шизофренией испытывает тревогу и страх при общении с окружающим миром и хочет дистанцироваться от любых контактов. Аутизм — бегство от контактов.
3. Резонерство — больной говорит, но не двигается к цели.
4. Апатия — нарастающая утрата эмоционального реагирования — все меньшее количество ситуаций вызывает эмоциональную реакцию. Сначала наблюдается рационализация вместо непосредственных эмоций. Первое, что исчезает — это интересы и хобби. ( «Сергей, тетя приезжает»-«приедет-встретим»). Подростки ведут себя как маленькие старички — вроде бы рассудительно отвечают, но за этой «рассудительностью» явное обеднение эмоциональных реакций; («Виталик, почисти зубы»-«зачем?») Т.е. не отказывается и не соглашается, а пытается рационализировать. Если привести аргумент, зачем надо чистить зубы, найдется контраргумент, убеждение может затянуться до бесконечности, т.к. пациент и не собирается ничего обсуждать на самом деле — он просто резонерствует.
5. Абулия (по Крепелину) — исчезновение воли. На ранних этапах выглядит как нарастающая ленивость. Сначала — дома, на работе, затем в самообслуживании. Больные больше лежат. Чаще же наблюдается не апатия, а обеднение; не абулия, а гипобулия. Эмоции у пациентов, страдающих шизофренией, сохраняются в одной изолированной «резервной зоне», которая в психиатрии называется парабулией. Парабулия может быть самой разнообразной — один из пациентов забросил работу и месяцами ходил по кладбищу, составляя его план.»Труд» занял большой том. Другой — сосчитал все буквы «Н» в «Войне и мире». Третий — бросил школу, ходил по улице, собирал экскременты животных и дома аккуратно прикреплял их на стенд, как это делают энтомологи с бабочками. Таким образом, пациент напоминает «механизм, работающий вхолостую».
1. Слуховые псевдогаллюцинации (пациент слышит «голоса», но воспринимает их не как реально существующие в природе, а доступные лишь ему, «наведенные» кем-то, или «спущенные свыше»). Обычно описывается, что такие «голоса» слышны не как обычные, ухом, а «головой», «мозгом».
2. Синдром психических автоматизмов (Кандинского-Клерамбо), включающий в себя:
а) Бред преследования (пациенты в этом состоянии опасны, т.к.могут вооружаться с целью обороны от мнимых преследователей, и нанести ранение любому, кого посчитают таковым; либо совершить попытку суицида с целью «покончить с этим»);
б) бред воздействия;
в) слуховые псевдогаллюцинации (описывались выше);
г) Психический автоматизм-ассоциативный (ощущение «сделанности» мыслей);сенестопатический(ощущение «сделанности» чувств);моторный(ощущение,что те или иные движения,которые он совершает,не его,а навязаны ему извне,его заставляют их сделать).
3. Кататония, гебефрения — застывание в одной позе, часто неудобной, на долгие часы, либо наоборот-резкая расторможенность, дурашливость, кривляние.
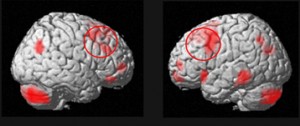
Согласно нейрогенетическим теориям продуктивная симптоматика болезни обусловлена дисфункцией системы хвостатого ядра мозга, лимбической системы. Обнаруживаются рассогласование в работе полушарий, дисфункция лобно-мозжечковых связей. На КТ (компьютерная томография мозга) можно обнаружить расширение передних и боковых рогов желудочковой системы. При ядерных формах болезни на ЭЭГ (электроэнцефалограмме) снижен вольтаж с лобных отведений.
Диагноз ставится на основании выявления основных продуктивных симптомов болезни, которые сочетаются с негативными эмоционально-волевыми расстройствами, приводящими к утрате интерперсональных коммуникаций при общей продолжительности наблюдения до 6 месяцев. Наиболее важное значение в диагностике продуктивных расстройств имеет выявление симптомов воздействия на мысли, поступки и настроение, слуховых псевдогаллюцинаций, симптомов открытости мысли, грубых формальных расстройств мышления в виде разорванности, кататонических двигательных расстройств. Среди негативных нарушений обращают внимание на редукцию энергетического потенциала, отчужденность и холодность, необоснованную враждебность и утрату контактов, социальное снижение.
Должен отмечаться хотя бы один из следующих признаков:
«Эхо мыслей»(звучание собственных мыслей), вкладывание или отнятие мыслей, открытость мыслей.
Бред воздействия, моторный, сенсорный, идеаторный автоматизмы, бредовое восприятие.
Слуховые комментирующие истинные и псевдогаллюцинации и соматические галлюцинации.
Бредовые идеи, которые культурально неадекватны, нелепы и грандиозны по содержанию.
Или хотя бы два из следующих признаков:
Хронические (более месяца) галлюцинации с бредом, но без выраженного аффекта.
Неологизмы, шперрунги, разорванность речи.
Кататоническое поведение.
Негативные симптомы, в том числе апатия, абулия, обеднение речи, эмоциональная неадекватность, в том числе холодность.
Качественные изменения поведения с утратой интересов, нецеленаправленностью, аутизмом.
Диагноз параноидной формы шизофрении ставится при наличии общих критериев шизофрении, а также следующих признаков:
Диагноз гебефренической формы ставится при наличии общих критериев шизофрении и:
одного из следующих признаков;
одного из двух других признаков;
галлюцинаторно-бредовые феномены могут присутствовать в легкой форме, но не определяют клиническую картину.
Фото больной с гебефренической формой шизофрении
Диагноз кататонической формы ставится при наличии общих критериев шизофрении, а также наличия не менее одного из следующих признаков в течение не менее двух недель:
Фото больных с кататонической формой шизофрении
Недифференцированная форма диагностируется тогда, когда состояние соответствует общим критериям шизофрении, но не специфическим критериям отдельных типов, или симптомы столь многочисленны, что соответствуют специфическим критериям более чем одного подтипа.
Диагноз постшизофренической депрессии ставится, если:
Для диагноза резидуальной шизофрении состояние должно в прошлом соответствовать общим для шизофрении критериям, не выявляемым уже в момент обследования. Кроме этого, в течение последнего года должно присутствовать не менее 4 из следующих негативных симптомов:
Диагноз простой формы шизофрении ставится на основании следующих критериев:
- отчетливые и стойкие изменения некоторых преморбидных личностных особенностей, проявляющиеся в снижении побуждений и интересов, целенаправленности и продуктивности поведения, уходе в себя и социальной изоляции;
- негативные симптомы: апатия, обеднение речи, снижение активности, отчетливое уплощение аффекта, пассивность, недостаток инициативы, снижение невербальных характеристик коммуникации;
- отчетливое снижение продуктивности в работе или учебе;
- состояние никогда не соответствует общим для параноидной, гебефренной, кататонической и недифференцированной шизофрении признакам (F20.0-3);
- отсутствуют признаки деменции или иного органического поражения мозга (FO).
Диагноз подтверждают также данные патопсихологического исследования, косвенное значение имеют клинико-генетические данные об отягощенности шизофренией родственников первой степени родства.
В России, к сожалению, не очень развито психологическое обследование психически больных. Хотя мед. психологи в штате стационаров есть.
Основным методом диагностики является беседа. Присущая психически здоровому человеку логическая последовательность мышления у больного шизофренией в большинстве случаев расстраивается, и ассоциативные процессы нарушаются. В результате подобных нарушений пациент говорит как будто бы последовательно, но его слова не имеют между собой смысловой связи. Например — больной говорит,что за ним «охотятся законы правосудия мудрецов,чтобы растащить по всему свету барашков с прямыми носами».
В качестве тестов просят пояснить значения выражений и поговорок. Тогда можно «откопать» формальность, приземленность суждений, отсутствие понимания переносного смысла. Например, «лес рубят, щепки летят» — «ну да, дерево-то из волокон, они откалываются при ударе топором». Другой больной на предложение пояснить, что значит выражение «У этого человека каменное сердце», говорит так: «Есть среди времен ростового значения сердечная слойность, а это видимость человеческого роста» Приведенные фразы недоступны для понимания. Это типичный пример «разорванности речи». В ряде случаев речь сводится к произношению отдельных слов и фраз без какой-либо последовательности. Например, «. дым разливать. нигде не будет. царство небесное. неправильно воду покупать. тес из двух без имени. шесть венцов. переруб аркан да крест. » — это так называемая словесная окрошка, или словесный салат. Могут попросить нарисовать значение словосочетания «вкусный обед».Там, где обычный человек нарисует куриную ножку, дымящуюся тарелку с супом или тарелку с вилкой и ножом, пациент, страдающий шизофренией рисует две параллельные линии. На вопрос — «что это?» — отвечает, что «обед-то вкусный, все в кайф, гармония, вот как эти линии» Еще тест — на исключение четвертого лишнего — из списка «галка, синица, ворона, самолет» — может либо не исключить самолет (все из списка летает), либо исключить, но опираясь на одни лишь ему ведомые признаки («первые трое из списка могут сесть на провода, а самолет — нет». А не живое/неживое, как обычные люди).
Рисунки больной шизофренией
Раскроем четыре вида прогнозов:
1. Общий прогноз заболевания — касается времени наступления конечного состояния и его характеристик.
2. Социально-трудовой прогноз.
3. Прогноз эффективности терапии (резистентно ли заболевание к лечению).
4. Прогноз риска суицида и гомицида (самоубийства и убийства).
Выделено порядка 40 факторов, позволяющих определить прогноз течения заболевания. Вот некоторые из них:
1. Пол. Мужской — неблагоприятный фактор, женский — благоприятный ( природой заложено так,что женщины — хранительницы популяции, мужчины же — исследователи, на них приходится больше мутаций).
2. Наличие сопутствующих органических патологий — плохой прогноз.
3. Наследственная отягощенность по шизофрении — неблагоприятны прогноз.
4. Шизоидная акцентуация характера перед началом заболевания.
5. Острое начало — хороший прогностический признак; стертое, «размазанное» — плохой.
6. Психогенный «запустивший» механизм — хорошо, спонтанный, не имеющий явной причины — плохо.
7. Преобладание галлюцинаторной составляющей — плохо, аффективной — хорошо.
8. Чувствительность к терапии во время первого эпизода — хорошо, нет — плохо.
9. Большая частота и длительность госпитализаций — плохой прогностический признак.
10. Качество первых ремиссий — если ремиссии полные, хорошо, (имеются ввиду ремиссии после первых эпизодов). Важно, чтобы не было, или была минимальная негативная и позитивная симптоматика во время ремиссии.
40% пациентов, страдающих шизофренией, совершают суицидальные поступки, 10-12% гибнут от суицида.
1. Мужской пол.
2. Молодой возраст.
3. Хороший интеллект.
4. Первый эпизод.
5. Суицид в анамнезе.
6. Преобладание депрессивной и тревожной симптоматики.
7. Императивный галлюциноз (галлюцинации, приказывающие совершать те или иные действия).
8. Употребление психоактивных веществ (алкоголь, наркотики).
9. Первые три месяца после выписки.
10. Неадекватно малые или большие дозы препаратов.
11. Социальные проблемы в связи с заболеванием.
1. Бывшие в анамнезе (ранее) криминальные эпизоды с нападением.
2. Иные криминальные деяния.
3. Мужской пол.
4. Молодой возраст.
5. Употребление психоактивных веществ.
6. Галлюцинаторно-бредовая симптоматика.
7. Импульсивность.
По статистике, половина пациентов, болеющих шизофренией, «обладают» ей в вялотекущей форме. Это некая категория людей, которую сложно очертить. Так же встречается рекуррентная шизофрения. Поговорим о них.
По определению, вялотекущая шизофрения, это шизофрения, которая на всем протяжениине не обнаруживает выраженной прогредиентности и не обнаруживает манифестных психотических явлений, клиническая картина представлена расстройствами легких «регистров» — невротические расстройства личности, астения, деперсонализация, дереализация.
Названия вялотекущей шизофрении, принятые в психиатрии: мягкая шизофрения (Кронфельд), непсихотическая (Розенштейн),Текущая без изменения характера (Кербиков), микропроцессуальная(Гольденберг), рудиментарная, санаторная (Коннайбех), предфаза (Юдин), медленнотекущая (Азеленковский), ларвированная, скрытая ( Снежневский). Так же можно встретить такие термины :
несостоявшаяся, амортизированная, амбулаторная, псевдоневротическая, оккультная, нерегрессивная.
1. Латентный (дебют) — протекает очень скрыто, латентно. Как правило, в возрасте полового созревания, у подростков.
2. Активный ( манифестный) период. Манифест при этом никогда не достигает психотического уровня.
3. Период стабилизации (в первые годы болезни, либо через несколько лет болезни).
При этом дефект не наблюдается, может быть даже регресс негативной симптоматики, ее обратное развитие. Однако, может быть и новый толчок в возрасте 45-55 лет (инволюцилнный возраст ). Общие характеристики:
Медленное, многолетнее развитие этапов болезни ( однако, может стабилизироваться и в раннем возрасте); длительное субклиническое течение в латентном периоде; постепенная редукция расстройств в периоде стабилизации.
1. Астенический вариант — симптоматика ограничивается уровнем астенических расстройств. Это самый мягкий уровень.
Астения при этом нетипична, без «симптома спички», раздражительности — в этом случае наблюдается избирательная истощаемость психической деятельности. Также нет и объективных причин для астенического синдрома — соматической болезни, органической патологии в преморбиде. Пациент устает от обыденного бытового общения, обычных дел, при этом его не истощают другие занятия ( общение с асоциальными личностями, коллекционирование, причем часто — вычурное). Это некий скрытый схизис, расщепление психической деятельности.
2. Форма с навязчивостью. Похожа на невроз навязчивых состояний. Однако, при шизофрении, как бы мы ни старались, мы не обнаружим психогенеза и личностного конфликта. Навязчивости монотонные и эмоционально не насыщенные, «не заряженные». При этом эти навязчивости могут обрастать большим количеством ритуалов, исполняемых без эмоционального вовлечения человека. Характерны монообсессии (монотематическая навязчивость).
3. Форма с истерическими проявлениями. Характерна «холодная истерия». Это очень «эгоистичная» шизофрения, при этом она утрирована, грубо эгоистичная, превышающая истерию у невротика. Чем она грубее, тем хуже, глубже нарушения.
4. С деперсонализацией. В развитии человека деперсонализация (нарушение границ «я — не я») может быть нормой в подростковом возрасте, при шизофрении выходит за эти рамки.
5. С дисморфоманическими переживаниями ( «мое тело уродливо, ребра слишком торчат, я слишком худой/толстый, ноги слишком короткие, и т.д.).Это так же встречается в подростковом возрасте, но при шизофрении нет эмоциональной вовлеченности в переживания. «Дефекты» вычурные — «один бок более вычурный, чем другой». Синдром нервной анорексии в раннем возрасте также относится к этой группе.
6. Ипохондрическая шизофрения. Небредовый, непсихотический уровень. Характерна для подросткового и инволюционного возраста.
7. Паранояльная шизофрения. Напоминает паранояльную девиацию личности.
8. С преобладанием аффективных расстройств. Возможны как гипотимические варианты (субдепрессии, но без интеллектуальной заторможенности). При этом часто виден схизис между сниженным фоном настроения и интеллектуальной,моторной активностью,волевого компонента. Также — ипохондрическая субдепрессия с обилием сенестопатий. Субдепрессии со склонность к самоанализу, самокопанию.
Гипертимические проявления: гипомании с односторонним характером увлеченности какой-то одной деятельностью. Характерны «зигзаги» — человек работает, полон оптимизма, затем спад на несколько дней,- и снова работает. Схизисный вариант — гипомания с одновременными жалобами на здоровье.
9. Вариант безпродуктивных расстройств. «Простой вариант». Симптоматика ограничивается негативной. Есть постепенный, с годами нарастающий дефект.
10. Латентная вялотекущая шизофрения (по Смулевичу) — все,что было перечислено выше,но в максимально мягком, амбулаторном виде.
1. Дефект типа фершройбен (с нем. странность, чудачество, взбаламошность) — описан Крепеленым.
Внешне — дисгармония движений, угловатость, некая ювенильность ( «детскость»). Характерна немотивированная серьезность выражения лица. Есть некий сдвиг с приобретением ранее (до болезни) не свойственных этой личности черт. В одежде — неряшливость, несуразность (короткие брюки, яркие шляпки, одежда, как из позапрошлого века, случайно выбранные вещи и т.д.). Речь — необычная, с подбором своеобразных слов и речевых оборотов, характерно «застревание» на незначительных деталях. Есть сохранность психической и физической активности, несмотря на чудаковатость (есть схизис между социальной аутизацией и образом жизни — пациенты много ходят, общаются, но своеобразно).
2. Психопатоподобный дефект (псевдопсихопатизация по Смулевичу). Главный компонент — шизоидный. Эспансивный шизоид, активный, «фонтанирующий» сверхценными идеями, эмоционально заряженный, с «аутизмом наизнанку», но при этом уплощенный, не решающий социальных задач. Кроме этого может быть истерический компонент.
3. Редукция энергетического потенциала неглубокой степени выраженности (пассивные, живут в пределах дома, ничего не хотят и не могут делать). Похоже на типичную редукцию энергетического потенциала при шизофрении, но в гораздо менее выраженной степени.
Эти люди часто начинают прибегать к психоактивным веществам, чаще к алкоголю. При этом эмоциональная уплощенность уменьшается, шизофренический дефект снижается. Опасность однако в том,что алкоголизация и наркотизация приобретают неконтролируемый характер, так как стереотип реагирования на алкоголь у них атипичен, алкоголь зачастую не приносит облегчения, формы опьянения экспансивные, с агрессией и брутальностью. Однако в малых дозах алкоголь показан (психиатры старых школ назначали его своим пациентам с вялотекущей шизофренией).
Встречается редко, в частности из-за того, что ее не всегда возможно вовремя диагностировать. В Международной Классификации Болезней (МКБ) рекуррентная шизофрения обозначена как шизоаффективное расстройство. Это наиболее сложная по своей симптоматике и структуре форма шизофрении.
1. Инициальный этап общесоматических и аффективных расстройств (субдепрессия с выраженной соматизацией — запоры, анорексия, слабость). Характерно наличие сверхценных (т.е. на основе реальных, но гротескно преувеличенных) опасений (за работу, родственников). Длится от нескольких дней до нескольких месяцев (обычно 1-3 месяца). Этим все может и ограничиться. Начало — подростковый возраст.
2. Бредовый аффект. Появляются нечеткие, неразвернутые опасения бредового, параноидного содержания (за себя,за близких). Бредовых идей мало, они отрывочны, но много аффективного заряда и моторных компонентов — таким образом, это можно отнести к острому параноидному синдрому. Характерны начинающиеся изменения самосознания. Идет некое отчуждение своего поведения, деперсонализационные проявления неглубокого регистра. Этот этап крайне лабилен, симптоматика может колебаться.
3. Этап аффективно-бредовой деперсонализациии и дереализации. Резко усиливаются расстройства самосознания, появляется бредовое восприятие окружающего. Бред интерметаморфозы -«все вокруг подстроено». Появляется ложное узнавание, симптом двойников, присутствуют автоматизмы («мной управляют»), психомоторное возбуждение, субступор.
4. Этап фантастической аффективно-бредовой деперсонализации и дереализации. Восприятие становится фантастическим, идет парафренизация симптомов («я в школе космических разведчиков и меня проверяют»). Продолжает усугубляться растройство самосознания («я робот, мной управляют»; «я управляю больницей, городом»).
5. Иллюзорно-фантастическая дереализация и деперсонализация. Восприятие самого себя и реальности начинают грубо страдать вплоть до иллюзий и галлюцинаций. По сути, это начало онейроидного помрачения сознания («я — это я, но теперь я техническое устройство — карманы — это специальные приспособления для дисков»; «милиционер говорит — я его слышу, но это голос, который управляет всем на Земле»).
6. Этап классического, истинного онейроидного помрачения сознания. Полностью нарушается восприятие реальности, в контакт с пациентом вступить нереально (лишь кратковременно — за счет лабильности процессов). Может быть моторная активность, продиктованная переживаемыми образами. Нарушается самосознание («я — не я, а животное эпохи мезозоя»; «я — машина в борьбе машин и людей»).
7. Этап аментивно-подобного помрачения сознания. В отличие от онейроида психопатологические переживанияреальности крайне обедняются. Амнезия перживания и образов полная (при онейроиде — нет). Так же — спутанность, тяжелые кататонические симптомы, повышенная температура. Это предфаза следующего этапа. Прогноз неблагоприятный. ( Выделяют и отдельную форму — «Фебрильная шизофрения»). Главное «психиатрическое» средство при этом — электро-судорожная терапия (ЭСТ) — до 2-3 сеансов в день. Это единственный способ оборвать данное состояние. Есть 5% вероятность улучшения. Без этих мер прогоноз 99,9% неблагоприятный.
Все вышеперечисленные уровни могут быть самостоятельной картиной заболевания. Как правило, от приступа к приступу состояние утяжеляется, пока не «застынет» на какой-то стадии. Рекуррентная шизофрения — малопрогредиентная форма, поэтому между приступами полного выздоровления нет, но ремиссии длительные, проявления болезни слабозаметны. Наиболее частый исход — редукция энергетического потенциала,пациенты становятся пассивны, отгорожены от мира, сохраняя, тем не менее, зачастую теплую атмосферу к членым семьи. У многих пациентов через рекуррентная шизофрения через 5-6 лет может перйти в шубообразную. В чистом виде рекуррентная шизофрения не приводит к стойкому дефекту.
II. Социальная терапия: а)психотерапия; б)методы социальной реабилитации.
1. Инсулино-коматозная терапия ( ввел нем.психиатр Закель в 1933 г.);
2. Судорожная терапия ( с помощью камфорового масла,вводимого под кожу — венгерский психиатр Медуна в 1934 г.) — ныне не используется.
3) электро-судорожная терапия ( Черлетти, Бени в 1937 году). Аффективные расстройства ЭСТ лечит очень эффективно. При шизофрении — при суицидальном поведении, при кататоническом ступоре, при резистентности к медикаментозной терапии.
4) Дезинтоксикационная терапия;
5) Дието-разгрузочная терапия ( при вялотекущей шизофрении);
6) Депривация (лишение) сна и фототерапия (при аффективных расстройствах);
7) Психохирургия (в 1907 г. сотрудники Бехтнрнва провели лоботомию; в 1926 г. португалец Моница провел префронтальную лейкотомию. Мониц позже был ранен пациентом выстрелом из пистолета, после того как провел на нем операцию);
а) Нейролептики;
б) Анксиолитики (уменьшающие тревожность);
в) Нормотимики (регулирующие аффективную сферу);
г) антидепрессанты;
д) ноотропы;
е) психостимуляторы.
При лечении шизофрении используются все вышеперечисленные группы препаратов, но на 1-м месте стоят нейролептики.
1. Биопсихосоциальный подход — любой больной, страдающий шизофренией, нуждается в биологическом лечении, психотерапии и социальной реабилитации.
2. Особое значение уделяют психологическому контакту с врачом, т.к. у больных шизофренией самая низкая взаимодеятельность с врачом — они недоверчивы, отрицают у себя наличие заболевания.
3. Ранне начало терапии — до наступления манифестной стадии.
4. Монотерапия (там, где можно назначить 3 или 5 препаратов, выбирают 3, так можно «отследить» действие каждого из них);
5. Большая длительность лечения: купирование симптоматики — 2 месяца,стабилизация состояния — 6 месяцев,формирование ремиссии — год );
6. Роль профилактики — особое внимание уделяется медикаментозной профилактике обострений. Чем больше обострений — тем тяжелее протекает заболевание. В данном случае речь идет о вторичной профилактике обострений.
Использование нейролептиков базируется на дофаминовой теории патогенеза — считалось,что у больных шизофренией слишком много дофамина (предшественника норадреналина), и его надо блокировать. Выяснилось, что его не больше, но рецепторы к нему более чувствительны. Параллельно выяснили нарушения серотонинэргической медиации, ацетилхолиновой, гистаминовой, глютамат, но дофаминовая система реагирует быстрее и сильнее остальных.
Золотой стандарт лечения шизофрении — галоперидол. По мощности не уступает последующим препаратам. Классические нейролептики, тем не менее, имеют побочные эффекты: при них высок риск экстрапирамидных расстройств, и они очень брутально действуют на все дофаминовые рецепторы. В последнее время появились атипичные антипсихотики: Клозепин (лепонекс) — первый появившийся атипичный антипсихотик; наиболее известные в настоящее время:
1. Респиредон;
2. Аланзепин;
3. Клозепин;
4. Кветиопин (Серроквель);
5. Абилефай.
Существует пролонгированная версия препаратов, позволяющая достигать ремиссий при более редких введениях:
1. Модитен-депо;
2 .Галоперидол-деканоат;
3. Рисполепт-конста ( прием 1 раз в 2-3 недели).
Как правило, при назначении курсом предпочтительнее пероральные препараты, так как введение препарата в вену, в мышцу ассоциируется с насилием и вызывает пиковую концентрацию в крови очень быстро. Поэтому испоьзуются, в основном, при купировании психомоторного возбуждения.
При шизофрении госпитализация показана в острых состояниях — отказ от еды в течение недели и более, либо приведший к потере массы тела на 20% от исходной и более; наличие императивного (приказывающего) галлюциноза, суицидальные мысли и тенденции (попытки), агрессивное поведение, психомоторное возбуждение.
Поскольку люди, страдающие шизофренией, часто не осознают, что они больны, их трудно или даже невозможно убедить в необходимости лечения. Если состояние больного ухудшается, а Вы не можете ни убедить, ни заставить его лечиться, то, возможно, придется прибегнуть к госпитализации в психиатрическую больницу без его согласия. Главной целью как недобровольной госпитализации, так и законов, регулирующих ее, является обеспечение безопасности самого больного, находящегося в острой стадии, и окружающих его людей. Кроме того, в задачи госпитализации входит также обеспечение своевременного лечения больного, пусть даже помимо его желания. После осмотра больного участковый психиатр принимает решение, в каких условиях про водить лечение: состояние больного требует срочной госпитализации в психиатрическую больницу, либо можно ограничиться амбулаторным лечением.
Статья 29 Закона рф (1992 г.)«О психиатрической помощи и гарантиях прав граждан при ее оказании» четко регламентирует основания для госпитализации в психиатрический стационар в недобровольном порядке, а именно:
«Лицо, страдающее психическим расстройством, может быть госпитализировано в психиатрический стационар без его согласия или без согласия его законного представителя до постановления судьи, если его обследование или лечение возможны только в стационарных условиях, а психическое расстройство является тяжелым и обусловливает:
В период ремиссии обязательна поддерживающая терапия, без этого неминуемо ухудшение состояния. Как правило, пациенты после выписки чувствуют себя гораздо лучше, считают, что излечились полностью, перстают принимать препараты, и порочный круг запускается вновь. Полностью это заболевание не излечивается, однако при адекватной терапии возможно достигнуть стойкой ремиссии на фоне поддерживающего лечения.
Не стоить забывать, что зачастую успешность лечения зависит от того, как быстро после обострения или начальной стадии произошло обращение к психиатру. К сожалению, родственники, наслышанные об «ужасах» психиатрической клиники, противятся госпитализации такого пацинта, считая, что «все само пройдет». Увы. Спонтанные ремиссии практически не описаны. Поэтому они обращаются позже, но в уже более тяжелой ситуации.
Критерии ремиссии: исчезновение бреда, галлюцинаций (если таковые были), исчезновение агрессии либо суицидальных попыток, по возможности, социальная адаптация. В любом случае, решение о выписке принимает врач, так же как и о госпитализации. Задача родственников такого пациента — сотрудничать с врачом, сообщая ему о всех нюансах поведения пациента, ничего не утаивая и не приукрашивания. А также — следить за приемом препаратов, поскольку далеко не всегда такие люди выполняют назначения психиатра. Кроме того, успех зависит и от социальной реабилитации, и половина успеха в этом — создание в семье комфортной атмосферы, а не «зоны отчуждения». Поверьте, пациенты такого профиля очень тонко чувствуют отношение к себе и соответственно реагируют.
Если учесть стоимость лечения, выплаты по инвалидности и больничным листам, то шизофрению можно назвать самым дорогим из всех психических заболеваний.