Невроз желудка возникает вследствие частых стрессов, депрессий — в общем неврозов. Так же часто бывает, что страдает не только желудок, но и задеваются расположенные рядом органы, и тогда возможно развитие невроза поджелудочной железы, невроза кишечника, или же всей цепочки пищеварительной системы — невроз ЖКТ. По некоторым симптомам невроз кишечника бывает схож с неврозом желудка, например, болями под ребрами. Поэтому можно легко спутать какой именно вид невроза, и тогда надо обратить внимание на другие симптомы, а невроз желудка выдает:
- вздутие живота;
- боли под ребрами;
- расстройство желудка;
- аэрофагия;
- икота;
- рвота;
- проблемы с поджелудочной железой;
- и т.д. (более подробно о симптомах невроза желудка).
Часто людей при неврозе желудка беспокоит аэрофагия и поджелудочная железа, рассмотрим последнее более подробно. Если вас интересует лечение невроза желудка, пройдите на соответствующую страницу.
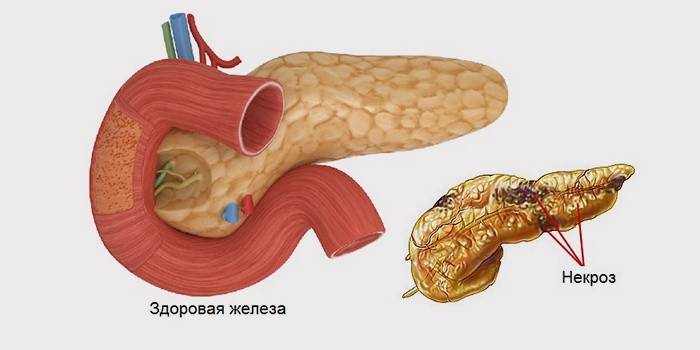
Поджелудочная железа располагается под желудком, и естественным образом желудок и поджелудочная железа связаны. Поэтому невроз может задеть и не только желудок (невроз желудка), но и поджелудочную (невроз поджелудочной железы). Об этом могут сказать боли в области чуть ниже левого ребра. В зависимости от стадии болезни, сила боли варьируется.
По другому невроз поджелудочной железы еще называют панкреонекроз — воспаление поджелудочной железы. Это когда она из-за перенасыщения сильных ферментов переваривает сама себя, ткани поджелудочной начинают отмирать (некротизироваться), и некроз начинает переходить на близлежащие органы. В запущенных случаях в связи с этим может остановиться сердце, поэтому не стоит затягивать с лечением.
Спровоцировать и усугубить болезнь может:
Чтобы избавиться от невроза поджелудочной железы в первую очередь стоит устранить причины, которые вызывают невроз. Но для лучшего достижения результата, хорошо нанести двойной удар:
- избавление от невроза;
- лечение невроза поджелудочной железы (медицинский способ или же народный).
Потому что даже если вы и избавитесь от невроза, но не будете лечить болезнь (невроз поджелудочной), то она так и будет беспокоить вас.
Для профилактики невроза (следовательно и поджелудочной) стоит уделять внимание тому, что вы едите, и придерживаться определенной диеты, кушать небольшими порциями. Ну и для того, чтобы не затянуть заболевание, не помешает проконсультироваться с врачом и продиагностироваться.
источник
Невроз желудка возникает вследствие частых стрессов, депрессий — в общем неврозов. Так же часто бывает, что страдает не только желудок, но и задеваются расположенные рядом органы, и тогда возможно развитие невроза поджелудочной железы, невроза кишечника, или же всей цепочки пищеварительной системы — невроз ЖКТ. По некоторым симптомам невроз кишечника бывает схож с неврозом желудка, например, болями под ребрами. Поэтому можно легко спутать какой именно вид невроза, и тогда надо обратить внимание на другие симптомы, а невроз желудка выдает:
Часто людей при неврозе желудка беспокоит аэрофагия и поджелудочная железа, рассмотрим последнее более подробно. Если вас интересует лечение невроза желудка, пройдите на соответствующую страницу.
Поджелудочная железа располагается под желудком, и естественным образом желудок и поджелудочная железа связаны. Поэтому невроз может задеть и не только желудок (невроз желудка), но и поджелудочную (невроз поджелудочной железы). Об этом могут сказать боли в области чуть ниже левого ребра. В зависимости от стадии болезни, сила боли варьируется.
По другому невроз поджелудочной железы еще называют панкреонекроз — воспаление поджелудочной железы. Это когда она из-за перенасыщения сильных ферментов переваривает сама себя, ткани поджелудочной начинают отмирать (некротизироваться), и некроз начинает переходить на близлежащие органы. В запущенных случаях в связи с этим может остановиться сердце, поэтому не стоит затягивать с лечением.
Спровоцировать и усугубить болезнь может:
Чтобы избавиться от невроза поджелудочной железы в первую очередь стоит устранить причины, которые вызывают невроз. Но для лучшего достижения результата, хорошо нанести двойной удар:
Потому что даже если вы и избавитесь от невроза, но не будете лечить болезнь (невроз поджелудочной), то она так и будет беспокоить вас.
Для профилактики невроза (следовательно и поджелудочной) стоит уделять внимание тому, что вы едите, и придерживаться определенной диеты, кушать небольшими порциями. Ну и для того, чтобы не затянуть заболевание, не помешает проконсультироваться с врачом и продиагностироваться.
Невроз начинается с истощения нервной системы. Состояние невроза – это болезненное состояние, которое обусловлено психическим личностным расстройством, вызванное психотравмирующими факторами. Проще говоря, невроз — это расстройство психики, причинами которого являются различные психологические травмы.
Хорошо известно выражение, что все болезни от нервов.
- Неврастения (астенический невроз).
- Невроз навязчивых состояний (навязчивый или обессивный невроз).
- Истерический невроз.
- Невроз фобий.
Основная проблема при заболевании неврозами то, что сохраняется чувство непричастности к болезни, то есть больной не чувствует в себе отклонений, полностью отрицает свои проблемы, стремится противостоять расстройствам.
Лечить невроз самостоятельно неэффективно и даже опасно. Поэтому в обязательном порядке нужно обратиться к специалисту, в данном случае, к психиатору.
Чем лечить невроз? Лечение неврозов в своей основе медикаментозное. Можно выделить четыре группы препаратов для терапии неврозов:
Однако у каждого препарата есть свои побочные действия, поэтому в каждом конкретном случае необходимы назначения доктора.
Самое главное, определить причину заболевания и воздействовать конкретно на нее, а не на симптомы заболевания.
- комплексное витаминное лечение;
- физиотерапевтические процедуры;
- лечебная физкультура;
- успокаивающие ванны;
- санаторно-курортное лечение;
- госпитализация в стационары;
- психотерапия.
При обнаружении некоторых признаков заболевания, необходимо своевременно обратиться к врачу, чтобы как можно скорее остановить течение болезни на ранних стадиях и быстрее выйти из болезненного состояния.
Также профилактические действия очень важны, дабы предупредить рецидивы заболевания.
При обширном некротическом процессе также наступает гибель пациента по причине невозможности дальнейшей продукции некоторых гормонов и пищеварительных ферментов. Ткани поджелудочной железы, которые подверглись разложению по той или иной причине, в дальнейшем не обладают способностью к самостоятельной регенерации. Частыми осложнения являются недостаточность ферментов, сахарный диабет 2 и 3 степени, хронический панкреатит.
Некроз поджелудочной железы может классифицироваться по типу процесса, месту его локализации, характеру течения и длительности. Выделяют:
В диагностике важно правильно определить локализацию процесса, степень поражения тканей железы и длительность негативных изменений. В зависимости от этого принимается решение об оперативном или консервативном виде терапии.
Наиболее благоприятный для жизни и здоровья прогноз имеет отечный некроз поджелудочной железы. В этом варианте все патологические изменения провоцируются отеком паренхимы и увеличением уровня давления на панкреоциты. Это сопровождается гиперемией, нарушением процессов микроциркуляции, интерстициальному отеку.
На фоне этого вида может развиваться прогрессирующий тип некроза тканей. Это происходит при отсутствии своевременной консервативной терапии основной причины заболевания. Отек приводит к тому, что ферменты пищеварительной группы прекращают свободно выходить из полости поджелудочной железы. Начинается процесс внутреннего переваривания собственных тканей. На этой стадии также возможно консервативное лечение.
Следующие стадии сопровождаются развитием осложнений, связанных в основном с проникновением гнойного экссудата в забрюшинное пространство. Гнойное содержимое попадает в брюшную полость. Развивается острый перитонит. На этой стадии показано экстренное оперативное вмешательство. Без операции при запущенном панкреонекрозе больной погибает в течение нескольких часов от гнойного сепсиса.
Чаще всего в медицинской практике встречаются смешанные формы некроза поджелудочной железы.
Основные причины развития панкреонекроза связаны с нарушениями в системе пищеварительного тракта. С большой долей вероятности панкреонекроз могут вызывать следующие причины:
- употребление крепких алкогольных напитков в большом количестве;
- частое избыточное употребление пищи до ощущения сильного растяжения желудка;
- нарушение свободного оттока ферментативного экссудата из полости поджелудочной железы при холангите, калькулезном холецистите, дискинезии желчевыводящих путей.
Помимо этого некроз поджелудочной железы может наступить в результате неправильного использования некоторых лекарственных средств, диссименированном внутрисосудистом свертывании крови, острых инфекционных заболеваниях, стрессовой ситуации с большими психологическими нагрузками.
В любом случае некроз развивается в отношении микрочастицы этого органа. Отдельная клетка называется ацинус. При её поражении нарушается нормальная функция поджелудочной железы и это приводит к развитию дальнейшего патологического процесса.
Наиболее важен патологический механизм развития заболевания. Н основывается на двух факторах:
В результате этого в ткани поджелудочной железы попадают такие агрессивные пищеварительные ферменты, как фосфолипаза и трипсин, эластазин и химотрипсиновый агент. Все они в процессе своей выработки находятся в неактивном состоянии. Их активация производится под влиянием трипсиногена и калликреина в протоках желчевыводящих путей. Там образуются пищеварительные пептиды, которые способны разложить на молекулы любые ткани, в том числе и собственно поджелудочной железы.
Если отток ферментов нарушается, то они активируются в места расположения панкреоцитов и начинается процесс внутреннего разложения (некроза). В результате этого из гибнущих клеток в большом количестве выбрасывается серотонин и тучные клетки, которые еще больше усугубляют отек и спазм кровеносных сосудов. Запускается цепная реакция, остановить которою можно только внутривенным вливанием специальных лекарственных средств.
В большинстве случаев панкреонекроз развивается быстро. Больного начинают внезапно беспокоить сначала чувство тяжести в области желудка и тошнота, которая затем переходит в многократную рвоту. Появляется сильная острая боль в левом подреберье. Часто боль носит опоясывающих характер – когда болит вся верхняя половина туловища чуть ниже ребер. При задней локализации панкреонекроза симптомы могут напоминать собой признаки сердечного приступа. Характерный синдром – боль может иррадиировать в левое плечо и под лопатку.
Добиться ослабления болевого синдрома пациенту удается только в положении сидя с плотно подтянутыми к животу согнутыми в коленях ногами. Все это может сопровождаться:
На фоне развития некроза поджелудочной железы может развиваться флегмона брюшной полости, асцит. В тяжелых случаях выпот жидкости наблюдается в перикардиальных оболочках, что существенно затрудняет деятельность сердечно-сосудистой системы. С развитием симптомов панкреонекроза образуется геморрагический выпот в плевральной полости.
При поражении тканей островковых клеток резко повышается уровень сахара в крови, что может привести к развитию гипергликемической комы. Характерный для панкреонекроза симптом – появление пятен темного синего цвета на боковых поверхностях передней стенки живота. Этот симптом носит название Грея-Тернера. При синдроме Грюнвольда синюшные и багровые пятна можно обнаружить вокруг пупочной впадины, а если синяки образуются на ягодичной области и под ребрами сзади, то устанавливается синдром Дэвиса.
Диагноз устанавливается при наличии многократной рвоты желчью на фоне сильнейшего болевого синдрома опоясывающего характера. Это может сопровождаться вздутием живота и метеоризмом. При этом пальпация передней стенки живота в области эпигастрия и правом подреберье не дают такого болевого синдрома, на который жалуется больной. Боли чаще всего носят острый, нестерпимый характер. Больные испытывают чувство жжения со спины и чуть правее области желудка.
Расстройства высшей нервной деятельности, генератором которой является головной мозг, могут привести к нарушениям регуляторных функций работы внутренних органов и их систем, что найдет отражение в заболеваниях, носящих названия «неврозы».
Нарушение регуляторных функций сосудистой системы, сопряженное с патологией в процессах возбуждения и торможения вегетативной нервной системы, регулирующей деятельность желез внутренней секреции, лимфатической и кровеносной системы, называют «сосудистый невроз».
Сосудистый невроз часто развивается на фоне переутомления, затяжных стрессов, хронических инфекций, злоупотребления вредными привычками, низкого качества питания, нарушения функций желез внутренней секреции (надпочечников, щитовидной железы, поджелудочной железы), дисфункции половых желез.
Симптомы сосудистого невроза проявляются:
Лечение сосудистого невроза направлено на улучшение качества жизни, пересмотр рациона питания в сторону малокалорийных, но богатых витаминами и микроэлементами продуктов. Сосудистый невроз сам по себе не является жизненно опасным расстройством, но способен вносить дисбаланс в жизненно важные функции организма. По этой причине людям, страдающим данного рода недомоганием, показаны:
- избегание стрессовых ситуаций,
- соблюдение режима труда и отдыха,
- длительные прогулки на свежем воздухе,
- умеренные занятия спортом,
- полноценный сон,
- спа – процедуры и плавание,
- отказ от вредных привычек,
- частая смена окружающей обстановки, создающая возможности для отдыха нервной системы.
*Всд. Тяжелый невроз. Ипохонлрия, ПА
Gaga1992:
Я заранее извиняюсь за свой рассказ,историю,и так у ВСДшников много негатива в жизни,но я просто не знаю что делать и как жить дальше,мне порой кажется,что я никогда не смогу нормально ЖИТЬ,а не существовать,а ведь годы-то идут.
Начну свою историю с краткого предисловия:Мне 20 лет и я всегда был очень мнительным,ранимым,любое неправильное действие или слово и я уже в слезах,всегда всего опасался и сомневался..Короче,идеальные кач-ва для будущего ВСДшника.
Рос и не знал бед,но всё поменялось в один миг,началось всё с того,что у меня начала болеть поджелудочная железа,учился я тогда в 10-ом классе.Ни с того ,ни с сего начало просто беспокоить и ныть не давая нормально радоваться жизни, и всё понеслось,днями и ночами я в поисках ответа на свой вопрос «ЧТО у меня именно болит и от чего?» начал копаться в интернете,и естественно,ничего хорошего и утешительного мне гугл не выдавал на мой запрос с жалобами на поджелудочную,что только я не читал,что только я не прокручивал в голове,какие только диагнозы себе не ставил с помощью интернета,знал бы что всё это усугубит мою ситуацию,никогда бы не стал открывать мед.сайты со страшными названиями болезней и диагнозов.Родители,естественно,узнали о моих жалобах и сильно беспокойства это у них не вызывало,а я буквально плакал,метался туда сюда,думая,что у меня рак поджелудочной железы.Всё это накалялось и доходило до того,что я даже в школе во время уроков плакал и думал,накручивая себя.Думаю,оттуда все корни моей ипохондрической и мнительной деятельности,которое мешает и портит кач-ва жизни на данный момент.Не выдержав всего этого,родители отвели меня в больницу,и не просто в больницу,а в частную клинику,где у нас были знакомые,прошёл я все анализы,исследования и ничего не обнаружили у меня,сказали только не есть сухомятку,и побольше горячего и поддерживать рацион.На какое-то время я успокоился и начал нормально жить и радоваться всем процессам жизненным.Но летом всё повторилось,сильнейшие боли и бесконечное накручивания. Родители не знали что еще делать,ведь ничего у меня нет,а боли и мучения никак не проходят.
И вот конец 11-го класса,выпускной,Егэ,поступление.С этими мучительными болями я сдал эти экзамены и был уверен в своём поступлении. И вот тут случилось самое ужасное событие в моей жизни.В августе умер мой старший брат.
На следующий же день,у меня случилась первая паническая атака.Стало что-то гореть в грудной клетке и нехватка воздуха,но прошло всё быстро и я сильно не обращал внимание на это.Позже,к болям в поджелудочной добавились еще и плохое,вялое,депрессивное,подавленное состояние,постоянная паника и чувство тревоги.Родители настаивали на то,чтобы я лёг на стационар,чтобы обследоваться полностью.и я лёг. Сдавал все анализы,ходил на обследования и у меня обнаружили хронический холецистит,но всё равно внятного относительно моих болей в поджелудочной не сказали.Там же в больнице я прошел психотерапевта,которому я рассказал всю историю,что меня беспокоит чувство страха,смерти и неожиданные паники.Она поставила мне диагноз: невроз навязчивых состояний(мыслей), и сказала принимать ГРАНДАКСИН вроде бы курсами,я принимал,но особых улучшений не замечал.Усугубляло ситуацию каждодневное посещение университета.В первые месяцы я практически не мог доезжать до универа,который почти в 2-х часах от моего дома,мне становилось дурно,страшно,плохо в автобусах,всё время хотелось куда-то бежать,каждый день я думал,как я поеду в универ если моё состояние очень слабое,паника не покидала меня,но особых ВСДшных симптомов я не чувстовал.разве только тошноту до такой степени,что первые 2-3 месяца я даже университскую столовую не посещал,все ходили радовались,покупали еду и сидели болтали.Всё обострилось на 2-ом курсе,когда состояние не улучшалось,а наоборот всё обострилось.Каждодневные плохие мысли,слабость в организме,температура почти всегда 37,панические атаки стали проявляться сильнее и сил буквально не оставалось.
Я опускаю многие детали,так как последние 3 года для меня просто АД.и столько событий случилось в этот период.
В какой-то период,где-то в продолжительность 3-4 месяца у меня состояние улучшилось,я снова стал чувствовать себя человеком и радоваться мелочам жизни,я уже думал,что всё урааааа наконец-то всё позади и я уже смогу перебороть эти атаки и думать позитивно. но не тут-то было.
Сейчас я уже перехожу на 3-ий курс.Состояние уже ближе ко классическим ВСДшным симптомам: сильнейшее чувство страха,панические атаки стали сильнее,практически не могу их контролировать.депрессивные мысли,накручивания,всё время ставлю себе сам диагнозы,хотя без оснований.
Где-то месяц назад случилась сильнейшая паническая атака,которую я не смог перебороть,без скорой не обошлось.Повышенное чувство страха что что-то случится со мной,боль в левой части грудной клетки(в районе сердца),страх инфаркта,дрожь в руках и в ногах.Медсестра услышав мои жалобы лишь улыбнулась,я говорю,мол страх инфаркта и она такая,НУ какой инфаркт в 20 лет,тем более если сердце без патологий.Но я не смог успокоиться на этом,хотя с этим стало чуть легче,буквально недавно стал новый страх инсульта,до такой степени страх,что всё время сам себе корчу гримасы,дабы убедится что могу двигаться,руки поднимаю вверх и говорю скороговорки вслух,это мне просто надоело и не только мне.Мама,папа тоже страдают,глядя на меня,ведь явных причин для приписывания таких страшных болезней нет,а успокоиться не могу.
Буквально неделю назад на ровном месте у меня вдруг затекла вся левая сторона,стало как будто что-то колоть возле щеки,неприятные ощущения как будто током что-то проходит.Позже всё тоже повторилось и мне стало очень страшно,вызывали скорую,они проверили сердце и опять же без патологий,и я сказал им что боюсь что у меня инсульт,они стали смотреть на меня,попросили оскалить зубы,поднять руки,надуть щеки, и сказали что ничего у меня нет,просто перенервничал,в поликлинику сразу же иди.
Страх инсульта стал сильнее из-за похожих симптомов или же наоборот симптомы стали появляться исходя из моих страхов.Кроме странного затекания левой стороны лица,стало колоть в голову,местами пекло в затылке,в висках дискомфорт.
Обратился в поликлинику сначало к неврологу,всё ей рассказал она сначало обследовала меня и сказал никаких патологий в момент осмотра НЕТ.и поставила ВСД. назначила: ЭКГ,флюорографию,общий анализ крови на сахар,анализ мочи,глазное дно у офтальмолога,пройти терапевта и рентген головного черепа с боковой проекции. Все анализы уже на руках,кроме последнего,все анализы в норме.
Страх инсульта не покидает меня,в добавок добавились какие-то странные ощущения слабости,усталости в руках и ногах,как будто отлежал их,ноги тресутся,руки тоже,даже ручку в руке непривычно держать . Ощущения что вот вот отнимутся,я не знаю страх это подогревает или реально это просто знак и предпоссылки инсульта.
Никак не могу дождаться последнего анализа чтобы сходить уже к невропатологу и может всё проясниться и мне станет легче.
Руки стали как ватные,как будто чужие,кисти затекшие и слобости в них.Ноги гудят,ноют,будто бы от чрезмерных нагрузок,которых у меня нет. покалывания,жжение и странные ощущения в конечностях и в голове не покидают и по сей день.
Стало еще хуже когда я в гугле поискал и вбил симптомы,которые меня беспокоят (слабость в руках и ногах,покалывания) и результат меня просто насторожил и испугал,теперь я накручиваю себя что у меня рассеянны склероз,исходя из симптоматики все так же начинается с чувство покалывания и слабости,которое приводит к параличу, и я уже не могу, 4-ый день сна нет,ворочаюсь,в голове то инсульт,то это.. наколяет еще мои руки и ноги,которые гундят буквально,странная боль в них,тупая какая-то. ощущение что затекшие руки.
я просто уже не могу это всё выносить,с каждым днём всё хуже и дальше в своих мыслях,Вы наверное,подумаете что я с ума сошел и мне надо в ДУРКУ. Вы,наверное,правы. Я уже измотал маму каждую минуту твержу об инсульте,она смеется и уже не может это выносить. а я успокоиться не могу.
Раньше хотя бы сон был,а теперь нет и этого,целый день в дурных мыслях.Я даже не мог подумать.что доведу себя до того,чтобы тут зарегистрироваться и тем более написать на общий обзор.
Стал раздражительным,всё бесит,плохие мысли,в ожидании плохого,телевизор смотреть не могу,резкие звуки не могу переносить,раздражаюсь и наступает паника.Я как животное,загнанное в тупик,помогите
ПОМОГИТЕ ЛЮДИ добрые можете дать совет или парочку слов о моем состоянии,всё так запущенно? мне всего лишь 20 лет,что дальше будет? иногда я завидую тем,кто не знает названий болезней и их симптомов.живут радуются,а я как в ожидании сижу и не могу успокоится, этот чарт единственное,что может меня успокоить,так как давно потерял веру в психоаналитиков,врачей.
И еще меня пугают новые неожиданные симптомы связанные со слабости в конечностях.У кого-нибудь подобное есть? или же всё таки у меня не ВСД а реальная болезнь.
Вообщем,извините,за объемность,но мне просто необходимо было выговориться,ПОМОГИ чем сможете,СПАСИБО
moriachok:
Почитай,покопайся здесь на форуме тут куча инфы и много людей с такими же симптомами как у тебя.У тебя ВСД браток как и у всех форумчан здешних Russian пати
Gaga1992:
Спасибо большое,что откликнулся,но разве может быть что почти не чувствуешь ног и рук,как будто вата и руки не слушаются,слабые.А вдруг это всё приведет к параличу
moriachok:
Главный симптом это зацикливание и накручивание самого себя-чем больше думаешь тем круче симптомы-по себе знаю
Gaga1992:
Да,в этом ты действительно прав,не могу не согласится с тобой.Кстати,неоднократно это замечал за собой:))) Но всё равно до конца не можешь переубедить себя,даже бывает забудешь о проблемах,и они меньше начинают беспокоить и настроение сразу же поднимается!)) а потом улавливаешь себе на мысли,что вот опять подумаю о плохом,о проблемах,которые беспокоят,то настроение опять ниже плинтуса,и сразу же опять в омут с головой .получается как замкнутый круг
источник
ОРИГИНАЛЬНЫЕ ИССЛЕДОВАНИЯ Г.С. Крылова
Кафедра психотерапии Санкт-Петербургской медицинской академии последипломного образования. Отделение неврозов и психотерапии Психоневрологического института В.М. Бехтерева. Санкт-Петербург
Больные со сложными висцеровегетативными нарушениями при неврозах, в том числе и с разнообразными расстройствами со стороны ЖКТ, являются частыми пациентами терапевтов и гастроэнтерологов. При этом обычно удается выявить те или иные варианты миниатюрных морфофункциональных нарушений в форме поверхностного гастрита, дисмоторики верхних отделов ЖКТ, дуоденогастрального или гастроэзофагеального рефлюксов, утолщений стенок желчного пузыря, раздраженной толстой кишки и др. Больные неврозами с нарушениями функций ЖКТ нередко годами безрезультатно лечатся у гастроэнтерологов, подвергаясь повторным обследованиям. Авторы выделяют три группы состояний: собственно невротические расстройства функций желудочно-кишечного тракта, невротическая фиксация нерезко выраженной патологии органов пищеварения и неврозоподобные расстройства, осложняющие течение хронических гастроэнтерологических заболеваний. Рассматриваются вопросы лечения больных с невротическими расстройствами функций ЖКТ.
NEUROSIS IN GASTROENTEROLOGICAL PATIENTS
The gastroenterological patients had very often demonstrated the complex visceravegetative disturbances. Gastritic, motoric disturbances of the upper part of digastive tract, duodenogastric and gastroesophageal reflux, the thickness of the gallbladder’s walls, irritation of the large intestine were revealed in patients with neurosis. The treatment in gastroenterological departments is not effective. There are three groups of such patients: 1. The real neurosis disturbances of the gastroenterological functions. 2. Neurosis fixation of the slight gastroenterological pathotogy. 3. Disturbances, that are look like neurosis in patients with the diseases of digestive tract. The treatment of such patients are discussed.
Больные со сложными висцеро-вегетативными нарушениями при неврозах, в том числе и с разнообразными расстройствами со стороны ЖКТ, являются частыми пациентами терапевтов и гастроэнтерологов. Руководствуясь идеей о необходимости в каждом конкретном случае уточнить морфологическую основу предъявляемых гастроэнтерологических жалоб, эти пациенты, как правило подвергаются неоднократным комплексным клинико-инструментальным исследованиям с использованием всех возможностей современной гастроэнтерологии. При этом обычно удается выявить те или иные варианты миниатюрных морфофункциональных нарушений в форме поверхностного гастрита, дисмоторики верхних отделов ЖКТ, дуодено-гастрального или гастроэзофагеального рефлюксов, утолщений стенок желчного пузыря, раздраженной толстой кишки и др. Однако назначаемая традиционная терапия в таких случаях оказывается неэффективной, обследования повторяются и усложняются, мысли о невротическом происхождении заболевания запаздывают.
Опыт отделения неврозов и психотерапии Психоневрологического института им. В.М. Бехтерева свидетельствует, что больные неврозами с нарушениями функций ЖКТ нередко годами безрезультатно лечатся у гастроэнтерологов, подвергаясь повторным обследованиям. Так, у 102 наших подобных пациентов было в общей сложности ранее произведено 1100 желудочных и дуоденальных зондирований, 530 рентгеноскопий желудка и кишечника, более 180 ирригоскопий, 480 холецистографий, 320 УЗИ печени, желчевыводящих путей и поджелудочной железы, 820 фиброгастродуоденоскопий. Производились даже инвазивные исследования как аортография (11 чел.) и лапароскопия (6 чел.). Все больные располагали большим количеством медицинской документации, диагноз гастрита или гастродуоденита на том или ином этапе предшествующего лечения имел каждый больной, хронического холецистита — каждый второй, хронического панкреатита — каждый четвертый.
Часть больных ранее госпитализировалась не только в терапевтические, но и в хирургические отделения. 23 чел. в связи с некурабельностью абдоминального болевого синдрома были оперированы. У 7 чел. диагностирован стеноз чревного ствола, и была произведена его декомпрессия. Все вмешательства оказались не только бесполезными, но и вредными, так как способствовали углублению ипохондрического и депрессивного синдромов на фоне послеоперационной астении.
Среди наших больных преобладали женщины (64,7%), что характерно для обследуемого контингента. Средний возраст пациентов составил 36,5+/-0,4 лет. Клинический анализ обследованных больных позволил установить, с одной стороны обилие и упорство желудочно-кишечных расстройств при отсутствии или неадекватности жалобам морфологической основы, а с другой — наличие признаков выраженности невротических нарушений. Это соответствует общепринятым принципам негативной и позитивной диагностики неврозов [1, 2].
По нашему опыту, среди психосоматических больных с преобладающей гастроэнтерологической симптоматикой целесообразно выделение трех групп состояний:
собственно невротические расстройства функций желудочно-кишечного тракта,
невротическая фиксация нерезко выраженной патологии органов пищеварения и
неврозоподобные расстройства, осложняющие течение хронических гастроэнтерологических заболеваний.
До сих пор окончательно не решен вопрос о механизмах формирования системных неврозов, проблема «выбора» органа или системы, что в конечном итоге и определяет специфичность невроза, системный (в нашем случае гастроэнтерологический) рисунок клинической картины. Выбор симптома или симптомокомплекса может зависеть от неосознанного конфликта, мотивационных переживаний, неудовлетворения какой-либо потребности, свойств личности и темперамента, способов переработки и переживания эмоций, основных защитных механизмов, индивидуального опыта, условий жизни, вида и силы актуальной психотравмы и др. [1]. В формировании висцеральных невротических расстройств всегда участвуют вегетативные нарушения. Имеют значение наследственно-конституциональные особенности состояния той или иной системы, причем собственно психическому фактору отводится роль провоцирующего момента. Определенное значение может принадлежать и приобретенным особенностям системы вследствие перенесенных в течении жизни инфекций, интоксикаций и травм [2].
У части наших больных установлена наследственная отягощенность по неврозам (18,5%), психопатиям (29,8%), алкоголизму (22,2%). Часто выявлялись семейные дезорганизации и дефекты воспитания (85%), психотравмирующие факторы в собственной семье (74%), неудовлетворенность половой жизнью (93%), конфликтные ситуации на работе (59%), неблагоприятные жилищно-бытовые условия (63%), те или иные существенные жизненные изменения (59%). Экспериментально-клиническое исследование больных с использованием самооценочных опросников позволяет говорить о неудовлетворенности большинства из них собой, нерешительности, подверженности чужому влиянию и зависимости от других лиц, тенденции к аффективному реагированию на разочарования, склонности к конфликтам, агрессивным эмоциям и реакциям.
По формам невроза больные распределялись следующим образом: истерический невроз — у 70,4%, неврастения — у 22,2%, невроз навязчивых состояний — у 7,4%. Наиболее характерными были сочетанные типы акцентуаций характера, особенно демонстративный с астеноневротическим (33%) и сенситивным (26%).
Клиническая картина той или иной формы невроза имела специфические гастроэнтерологические оттенки. Для больных истерическим неврозом более характерны яркие описания и демонстрации неблагополучия в сфере пищеварения, стремление «иметь диагноз», высказывалось желание быть прооперированными. При неврастении, напротив, чаще выявляется желание убедиться в отсутствии серьезных заболеваний органов пищеварения, что и приводит к многочисленным повторным госпитализациям и обследованиям. Физическая переработка желудочно-кишечных жалоб, подчеркнутая приверженность к диете, упорная гнетущая канцерофобия типичны для неврозов навязчивых состояний.
Клинические варианты расстройств ЖКТ многочисленны и разнообразны. Наиболее часто встречаются так называемые неврозы желудка, фигурирующие под названиями: псевдоязвенный синдром, функциональная диспепсия, синдром раздраженного желудка, неврогенная желудочная диспепсия, неязвенная диспепсия и другие. В литературе существует довольно широкая трактовка функциональных заболеваний желудка. Важно подчеркнуть, что понятие «функциональное» значительно шире «невротического» и далеко не каждое функциональное расстройство желудка можно назвать невротическим, т.е. выражением невроза.
В гастроэнтерологической практике чаще встречаются два варианта невротической рвоты: истерическая и привычная. Если истерическая рвота обычно появляется в стрессовых ситуациях, сопровождает определенные эмоции и имеет демонстративный оттенок, то привычная — возникает и в спокойной обстановке, являясь выражением подавленных эмоций. Известна также невротическая рвота, возникающая по механизму индукции и подражания, например, в результате длительного контакта с родственниками, страдающими рвотами вследствие рака желудка. Психогенная рвота обычно совершается легко, без мучительного натуживания и предшествующей тягостной тошноты. Вегетативные компоненты такой рвоты (бледность кожных покровов, пот, саливация и др.), как правило, отсутствуют или выражены слабо. Даже частые невротические рвоты обычно не ведут к значительному истощению. Однако у некоторых больных тяжелой истерией в результате повторных рвот формируется дегидратация, гипокалиемия, гипонатриемия, метаболический алкалоз.
Частым вариантом невротических желудочных расстройств является гастралгия. Отмечается тесная зависимость между эмоциональным напряжением и появлением желудочных симптомов (ощущения тяжести и распирания в подложечной области, жжение, боль), отсутствие связи между жалобами и характером питания. Образно говоря, желудок у таких больных становится «органом выражения».
На практике иногда встречаются малые моносимптомные расстройства, проявляющиеся неприятными ощущениями в верхних отделах ЖКТ — психогенный халитоз, дисгевзия, глоссодиния, тошнота, ощущение кома в горле и др.
Халитоз — это ложное ощущение пациентом неприятного запаха выделяемого воздуха, когда все возможные его причины исключаются тщательным исследованием. У некоторых лиц халитоз становится навязчивым состоянием, они фиксируются на своих ложных ощущениях, избегают контактов, что приобретает черты невротической депрессии, а иногда и более глубокого эндогенного психического расстройства.
Известна также дисгевзия — неврогенное расстройство вкуса, ощущение горечи во рту, которое не зависит от еды и не сопровождается какой-либо органической патологией. Психогенная тошнота обычно сочетается со слюновыделением или сухостью во рту, возникая на фоне депрессии и фобий. Редкое проявление психогении нарушение чувствительности языка (глоссодиния), иногда возникает жжение, давление, покалывание в языке и близлежащих областях.
Хорошо известен психогенный эзофагоспазм, проявляющийся упорной дисфагией. Больные испытывают затруднения при глотании на любом уровне пищевода, причем жидкая пища проходит труднее, чем твердая. Иногда эзофагоспазм возникает после сильного психического потрясения во время еды, а затем повторяется почти при каждом приеме пищи. Спазмы пищевода бывают и вне связи с едой, проявляясь болью или чувством сжатия за грудиной, что иногда требует дифференциальной диагностики со стенокардией. Фоном эзофагоспазма являются выраженные эмоционально аффективные нарушения, постоянные тревога и страх перед едой. У части больных формируется тяжелый астеноипохондрический синдром и канцерофобия. Классическим невротическим синдромом является globus hystericus, который чаще всего встречается у женщин молодого возраста. При этом в горле ощущается инородное тело (комок), давление или чувство жжения в области шеи, что обычно ослабевает во время еды. Полагают, что это связано с невротическими чувствительными и двигательными нарушениями функций пищевода. В план дифференциальной диагностики при дисфагии следует включать и дефицит железа в организме (сидеропеническая дисфагия).
Часты и клинически многообразны невротические расстройства кишечника, обозначаемые как синдром раздраженной кишки, дискинезия кишечника, спастическая толстая кишка, слизистая колика и т.д. Наряду с первичными, чисто неврогенными вариантами этого синдрома, нередко встречаются вторичные дискинезии кишки, возникающие на почве других заболеваний, а также смешанные варианты патологии. Неврогенные кишечные боли, разнообразные по характеру (схваткообразные, жгучие, распирающие, тупые и др.), обыкновенно усиливаются на фоне эмоционального напряжения и стрессовых ситуаций. Известны кишечные кризы, проявляющиеся острой болью в животе, метеоризмом, громким урчанием, позывами на отхождение газов и дефекацию. В ряде случаев развивается состояние тревожного ожидания повторения этих явлений, что затрудняет посещение общественных мест, общения с людьми и является источником тяжелых переживаний.
Нервный фактор играет определенную роль и в патогенезе хронических запоров. Такие лица нередко проявляют повышенную заботу об акте дефекации, фиксируют внимание на частоте, количестве и качестве своих испражнений, что способствует формированию тяжелого ипохондрического синдрома и еще большему утяжелению запора. Хорошо известны и психогенные поносы («медвежья болезнь»). У таких пациентов императивные позывы на дефекацию нередко возникают в самой неподходящей ситуации, что отрицательно сказывается на психологическом состоянии. Часто понос возникает ночью или утром, будит больного («понос-будильник»), что приводит к бессоннице и увеличивает астению.
Невротический компонент присутствует и в происхождении некоторых форм ректальной невралгии и кокцидинии, а также упорного анального зуда.
В рамках функциональных невротических расстройств ЖКТ обычно рассматривается и аэрофагия, часто возникающая при истерическом неврозе. Нарастающий и стойкий метеоризм в подобных случаях иногда имитирует беременность или проявляется громкой демонстративной отрыжкой. При этом возможны также рефлекторные тахикардия, экстрасистолия, боли в левой половине груди (гастрокардиальный синдром).
В обсуждаемую проблему входят также и вопросы патологии пищевого поведения. Переедание или несбалансированное питание, как своего рода компенсация недостающих положительных эмоций, лежат в основе многих случаев алиментарноконституционального ожирения. С другой стороны, преднамеренный радикальный отказ от питания (нервная анорексия) приводит к катастрофическому похуданию со всеми признаками алиментарной дистрофии и даже реальной угрозой для жизни.
Лечение больных с невротическими расстройствами функций ЖКТ проводится по общим принципам терапии неврозов, причем психотерапия, как правило, выступает в качестве основного лечебного фактора. Используется личностно-ориентированная психотерапия как в индивидуальной, так и в групповой формах. Целью психотерапии является достижение понимания пациентом психологических конфликтов с расстройством функций органов пищеварения и, по возможности, перестройка нарушенных отношений личности, послуживших источником невроза. Ставится задача расширения диапазона эмоционального реагирования пациентов с постепенной перестройкой системы ценностей и переключением внимания больных с болезненной гастроэнтерологической симптоматикой на разрешение психологических проблем.
В большинстве случаев целесообразен постепенный перевод пациентов с щадящих диет на физиологическое питание с достаточным количеством белка и витаминов. В тяжелых случаях алиментарной дистрофии на почве нервной анорексии временно используют в составе интенсивной терапии парэнтеральное или зондовое питание.
Использование в комплексной терапии медикаментозного лечения (гастропротекторы, антациды, ферментные препараты, антиспастические и другие средства) имеют как прямое (биологическое), так и косвенное (психотерапевтическое) значение. Во многих случаях полезна гомеопатия с ее мягким регулирующим действием [3].
Накоплен опыт использования при неврозах психофармакологических средств, в частности транквилизаторов и антидепрессантов 2. В последнее время наше внимание привлек коаксил (тианептин), при применении которого (0,0125) 2-3 раза в сутки улучшается сниженное настроение пациентов и уменьшаются гастроэнтерологические проявления неврозов.
Гастроэнтерологические аспекты неврозологии нуждаются в дальнейшем изучении и должны быть знакомы врачам разных специальностей.
1. Б.Д. Карвасарский. Неврозы. Руководство для врачей. М., 1990
2. Б.Д. Карвасарский, В.Ф. Простомолотов. Невротические расстройства внутренних органов. Кишинев, 1988
3. А.А. Крылов, С.П. Песонина, Г.С. Крылова. Гомеопатия для врачей общей практики. СПб. Изд. Питер, 1997
источник
Когда нас поражает недуг, то все проблемы и радости отступают на второй план. Особенно, если это заболевание смертельно опасно. Одним из таких страшных диагнозов является некроз поджелудочной железы (панкреонекроз), который признан как одна из самых опасных болезней органов брюшной полости, поскольку может затронуть в целом пищеварительный тракт. Часто заболевание возникает у молодых женщин.
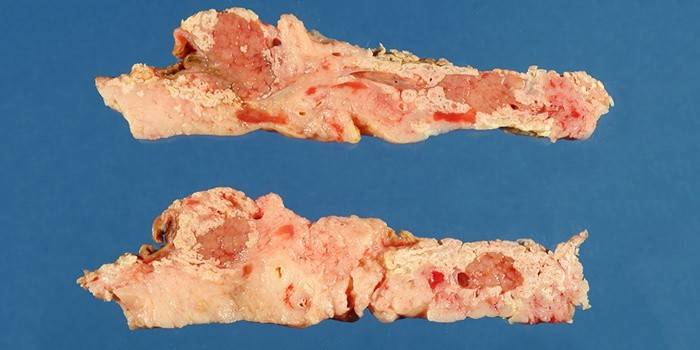
Панкреонекроз является патологическим явлением, которое характеризуется изменением и отмиранием ее тканей. Он возникает в результате развития острого панкреатита. Функция поджелудочной железы – производить пищеварительные ферменты, попадающие в двенадцатиперстную кишку и позволяющие организму производить расщепление жиров, белков и углеводов, в целом помогая пищеварению. Если же протоки железы поражены или непроходимы, ферменты начинают воздействовать на саму поджелудочную, растворяя и переваривая ее.
Некроз железы может быть очаговым или обширным, характеризоваться как прогрессирующий или вялотекущий. В зависимости от того, как проходит болезнь поджелудочной, ее считают гемостатической, отечной, деструктивной или функциональной. Возможен панкреонекроз геморрагический. Острый отечный некроз железы поддается консервативному лечению, если меры будут приняты своевременно.
При некрозе возникает отек паренхимы, возрастает давление на панкреоциты и нарушается движение по протокам. Если болезнь не будет остановлена, то пищевые ферменты будут разрушать железу, пойдет процесс разложения. Это может привести к тому, что гной из поджелудочной попадет в брюшную полость, в итоге возникнет острый перитонит, гнойный сепсис. Подобная ситуация угрожает жизни пациента и требует немедленного хирургического вмешательства.
Панкреонекроз является вторичным по отношению к острому панкреатиту. В зависимости от того, где проявляется некроз поджелудочной, он называется локальным, когда поражена только одна анатомическая область, диффузным, если таких областей две или более. Различается он по глубине поражения. Некроз поджелудочной может быть поверхностный, глубокий, тотальный. Исходя из того, как проходит и развивается болезнь, ее признают рецидивирующей, прогрессирующей, регрессирующей, молниеносной или абортивной.
Легкая степень заболевания – это диффузный или отечный некроз железы с небольшими очагами. На средней степени диффузный или локальный панкреонекроз характеризуется уже очагами большего размера. При тяжелой степени некроз поджелудочной носит диффузный или тотальный характер, имеет крупные очаги. Имеется также крайне тяжелая стадия, при которой панкреонекроз сопровождается различными осложнениями, которые приводят к необратимым последствиям и, как итог, смерти. Существует различие и по происхождению некроза поджелудочной.
Острый панкреатит – причина болезни, возникновению которого способствуют болезни желчевыводящих путей, травмы, инфекции, паразиты, врожденные пороки, ранее пережитые операции, пищевые отравления, проблемы со сфинктером Одди, патологии органов, находящихся в брюшной полости, чрезмерное употребление алкоголя, жирной пищи. Часто последнее повинно в развитии некроза железы.
Основным симптомом некроза поджелудочной железы является, прежде всего, сильная боль под ребрами с левой стороны. Она часто опоясывает, проходит вокруг всего тела, отдавая в лопатку и плечо, в результате возникает ложное ощущение, что это сердечный приступ. Признаки болезни поджелудочной железы – синеватые пятна по сторонам в области брюшной полости, расстройство стула, тошнота. Брюшная передняя стенка становится напряженной, ее пальпация вызывает болезненные ощущения.
Скопления жидкости могут отмечаться в перикарде и плевральной полости. Одновременно с этим становится более высокой температура, на коже в области поджелудочной могут появиться покраснения, или она, наоборот, станет более бледной. Все это, как правило, сопровождается повышенным газообразованием, вздутием живота, тошнотой. Хроническая форма некроза поджелудочной имеет такие осложнения, как диарея, сахарный диабет, желтуха, дистрофия печени, кишечное и желудочное кровотечение.
Если наличие дискомфорта в брюшной полости и поджелудочная начинают беспокоить, если есть подозрение, что это некроз железы, то надо обратиться к терапевту. Проведя осмотр пациента, выяснив все обстоятельства, он делает пальпацию, выясняет наличие, характер и расположение болезненных проявлений. Если обнаруживается патология железы, то пациент направляется к эндокринологу. Терапевт, в случае некроза поджелудочной, выписывает рецепт на снимающие воспаление лекарства, рекомендует лечебное питание и ферменты.
После прохождения лечения и новых анализов врач принимает решение о дальнейшей борьбе с некрозом поджелудочной или констатирует отступление болезни. Эндокринолог вмешивается тогда, когда у пациента замечаются нарушения в выработке инсулина и прописывает точно выверенную дозу искусственного аналога. К лечению может подключиться и онколог, если на железе будут обнаружены новообразования или опухоли.
УЗИ, МРТ и КТ дают понять состояние поджелудочной, увидеть, нет ли абсцесса, отеков, есть ли признаки воспаления, не имеется ли деформаций, изменений в размере или новообразований. Ультразвук поможет понять эхогенность паренхимы и наличие экссудата, определить наличие камней и кист на железе, понять состояние протоков. Компьютерная и магнитно-резонансная томография схожи с УЗИ в том, что могут продемонстрировать состояние поджелудочной, но делают это с более высокой точностью.
Лабораторные исследования дают информацию о процессах, происходящих в железе, состоянии пищеварительных ферментов и гормонов. Увеличение уровня амилазы в крови и моче подтвердит наличие некроза поджелудочной. Уровень глюкозы в крови укажет на аномалии в работе эндокринной системы. Только имея данные всех обследований, которые помогут проверить состояние железы, специалист поставит окончательный диагноз.
В большинстве случаев панкреонекроз замечают на ранней стадии, тогда вместе с курсом препаратов назначается особое питание. На некоторое время пациента с больной поджелудочной могут посадить на лечебную голодовку, чтобы вывести токсины. Часто назначают спазмолитические, антиферментные препараты, иммуностимулирующие и антибактериальные средства. На ранней стадии некроза поджелудочной железы возможно избежать хирургического вмешательства, которое опасно, поскольку сложно выяснить, какие области пострадали.
Для лечения поджелудочной используют мочегонные средства, проводится местная новокаиновая блокада. Для борьбы с некрозом железы применяются антигистаминные вещества, внутривенно вводятся спазмолитики при наличии сильных болей. Пациент с больной поджелудочной получает инсулин, если у него увеличивается уровень содержания глюкозы в крови, применяются ингибиторы протеазы. Больные принимают желчегонные средства, если нет камней в желчном пузыре.
Уместными могут оказаться содержащие щелочь минеральные воды, охлаждение поджелудочной железы и голодание. Если болезнь была вовремя замечена, диагностирована и подвергнута своевременному лечению, то восстановление и избавление от симптомов некроза возможно через 1-2 недели. Когда вылечить железу терапевтически не удается, больного направляют к хирургу.
Во время обострения некроза пациент испытывает сильные боли. Однако не только традиционная медицина способна с этим справиться. Если вы не хотите пичкать себя химией, попробуйте лечить поджелудочную народными средствами. Для этого используются растения и ягоды, способные бороться с воспалениями и уменьшать боль при некрозе. Давайте узнаем, как лечить поджелудочную с помощью природных средств.
Полезным будет отвар из софоры японской. Ложку травы залейте стаканом кипятка и настаивайте несколько часов. Пить отвар следует теплым, употреблять до приема пищи. Курс софоры для борьбы с некрозом железы не должен продолжаться больше десяти дней. Перед повторным ее использованием должно пройти несколько недель. Действие софоры преимущественно направлено на смягчение боли от некроза поджелудочной.
Как противовоспалительное средство при некрозе полезна черника. Заваривают листья или ягоды, неважно, сушеные или свежие. Используйте напиток в качестве повседневного для лечения поджелудочной. Схожим действием обладает бессмертник. Ложку сухого бессмертника нужно залить стаканом кипятка. Получившегося отвара, который надо разделить на три раза, должно хватить на день. Это хорошее средство для лечения некроза железы. Лечение поджелудочной народными средствами предполагает использование отвара овса. Он еще снимает раздражение, способствует выводу шлаков.
Панкреонекроз поджелудочной железы налагает определенные ограничения на диету пациента. В ней могут быть вегетарианские супы с крупами, такими как овсяная, гречневая, рисовая или манная. В супах может быть вермишель, не лишними будут следующие овощи: морковь, картофель, кабачки, тыква. Добавляйте в меню нежирное мясо, куриное филе или говядину. Такие виды мяса – хорошее решение для больных с некрозом поджелудочной.
Допускаются при больной поджелудочной протертые каши, приготовленные на воде, куда приемлемо добавить немного молока. Не под запретом омлеты из яичных белков, вареные макароны, кальцинированный творог, молоко, кисломолочные напитки, сладкие ягоды и фрукты. Больным с некрозом железы рекомендуется получать в день не менее 10 граммов рафинированных растительных масел.
Запрещенными к употреблению навсегда для больных с некрозом железы станут кофе и какао, супы на бульонах, алкоголь, копченое мясо и колбасные изделия, консервы, жирная рыба, газировка, грибы, свежий хлеб, варенье, яичный желток, мороженое, ячневая, пшенная, перловая крупы, выпечка. Нельзя будет включать в рацион при больной поджелудочной капусту, виноград, инжир, сладкий перец, бананы, чеснок, лук.
Некроз поджелудочной признан одним из самых опасных заболеваний. Даже если диагноз был поставлен вовремя и лечение было начато, вероятность летального исхода составляет 70 процентов. Имеется возможность и для выздоровления. В качестве важных факторов для него нужно упомянуть степень заболевания, насколько своевременно произошло обращение к врачу и началось лечение поджелудочной, каким обширным успел стать некроз, имеются ли другие болезни, возраст пациента и возникшие осложнения.
Врачи не обещают чуда – если некроз поджелудочной удается побороть, то пациент получает инвалидность, и некоторые виды деятельности окажутся для него под запретом. Так, ему будет противопоказана любая работа, где нет возможности нормально питаться, требующая психоэмоционального напряжения, физической нагрузки, связанная с какими-либо отравляющими веществами.
Если же вам повезло и некроз поджелудочной вам знаком только понаслышке, то это повод задуматься, стоит ли быть настолько безответственным по отношению к своему здоровью, питаться фастфудом, потреблять безмерно алкогольные напитки. Может, стоит исправиться и перейти на здоровый образ жизни: полезное питание, занятия спортом, тогда такой диагноз, как панкреонекроз, будет всегда обходить вас стороной.
источник
В новостных лентах причина смерти Владислава Галкина (38 лет) была сформулирована как «острая сердечная недостаточность, возникшая на фоне острого панкреатита», который актер лечил два месяца назад в Боткинской больнице.
Панкреатит — воспаление поджелудочной железы, полномочия которой в организме настолько велики, что из-за ее болезни могут погибнуть все остальные органы. Так что главное слово в этом новостном диагнозе «панкреатит», а не «сердечная недостаточность». Ведь все люди в итоге умирают от того, что их сердце перестает биться, но патологоанатомы ищут то, что вызвало эту остановку — как они говорят, «причину смерти». Панкреонекроз (самая опасная разновидность панкреатита: воспаление настолько сильное, что умирают клетки поджелудочной железы) — это и есть причина, а остановка сердца — следствие.
Поджелудочная железа весит около 80 граммов и похожа на кусочек нежного пузыристого дрожжевого теста. Она находится «за желудком», что и отразилось в русском названии. Железу обнаружили древние греки, но зачем она — толком не знали. Выдвигались идеи, например, что это подкладка для желудка, отделяющая его от жесткого позвоночника. В последующие полторы тысячи лет ученые продолжали делить человеческое тело как детский паззл — на крупные части: сердце, легкие, печень и т.п.
Функции поджелудочной железы стали примерно понятны только в начале XX века.
Этот орган работает на два фронта. Внешний фронт — это пищеварение, на него трудится основная масса железы: через особые протоки она выделяет в просвет кишечника ферменты, способные быстро переварить кусок шашлыка или жареную картошку.
Внутренний фронт — производство важнейших гормонов (инсулин и глюкагон), которые, попадая в кровь, регулируют углеводный обмен. В микроскоп железа похожа на швейцарский сыр, где вместо дырок цеха по производству гормонов, а сам «сыр» — клетки, которые делают ферменты. Если почему-либо отток пищеварительных ферментов из поджелудочной железы нарушится, то она молниеносно сама себя «переварит». Этот процесс и есть панкреонекроз.
Теперь представьте себе: железа внезапно переполняется сильнейшими ферментами и начинает «с шипением» переваривать сама себя. Переваренные участки ткани отмирают (некротизируются), некроз распространяется на соседние органы. Прилежащие к железе стенки кишечника воспаляются, становятся «рыхлыми», проницаемыми, и бактерии из кишечника преодолевают этот барьер почти без усилий, заражая все вокруг. Начинается заражение крови — сепсис. Нарушается баланс жидкостей и солей. Выделяются вещества, усиливающие воспаление. Вот только воспаляется не царапина на коже, а все органы и системы. Перестают работать почки, легкие, печень, кишечник. Кровь свертывается в неположенных местах, и одновременно возникают кровотечения. Возникает полиорганная недостаточность.
Этот сюжет не похож ни на что. В печени и селезенке — их расположение вообще-то похоже на поджелудочную — такой катастрофы не бывает. В них нет едких ферментов, поэтому не развивается некроз, и они имеют плотную структуру, защищающую их от распространения опасных процессов. Инфекции нелегко попасть в сердце, потому что рядом с ним только «чистые» органы — легкие и сосуды, да и причины некроза сердечной мышцы связаны с закупоркой артерии, а не с «пожиранием» себя изнутри. Человек с инфарктом без лечения выживает в 75 процентах случаев; с инфицированным панкреонекрозом — никогда.
Болеют панкреонекрозом самые разные люди. В 10 процентах случаев причина болезни неизвестна, но про оставшиеся 90 процентов мы знаем главное. Половина пациентов основательно выпивают, примерно столько же имеют камни в желчном пузыре, которые, как известно, возникают из-за гиподинамии, ожирения и редких приемов пищи.
Вы в относительной безопасности, если ваш индекс массы тела меньше 25; каждый день вы быстро двигаетесь не менее 30-40 минут непрерывно. Вы завтракаете, обедаете, ужинаете и еще пару раз перекусываете, если проголодались. Вы выпиваете не больше двух бокалов вина (или двух рюмок водки) в день и не имеете привычки пить больше четырех рюмок по «праздникам». Будьте здоровы!
Те люди, которым не посчастливилось родиться обладателями устойчивой психики, склонны к проявлению различных неврозов на протяжении своей жизни, включая невроз кишечника. Подобная проблема может проявиться в качестве ответа организма на стресс или сильные эмоциональные переживания.
Поводов для расстройства ЖКТ существует множество:
Различные стрессовые ситуации и сильные нервные потрясения, эмоциональные переживания способствуют ускорению перистальтики, провоцируя появление болей и нарушение работы желудочно-кишечного тракта, вызывая невроз кишечника, симптомы которого несложно определить.
Невроз желудка и кишечника несколько отличаются в проявлениях. Симптомы невроза желудка:
- изжога;
- рвота, тошнота;
- чувство не насыщения;
- ощущение переполнения желудка, тяжесть;
- болевые ощущения, колики;
- снижение или потеря аппетита;
Симптомы невроза кишечника:
Параллельно проявляются симптомы невроза в нарушениях работы нервной системы:
Симптомов достаточно, однако существует возможность отнесение проблем к другой области. Для того чтобы определить нарушения нужна комплексная диагностика.
Среди пациентов с диагностированными неврозами больше женщин, средний возраст пациентов составляет 35-37 лет. В группе страдающих расстройствами ЖКТ на почве психосоматических проблем выделяют три направления:
Поскольку четкого механизма формирования системных неврозов до сих пор не выявлено, то есть отсутствует очевидное понимание, на какой области работы организма скажется реакция на стресс, то необходимо определить специфичность невроза. Проблемы психологического характера могут лежать в одной, или сразу нескольких областях: запрятанные конфликты, дефекты воспитания, эмоциональные переживания, психотравмы и прочее.
Неврозы могут быть разными по природе, существует некая статистика касательно пациентов с невротическими расстройствами ЖКТ:
Многие пациенты жалуются на неудовлетворенность собой, зависимость от третьих лиц, повышенную конфликтность, проявления агрессии, подверженность постороннему влиянию, что приводит их в стадию сильного эмоционального дискомфорта и диссонанса.
Для установления проблем с функционированием желудочно-кишечного тракта назначаются стандартные обследования:
Подобные тесты показывают затруднения в работе пищеварительной системы, но не устанавливают причину их появления. В связи с чем, многочисленные пациенты, у которых нарушения проявляются в результате неврозов, могут бесконечно долго проводить обследования, повторяя их раз за разом. Диагностированы могут быть гастрит, гастродуоденит, холецистит или панкреатит. Но традиционное лечение подобных заболевания последствий не направлено на устранение невроза как такового.
При определении упорных расстройств функций органов пищеварения на фоне выраженных невротических расстройств терапевту необходимо верифицировать диагноз с хирургом и психоневрологом или психиатром.
Для решения проблемы с функционированием ЖКТ необходимо убедиться, что причиной этому невроз, и затем диагностировать причины его появления и лечить.
Лечение невроза кишечника требует комплексного подхода, поскольку проблема затрагивает сразу несколько областей работы организма. Стандартная терапия пищеварительной системы отдельно не даст результатов, поскольку направлена на устранение симптомов, а не основного заболевания.
Подход к лечению невроза кишечника должен быть комплексным и работать по двум направлениям параллельно: стабилизация работы непосредственно ЖКТ и улучшение психологического состояния пациента. Именно поэтому процесс лечения заболевания проводится не одним специалистом, а несколькими: гастроэнтеролог занимается устранением проявления невроза, а психотерапевт или психолог непосредственной причиной заболевания. Комплексный подход позволит скорее и надежней решить проблемы.
Лечение невроза и его причин включает в себя:
- Физиотерапию: массаж, посещение бассейна, СПА и других процедур, направленных на стабилизацию эмоционального состояния пациента при отсутствии противопоказаний.
- Посещение психотерапевта, который поможет установить и выявить причины невроза, а также поспособствует их устранению.
- Медикаментозная терапия, касающаяся лечения невроза: антидепрессанты, психотропные препараты в случае необходимости. Пациент не должен принимать решения о приеме подобных медикаментов самостоятельно, они должны быть обязательно выписаны лечащим врачом.
- Применение ароматерапии и фитотерапии для дополнительного успокаивающего воздействия на нервную систему пациента.
- Общеукрепляющие процедуры и отдых – смена обстановки на менее стрессовую, пребывание на курорте, прием витаминных препаратов.
Также есть общие рекомендации по соблюдению режима, необходимости чаще бывать на свежем воздухе, нормализации сна и прочим моментам, способствующим снижению общего уровня стресса.
Можно также пользоваться народными средствами, которые помогают восстановить работу кишечника и улучшить состояние нервной системы. Речь идет о различных лекарственных травах.
К примеру, можно смешать пустырник, дубовую кору, мяту, шалфей, тысячелистник, зверобой вместе, настоять в горячей воде, после чего пропить курсом по полчашки четыре раза в день после еды на протяжении трех дней. Или приготовить себе расслабляющую ванну с мятой, мелиссой, полынью и тысячелистником.
Еще одно средство – ароматерапия. Ее возможно проводить и в домашних условиях. Подобрать ароматические палочки или свечи с расслабляющими и успокаивающими ароматами и использовать их дома.
Эту часть диагностики и лечения принимает на себя гастроэнтеролог. На основании проведенных обследований и тестов ставится диагноз, который и является следствием развития невроза.
Врач назначает медикаменты для улучшения клинической с картины, осуществляет подбор диеты, которая служит основным инструментом лечения. Диета назначается в зависимости от специфики расстройства и симптоматики сопутствующего заболевания. Некоторые продукты рекомендуется активно потреблять при диарее, но совершенно не рекомендовано при запорах, и так далее.
Факторы, влияющие на подбор диеты:
Для любых состояний существуют рекомендации общего характера в плане режима питания. При заболеваниях ЖКТ важно отказаться от потребления сигарет, алкоголя и кофе, а также от жирной, копченой и острой пищи, пряностей и сильногазированных напитков, мучных продуктов.
Общая рекомендация заключается в том, чтобы обеспечить регулярный прием пищи небольшими порциями 5-6 раз в день, с интервалом в 2-3 часа.
Компенсировать диетический режим необходимо приемом обозначенных лечащим врачом витаминных комплексов для восполнения дефицита отдельных элементов.
Во избежание набора негативных последствий важно своевременно диагностировать невроз кишечника и начать его лечение, при этом соблюдая все меры, назначенные докторами. В противном случае можно не достичь желаемого эффекта.
Если симптомы и процессы игнорировать, или напротив, бесконечно обследоваться, пытаться вылечиться средствами народной медицины и шарлатанскими методами, то вполне можно усугубить ситуацию.
Неправильный подход способен спровоцировать обострение невротических состояний, усугубления заболевания вплоть до проявления тяжелых психических патологий, а также довести до опасных заболеваний вроде анорексии или булимии, обезвоживания организма, язвы желудка или кишечника.
Подобные последствия потребуют гораздо более серьезного вмешательства и длительного лечения.
Поскольку причины возникновения неврозов различны, и корнями могут уходить и вовсе в далекое детство человека, профилактика невротических состояний необходима.
Для начала стоит себе признаться, если есть проблемы с устойчивостью психики. Подобные проблемы не означают ненормальности, но их отрицание может приводить к печальным последствиям.
В стрессовые ситуации попадают все люди, даже те, кто обладает крайне устойчивой психикой, но и ее могут пошатнуть определенные моменты. Чтобы не допустить развития неврозов, необходимо отдавать себе в этом отчет и по возможности всегда стремиться к обеспечению максимально спокойных и комфортных условий существования.
Необходимо придерживаться комфортного для себя режима дня, настолько, насколько это возможно. Следить за своим питанием, избегать постоянного употребления фастфуда и подобной пищи, чрезмерных психологических нагрузок. Физические нагрузки необходимо обеспечивать разумно и регулярно, перемежать их прогулками на свежем воздухе.
В качестве спорта можно обратиться к таким направлениям, как йога или отдельные виды восточных единоборств, философия которых направлена на самоконтроль и владение эмоциями в том числе.
Также прекрасным способом профилактики станет избавление от вредных привычек: курения, излишнего употребления алкоголя, кофеиносодержащих напитков.
Поджелудочная железа – орган системы внутренней секреции. Она одновременно выполняет две важнейшие функции: вырабатывает пищеварительные ферменты, способствующие расщеплению пищи, и гормоны, нормализующие уровень сахара в крови. Как и любой орган, поджелудочная железа подвергается различным заболеваниям.
В данной статье речь пойдет о симптомах воспаления поджелудочной железы и его лечении. Итак, воспаление поджелудочной железы или панкреатит – нарушение работы секретов железы, связанное с активизацией пищеварительных ферментов в теле железы. В результате чего происходит разъедание слизистой оболочки железы и соответственно ее воспаление.
Основным симптомом воспаления поджелудочной железы является сильная режущая боль в верхней части живота, отдающей в правое или левое подреберье. При этом боль может сопровождаться приступами рвоты, отсутствием аппетита и слабостью. Причин данного заболевания достаточно много. В первую очередь это могут быть сопутствующие заболевания органов пищеварительной системы. Отметим самые распространенные из них:
А также представленное воспаление может возникнуть при следующих обстоятельствах:
Стадии воспаления поджелудочной железы можно разделить на острую, хроническую или реактивную. Хронический панкреатит характеризуется вялотекущим характером заболевания, проявляющегося лишь в нарушении аппетита и стула. Реактивное воспаление поджелудочной железы возникает на фоне других заболеваний органов брюшной полости. Острый панкреатит представляет собой внезапный сильный приступ заболевания с хорошо выраженными симптомами.
В зависимости от характера заболевания применяется различное лечение воспаления поджелудочной железы. При остром или реактивном панкреатите всегда нужно вызывать наряд скорой помощи, т.к. подобное воспаление может перерасти в серьезные последствия, если не будет оказана своевременная помощь. До приезда скорой необходимо приложить что-нибудь холодное к больному месту, например, бутылку или грелку с холодной водой. Также можно принять спазмолитик.
После подобных приступах необходимо срочно обратиться к врачу, который назначит обследование, выяснит причину заболевания и назначит необходимое лечение. При хроническом и остром воспалении поджелудочной железы лечение проводится в стационаре, где под наблюдением специалистов будут приняты все меры для восстановления функций железы.
Если же вы страдаете легкой формой воспаления, то помните что даже небольшая голодовка, в течении 2-3х дней может положительно сказаться на вашем самочувствии. В это время не рекомендуется что-либо кушать, можно лишь пить минеральную воду.
Если же приступ случился в первые, то из рациона необходимо убрать всю жирную, соленую, острую и жареную пищу. Употреблять все эти продукты лишь в умеренном количестве. Температура пищи также не должна быть горячей или холодной, т.к. перепад температур может привести к новому приступу воспаления. А в целях профилактики воспаления поджелудочной железы рекомендуется употреблять в пищу больше рыбы, молочнокислых продуктов, творога и свежих фруктов и овощей, а также отказаться от вредных привычек.
- Неврозы в практике гастроэнтеролога
- Неврозы Неврозы (neuroses; греч. neuron нерв + -ōsis) — обратимые пограничные психические нарушения, осознаваемые больными, обусловленные воздействием психотравмирующих факторов и протекающие с эмоциональными и соматовегетативными расстройствами.
- НеврозНевроз вазомоторно-трофическийНевроз вегетативный
15:20 Онкологические заболеван.
14:39 Новости о здоровье и кра.
14:37 Новости о здоровье и кра.
14:34 Новости о здоровье и кра.
14:32 Новости о здоровье и кра.
14:30 Новости о здоровье и кра.
14:29 Новости о здоровье и кра.
Девственность и куриное яйцо. Какая между ними связь? А такая, что жители племени куаньяма, что живет на границе с Намибией, в древности лишали девочек девственности при помощи куриного яйца. Ненамно
Температура тела — комплексный показатель теплового состояния организма человека, отражающий сложные отношения между теплопродукцией (выработкой тепла) различных органов и тканей и теплообменом между
Небольшие изменения в питании и образе жизни помогут изменить ваш вес. Хотите сбросить лишние килограммы? Не переживайте, вам не придется морить себя голодом или делать изнурительные упражнения. Иссл
Депрессивный невроз в виде отдельной клинической формы психогенных неврологических заболеваний был выделен в зарубежной литературе лишь в начале 60-х годов XX в. В отечественной психиатрии депрессия рассматривалась как одно из проявлений аффективного синдрома, который может наблюдаться при большинстве психических заболеваний, текущих и перенесенных органических поражениях головного мозга.
Основная сущность депрессии — подавленное, угнетенное состояние, тоскливое настроение, которое нередко сочетается со снижением двигательной активности и, как правило, выраженными вегетативными расстройствами (боли в области сердца, сердцебиения, снижение аппетита, нарушения сна и т.д.). Депрессивный невроз, подробно изученный В. В. Ковалевым (1979), включает легкие или умеренно выраженные эмоционально-поведенческие депрессивные нарушения, возникшие под влиянием хронических психотравмирующих воздействий. При этом играют роль разлука с близкими, воспитание в неполной семье, что встречается почти у половины обследованных, трудности, подавление активности и желаний ребенка, предъявление ему повышенных требований, превосходящих возможности выполнения. Большое значение имеет наличие видимых анатомических дефектов — сколиоз, деформация конечностей вследствие врожденных или приобретенных заболеваний, а также другие физические и психические дефекты. Больному кажется, что на него все обращают внимание, насмехаются над ним. По мнению 3. Фрейда, причиной психической депрессии может быть депрессивное состояние матери в первые годы жизни детей. В последующем другие авторы придавали особую значимость нарушению взаимоотношений с матерью в первые два года жизни.
Клинические проявления депрессивного невроза обычно нечетко представлены у детей младшего и среднего школьного возраста. У них, по данным В. В. Ковалева (1990), чаще встречаются так называемые эквиваленты депрессии в виде повышенной возбудимости, неуправляемого поведения, раздражительности, озлобленности к окружающим, в том числе к собственным родителям, грубой реакции протеста. К примеру, в начальных классах школы самый хилый ученик с выраженными физическими недостатками бывает и самым хулиганистым, и задиристым. Он обижает другого, кто на него случайно посмотрел или засмеялся по любому поводу. Ему кажется, что многие присматриваются к его дефекту и насмехаются над ним. В ряде случаев к этому присоединяются и вегетативные нарушения, относящиеся к группе системных неврозов (см. ниже), такие как ночное недержание мочи, неорганический энкоп-рез, а также нарушения аппетита, поносы, расстройства сна.
Эти изменения затрудняют выявление депрессивного состояния, и окончательное решение о диагнозе можно сделать лишь при дальнейшем наблюдении.
В подростковом возрасте депрессивный невроз обычно характеризуется замкнутостью, стремлением к уединению, нарушением нормального общения с товарищами. У таких лиц обычно тихая речь, общая медлительность, утомляемость, снижена продуктивность учебы и работы; часто возникают головные боли, неприятные ощущения в области сердца, бессонница. Они любят ходить к врачам, обследоваться, выслушивать сочувствие, охотно принимают лекарства и выполняют назначенные врачом манипуляции. Примером тому может служить наше наблюдение.
В одном научно-исследовательском институте работала лаборанткой Марина, 18 лет. Ей в основном приходилось печатать на пишущей машинке, получать и относить в библиотеку научную литературу, готовить посуду для лабораторных исследований.
Марина была высокой, примерно 180 см, худой, на лице почти постоянно появлялись различные прыщи и гнойнички, что часто отмечается у подростков. У нее была нарушена осанка (сутулилась), ходила медленно и вообще казалась неуклюжей. Она не вписывалась в общий коллектив лаборатории, где работали ее ровесники и люди постарше мужского и женского пола. В разговоре с парнями опускала глаза, краснела, с девушками также общалась мало. Марина часто уставала на работе, пила различные лекарства, часто жаловалась на головную боль, онемение в ногах, перебои в сердце, уже через несколько часов работы казалась выдохшейся, а иногда просто ложила голову на пишущую машинку, когда была одна в комнате, руки свисали вдоль туловища, а на вопросы пожилых женщин отвечала, что у нее «что-то с сердцем» или «что-то с головой». На работе ее называли «умирающий лебедь».
Сотрудники лаборатории, занимающиеся научной работой, скоро нашли у Марины «ахиллесову пяту». Одному молодому и интересному человеку срочно нужно было отпечатать главу в диссертацию. Он подошел к Марине, сказал ей несколько комплиментов, что она, мол, самая хорошая и трудолюбивая, изящная и стройная и вообще девушка что надо. И как бы между прочим попросил напечатать «несколько страниц». Марина вначале вроде опешила, покраснела, затем у нее заблестели и загорелись глаза. Она бережно взяла кучу исписанной бумаги и села за машинку. На следующий день пришла на работу припудренной, со слегка накрашенными губками и маникюром на руках. Все было напечатано быстро и качественно. Молодой человек похвалил ее за работу, сказал несколько комплиментов, а заодно вручил и еще несколько глав своей работы.
Марину было не узнать: стала веселой, жизнерадостной и общительной. Но так продолжалось недолго. Молодой человек готовился к защите диссертации, к Марине подходил редко и вообще мало обращал на нее внимания. Девушка снова поникла, периодически вытирала слезы на глазах и снова стала «умирающим лебедем». Ее «комплиментщик» защитил диссертацию и ушел работать в другой институт.
Через год повторилось что-то подобное с другим молодым человеком, который аналогичным образом использовал Марину для печатания своих статей. Снова было некоторое оживление, сменившееся депрессией.
При осмотре не выявлено никаких органических нарушений со стороны нервной системы, терапевт установил лишь легкие функциональные изменения со стороны сердца. Было назначено соответствующее лечение, давшее временный эффект.
В последующих беседах с Мариной было выявлено следующее.
Марина жила с мамой, получающей небольшую пенсию по болезни, и с братом 12 лет. Жили очень бедно, в однокомнатной квартире. Отец их оставил несколько лет назад. Поэтому после окончания школы девушка поступила на вечернее отделение в университет, а днем работала.
После окончания университета была преподавателем в одном военном училище. Долго о ней ничего не слышал.
Через 15 лет она мне позвонила из одной терапевтической клиники, где обследовалась по поводу болей в животе. Один из врачей-терапевтов сказал ей, что необходимо обследовать желудочно-кишечный тракт и исключить панкреатит (воспаление поджелудочной железы — болезнь серьезная). Марина начиталась специальной литературы по этому заболеванию и впала в панику, думала, что жить ей осталось недолго.
На самом деле у нее оказался обычный гастрит, а с поджелудочной железой все в порядке. Попросил заведующего кафедрой проконсультировать Марину, поговорить с ней,успокоить, сучетом особенностей ее нервной системы и депрессивного состояния в прошлом. Однако особого эффекта из беседы не вышло. Марина зациклилась на панкреатите, многократно повторяла через знакомых соответствующие анализы и не верила в их нормальные результаты. Работать не смогла. Психиатры контакта с ней не нашли. Получила вторую группу инвалидности.
Через год она позвонила мне снова с просьбой о помощи. Осмотрел ее, кроме выраженной депрессии ничего другого не обнаружено. Но теперь Марина «нашла у себя» рак поджелудочной железы. На мои уверения, что все это от нервов, сказала хорошо запомнившиеся мне слова: «Ну что вы мне говорите, если я сама чувствую, как раковые клетки ползают по сосудам».
Марина долго еще лечилась у психиатров, прошла курс общеукрепляющей терапии и теперь чувствует себя удовлетворительно, работает. Однако периодически у нее снова возникают мысли о тяжелом заболевании в животе, которое врачи скрывают от нее или не могут распознать.
Что же случилось с девушкой, а теперь все еще одинокой женщиной 40 лет?
У нее было тяжелое детство, неблагополучные отношения у родителей, приведшие к разводу, больная мать. Марине пришлось много работать, чтобы содержать своих родных. Вдобавок ко всему несложившаяся личная жизнь, отсутствие внимания со стороны мужчин. Все это вместе взятое привело к депрессивному неврозу, а затем и канцерофобии — боязни заболеть злокачественными новообразованиями.
Течение депрессивного невроза у детей и подростков более благоприятное, чем у взрослых. В случае исчезновения или нормализации психотравмирующей ситуации депрессивные расстройства уменьшаются или исчезают. Менее благоприятное течение имеет место в тех случаях, когда ребенок раннего возраста в продолжение нескольких лет подвержен фактору эмоциональной депривации (в основном разлука с матерью или заменяющим ее лицом). Такое состояние в зарубежной литературе обозначается как «анаклитическая депрессия», проявляющаяся вначале в виде ис-тероподобных расстройств (плач, крик, нарушение сна, отказ от еды, исхудание), а в дальнейшем возникают общая вялость и пассивность, индифферентность к окружающему, возможно также отставание психомоторного развития.
источник