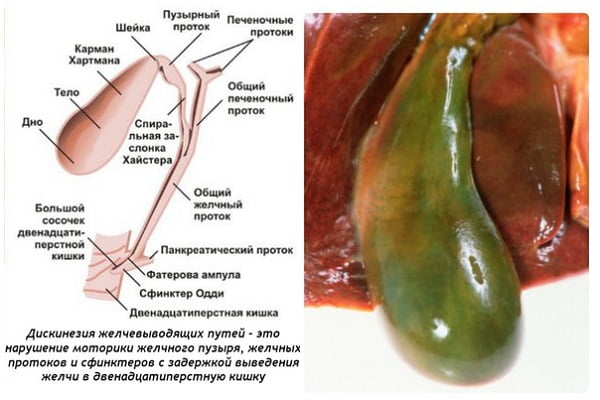
Дискинезия желчевыводящих путей: симптомы, лечение, причины дискинезии желчных протоков у детей и взрослых
Дискинезией называется не искривление или перегиб желчного пузыря или ведущих от него путей, как это считает большинство. Этот термин происходит от греческого слова «кинезис», что означает «движение», а приставка «дис-» означает «нарушение». Таким образом, дискинезия желчевыводящих путей – это состояние, при котором нарушается тонус или моторика системы, несущей желчь от печени к двенадцатиперстной кишке. Это вызывает боль в правом подреберье, проблемы со стулом, иногда – и горечь во рту, но при обследовании каких-либо повреждений этих органов не отмечается.
Чаще всего дискинезия возникает у людей, имеющих аномалии развития желчевыводящих органов, имеющих любовь к несбалансированному питанию, а также у лиц, которые часто подвергаются воздействию различных психотравмирующих ситуаций. Есть и другие причины данного состояния. Наиболее подвержены этой патологии женщины. Лечение дискинезии направлено на устранение симптомов, а также – особенно если желчевыводящие пути имеют замедленную скорость движения или плохую сократимость – на профилактику образования камней.
Желчь – это жидкость коричневато-желтого цвета, необходимая для пищеварения. Ее главная функция – попадающие с пищей жиры отделять друг от друга, увеличивая площадь их поверхности. Тогда их хорошо обрабатывает фермент липаза, в результате чего в кровь всасываются составные части жиров – жировые кислоты. Кроме этого, желчь влияет на всасывание белков и углеводов. Под действием этого вещества, вырабатываемого печенью на ¾, а на ¼ — печеночными ходами, нормально работает тонкая кишка: в ней происходят процессы всасывания питательных веществ, а также деление и отмирание ее собственных клеток.
Чтобы все вышеуказанные процессы происходили правильно, желчь должна иметь нормальную концентрацию. Занимается этим желчный пузырь, который «отдает» сосудам лишнюю воду. Если желчь не задерживается в пузыре, она попадает в кишечник в разбавленном виде и раздражает его, вызывая понос. В случае чрезмерно долгого пребывания желчи в пузыре, она поступает чересчур концентрированная, что также не является полезным.
Образуется желчь в печени. Далее она по желчным протокам должна дойти до желчного пузыря, а из него попасть в 12-перстную кишку. Движение секрета обеспечивается разностью давлений в желчевыводящих путях, что возникает вследствие работы круговых мышц – сфинктеров. Так, сфинктер, пропускающий желчь в желчный пузырь, закрыт – она стекает из печени. Далее он открывается, и секрет стекает в пузырь, который был почти пуст, и в котором давление было меньше, чем в протоке. Когда в 12-перстную кишку поступает жирная пища, желчный пузырь, являющийся органом, оснащенным мышцами, сокращается. При этом сфинктер в шейке пузыря открывается, а тот, которым начинается вход в 12-перстную кишку, закрыт, и отворяется он при закрытии первого. Сокращения желчевыводящих путей регулируют симпатическая нервная система и некоторые вещества, вырабатываемые в желудке и поджелудочной железе.
Рассмотрев анатомию, можно более подробно объяснить суть патологии. Итак, дискинезией называется состояние:
- если сфинктеры (один или несколько), расположенные в желчевыводящих протоках, не расслабляются вовремя;
- или, наоборот, несмотря на прием пищи, сфинктеры не хотят расслабляться;
- если происходит сильное сокращение желчного пузыря;
- если желчный пузырь или протоки сокращаются весьма вяло, уменьшая скорость оттока желчи.
В зависимости от нарушений двигательной функции и тонуса дискинезия может быть:
- гипертонической: тонус сфинктеров повышен;
- гипотонической: тонус, наоборот, снижен;
- гипокинетической: движение желчевыводящих путей замедлено, желчь выбрасывается медленно;
- гиперкинетической: отток желчи активный, ее порции выбрасываются резко.
Обычно повышенный тонус сочетается с усиленной моторикой, образуя гипертоническо-гиперкинетический (или спастический) вид дискинезии. То же происходит и в обратной ситуации: при слабой моторике ослаблен тонус желчевыводящих путей – гипотонически-гипокинетический (атонический) тип. Бывает и смешанный тип.
Спастическая дискинезия характерна для повышения тонуса парасимпатического отдела. Атонический же тип заболевания развивается при преобладании влияния симпатической части вегетативной нервной системы.
К нарушению тонуса или движения желчевыводящих протоков приводят такие причины:
- Врожденные пороки развития желчевыводящих путей и желчного пузыря:
- удвоение желчных протоков;
- врожденная слабость стенки пузыря;
- внутрипеченочный желчный пузырь;
- перегиб желчного пузыря;
- разделенный перегородкой желчный пузырь;
- клапаны в желчном протоке;
- добавочный желчный пузырь;
- подвижный пузырь;
- аномально расположенный пузырь.
Все эти патологии вызывают дискинезию под названием «первичная». Далее перечислим заболевания приобретенные (возникающие в течение жизни), которые могут стать причинами вторичной дискинезии желчевыводящих путей.
- Привычки питания: длительные периоды голодания, отказ от растительных жиров или, наоборот, употребление большого количества жирной, копченой и острой пищи.
- Постоянные стрессы или психотравмирующие ситуации.
- Перенесенный панкреатит или другая воспалительная патология ЖКТ или женских органов.
- Хронический холецистит.
- Нейроциркуляторная дистония, когда нарушается управление нормальной последовательностью сокращений желчевыводящих путей.
- Постоянно существующие очаги инфекции в организме (кариес, хронический тонзиллит).
- Болезни эндокринных органов: ожирение, сахарный диабет, тиреотоксикоз.
- Пищевые аллергии.
- Перенесенный вирусный гепатит.
- Глистные заболевания.
- Лямблиоз, при котором жгутиковые простейшие колонизируют желчный пузырь.
- Период климакса, когда нарушается регуляция сократимости желчевыводящих путей.
- Дисбактериоз.
- Перенесенные кишечные инфекции.
Симптомы дискинезии желчевыводящих путей отличаются в зависимости от вида патологии: является ли она гиперкинетической или гипокинетической.
Основным отличием основных типов заболевания являются боли при дискинезии:
По материалам zdravotvet.ru
Дискинезия желчевыводящих путей – это заболевание желудочно-кишечного тракта, которое характеризуется нарушением моторики желчного пузыря и функций его сфинктеров, в частности, сфинктера Одди. В результате этих нарушений обнаруживаются проблемы с доставкой желчи в двенадцатиперстную кишку: ее количество может быть слишком мало, недостаточно для переваривания пищи, либо больше, чем необходимо, что негативно влияет на весь желудочно-кишечный тракт.
По статистике, дискинезией желчевыводящих путей больше всего страдают женщины. Некоторые статистические данные указывают, что женщины в 10 раз больше подвержены этому заболеванию, чем мужчины. Более того, заболеть дискинезией можно в любом возрасте. Также существует статистика, ДЖВП у молодых людей характеризуется излишним выделением желчи, а в более зрелом возрасте наблюдается ее недостаточность для пищеварения. Лечение этого заболевания имеет позитивные прогнозы, если больной обращается к врачу при первых симптомах.
Дискинезия желчевыводящих путей — функциональные нарушения тонуса и моторики желчного пузыря, желчных протоков и их сфинктеров, проявляющиеся нарушением оттока желчи в двенадцатиперстную кишку, сопровождающиеся появлением болей в правом подреберье. При этом органические изменения этих органов отсутствуют.
Именно от того, каким образом происходит сокращение желчного пузыря, зависит и определение формы дискинезии:
В зависимости от причины развития рассматриваемой патологии врачи могут разделить ее на два вида:
Говоря о причинах дискинезии, необходимо помнить, что заболевание бывает первичным и вторичным. В зависимости от этого будут изменяться и причины, спровоцировавшие дискинезию.
Первичная форма дискинезии может быть вызвана следующими причинами:
- несогласованность в работе парасимпатических и симпатических отделов нервной системы, вследствие чего сам пузырь и сфинктер Одди теряют тонус;
- стрессы (острые, хронические), развитие психосоматических патологий;
- сбои в работе печени, в результате которых продуцируется желчь с измененным химическим составом;
- неправильное питание (переедание, употребление слишком много жирной пищи, несвоевременные завтраки, обеды и ужины);
- нарушения выработки кишечных гормонов, отвечающих за сократительную способность желчного пузыря;
- не системный прием пищи, употребление слишком жирной еды, переедание, недостаточное измельчение пищи, еда впопыхах и т.д.;
- аллергия, в результате чего нервно-мышечный аппарат желчного пузыря находится в раздраженном состоянии и не обеспечивает нормальные сокращения органа;
- недостаточная масса тела, малоподвижный образ жизни, мышечная дистрофия.
Причины вторичной дискинезии могут заключаться в следующем:
- наличие в анамнезе хронических заболеваний органов брюшной полости – киста яичника, пиелонефрит, аднексит и т.д.;
- перенесенный ранее дуоденит, язвенная болезнь, гастрит, атрофия слизистой оболочки желудочно-кишечного тракта;
- глистная инвазия;
- желчнокаменная болезнь, гепатит, холангит, холецистит;
- врожденные аномалии желчных путей и желчного пузыря;
- эндокринные нарушения, гормональные скачки;
- воспалительные заболевания желудочно-кишечного тракта, вызванные болезнетворными бактериями, к примеру, сальмонеллой.
Есть зафиксированные случаи диагностирования дискинезии желчевыводящих путей на фоне малоподвижного образа жизни, лишнего веса (ожирение 2-3 стадии), чрезмерных физических нагрузках (особенно, если постоянно поднимаются тяжести) и после психоэмоциональных срывов.
Клиническая картина описываемой патологии достаточно выражена, поэтому диагностика не представляет трудностей специалистам. Основными симптомами дискинезии желчевыводящих путей у взрослых являются:
- Диспептический синдром характеризуется тошнотой, горечью и сухостью во рту, отрыжкой с горьким привкусом, вздутием живота, неустойчивым стулом с преобладанием запоров или поносов, жирным стулом. Такие симптомы обусловлены нарушениями процессов пищеварения, связанными с недостаточным или избыточным поступлением желчи в просвет кишки.
- Болевой синдром. Возникновение боли обусловлено погрешностями в диете или стрессовыми ситуациями. При гиперкинетической форме дисфункции пациента беспокоят боли спастического характера в правой половине живота под ребрами, отдающие в левую половину грудной клетки, в лопатки или принимающие опоясывающий характер. При гипокинетической форме боли носят характер распирающих, тянущих, с иррадиацией или без нее, усиливающихся или исчезающих при перемене положения тела. Боли могут самостоятельно исчезать и возникать вновь с различной периодичностью – от нескольких приступов в день до редких эпизодов на протяжении месяца.
- Астено-вегетативный синдром характеризуется слабостью, повышенной утомляемостью, чувством постоянной разбитости, сонливостью или бессонницей, повышенным уровнем тревожности и другими признаками.
- Холестатический синдром возникает редко при гипокинетическом варианте дискинезии, когда продолжающая нормально вырабатываться желчь не поступает в должном объеме в кишку, а накапливается в желчном пузыре, приводя к появлению желтушности кожных покровов и склер, кожного зуда, темной мочи и светлого кала, увеличению печени.
- Симптомы невроза — панические атаки, фобии (страхи), навязчивые мысли, навязчивые действия, агрессия, озлобленность, плаксивость, обидчивость и др.
Если больной страдает от проявлений гипотонической дискинезии, то для такого состояния характерна тупая и ноющая боль, при которой проявляется также ощущение распирания в области правого подреберья. Такая боль постоянно беспокоит пациента, при этом у него заметно снижается аппетит, человека часто тошнит, проявляется отрыжка. Подъема температуры тела не наблюдается, клинический анализ крови также не свидетельствует о наличии отклонений.
Если речь идет о гипертонической дискинезии, то боль отличает приступообразный характер. При этом боль достаточно острая, однако продолжается короткий период времени. Болевые ощущения могут отдавать в правое плечо или лопатку. Особенно часто такие приступы возникают после употребления жирных блюд, сильного напряжения, как физического, так и эмоционального. Очень часто больные гипертонической дискинезией отмечают проявление горечи во рту, что чаще всего случается по утрам.
Как правило, при дискинезии желчевыводящих путей пациенты обращаются за помощью к врачам практически сразу же после первого приступа болевого синдрома. Но многие из них, сняв неприятные симптомы, прекращают назначенное лечение, тем самым провоцируя развитие осложнений:
- дуоденит – воспалительный процесс на оболочке двенадцатиперстной кишки;
- образование камней в желчном пузыре и его протоках – желчекаменная болезнь;
- хронический холецистит – воспаление желчного пузыря, которые длится более 6 месяцев подряд;
- атопический дерматит – кожное заболевание, которое является следствием снижения уровня иммунитета;
- панкреатит хронического характера – воспаление поджелудочной железы в течении 6 месяцев.
Дискинезия желчевыводящих путей имеет достаточно благоприятный прогноз и не сокращает продолжительность жизни пациента. Но при отсутствии полноценного лечения и несоблюдении рекомендаций диетолога развитие вышеперечисленных осложнений неизбежно. И даже эти заболевания не являются опасными для жизни человека, но состояние больного будет значительно ухудшаться, со временем приведет к инвалидизации.
Значительную роль в диагностике играют инструментальные обследования больного. Наиболее эффективные результаты дают дуоденальное зондирование, ультразвуковое исследование, гастродуоденоскопия, холецистография.
- Ультразвуковое исследование при дискинезиях желчевыводящих путей проводиться в два этапа. Сначала натощак, а потом повторно через 30-40 минут после «пробного завтрака». В результате таких процедур анализируется функциональность желчных путей.
- Дуоденальное зондирование проводиться с помощью специального зонда, который помещается в двенадцатиперстную кишку. В процессе исследования берут образцы желчи для лабораторного анализа. Во время манипуляций отслеживается работа желчевыводящих путей, открытие их сфинктеров, анализируется количество выделяемой желчи.
- Пероральная холецистография. В процессе исследования больной выпивает контрастное вещество. Когда оно попадает в мочевой пузырь, проводиться исследование его функционирования, на основе которого можно сделать вывод о том, дискинезия какой формы проявляется у пациента.
- Гастродуоденоскопия проводиться с помощью зонда. В процессе этой процедуры анализируется состояние слизистых оболочек пищевода, желудка и двенадцатиперстной кишки. Если слизистая этих органов находиться в состоянии воспаления и раздражения, то можно сделать вывод об излишке выделения желчных кислот.
- Лабораторные методы: для оценки состояния желчевыводящей системы используют биохимический анализ крови. Анализ крови на липидный спектр, или «липидограмма» показывает содержание липопротеинов высокой, низкой и очень низкой плотности (ЛПВП, ЛПНП, ЛПОНП), а также холестерина.
Также необходимо проводить дифференциальную диагностику заболевания с другими патологиями желудочно-кишечного тракта, при которых отмечается сходная симптоматика.
У взрослых лечение должно быть комплексным, направленным на нормализацию оттока желчи и недопущение ее застоя в желчном пузыре.
Для этого в терапии дискинезии желчевыводящих путей применяются следующие методы:
- Соблюдение диеты (стол № 5);
- Нормализация и поддержание режима труда и отдыха;
- Прием минеральных вод;
- Физиотерапия (электрофорез, диадинамические токи, парафиновые аппликации);
- Применение закрытых тюбажей и дуоденального зондирования;
- Иглоукалывание;
- Массаж;
- Санаторно-курортное лечение (Трускавец, Миргород, закарпатские курорты Украины);
- Прием лекарственных препаратов, нормализующих отток желчи, купирующих болевой синдром, снимающих спазм сфинктеров и устраняющих тягостную симптоматику (ферментные, желчегонные, спазмолитики);
- Прием лекарственных препаратов, нормализующих состояние нервной системы (успокоительные, седативные, тонизирующие средства и т.д.).
Обязательными методами лечения дискинезии являются нормализация режима труда и отдыха, соблюдение диеты, прием лекарственных препаратов и применение тюбажей. Все остальные методы являются вспомогательными, и могут применяться по желанию и при наличии возможности. Длительность применения обязательных методов лечения дискинезии составляет 3 – 4 недели. Вспомогательные методы можно применять гораздо дольше, периодически повторяя курсы с целью профилактики рецидива заболевания.
Поскольку дискинезия относится к заболеваниям, причиной которых является нарушение нервной регуляции, напрямую зависит от состояния психики, то перед началом лечения нарушений двигательной активности в желчевыводящих путях при использовании желчегонных препаратов, необходимо провести восстановление психического фона пациента. Если патология появилась на фоне депрессивного состояния, необходимо назначить курс легких антидепрессантов. Ежели нарушение процесса желчеотделения было вызвано выраженным беспокойством, неврозами, то целесообразно начать с нейролептиков и транквилизаторов.
Подобные препараты может назначить психиатр или врач-психотерапевт. Помимо этого, проводится лечение причины возникновения дискинезии: коррекция дисбактериоза, ликвидация гиповитаминоза, лечение аллергии, противоглистная терапия.
Выбор препаратов для восстановления функций желчеообразования и желчевыделения зависит от типа дискинезии.
- При гипотоническом типе дискинезии желчевыводящих путей назначают фламин, холецистокинин, сульфат магния, панкреозимин; минеральные воды высокой минерализации (Ессентуки 17, Арзни и др., комнатной температуры или слегка подогретые за 30-60 минут до еды в зависимости от секреции желудка). Фитотерапия: кукурузные рыльца, цветки бессмертника, ромашки, листья крапивы, плоды шиповника, зверобой, душица.
- При гипертоническом типе дискинезии желчевыводящих путей применяют оксафенамид, никодин, минеральные воды слабой минерализации (Славяновская, Смирновская, Ессентуки 4, 20, Нарзан в горячем или подогретом виде 5-6 раз в день). Для фитотерапии используют цветы ромашки, мяту перечную, корень солодки, корень валерианы, траву пустырника, плоды укропа.
- При внутрипеченочном холестазе проводят тюбажи (беззондовый дренаж желчевыводящей системы, или «слепое» зондирование) 1-2 раза в неделю. Назначают тонизирующие препараты, холеретики и холекинетки. При повышенной активности печеночного фермента АлТ холеретики не назначают.
- При гипокинетическом типе дискинезии желчевыводящих путей рекомендуют сорбит, ксилит, холецистокинин, панкреозимин, сульфат магния, минеральные воды высокой минерализации комнатной температуры или слегка подогретые за 30-60 минут до еды. Фитотерапия как при гипотоническом типе.
- При гиперкинетическом типе дискинезии желчевыводящих путей используют спазмолитики коротким курсом, препараты калия и магния, минеральные воды слабой минерализации в подогретом виде 5-6 раз в день. Фитотерапия: цветы ромашки, мята перечная, корень солодки, корень валерианы, трава пустырника, плоды укропа.
Терапия в каждом случае подбирается индивидуально, и для этого нужно обращаться к специалисту. Будет назначено комплексное обследование, и после постановки диагноза врач выберет подходящие препараты. Самолечение опасно: неправильное распознавание симптомов может привести только к ухудшению самочувствия.
Основой лечения дискинезии является питание. Только благодаря четкому соблюдению правил можно избежать появления приступов и провести профилактику хирургических осложнений таких, как желчно-каменная болезнь и острый холецистит. Диета при дискинезии подразумевает соблюдение общих правил питания, однако есть моменты, которые существенно отличаются в зависимости от типа заболевания (гиперкинетического и гипокинетического).
Из рациона питания при любом виде дискинезии следует полностью исключить следующие продукты:
- острое, жареное, жирное, копченое, кислое, соленья и все консервированное;
- жирные сорта мяса и рыбы;
- кондитерские изделия, в том числе шоколад, какао;
- выпечка из сдобного теста;
- газированные напитки, кофе, алкоголь;
- приправы;
- овощи, раздражающие ЖКТ – чеснок, лук, редис, щавель;
- продукты, усиливающие газообразование в кишечнике (бобовые, ржаной хлеб и др.);
- молоко;
- маринады.
Особенности питания при гипомоторной дискинезии. Рацион должен состоять из продуктов, которые стимулируют моторику желчевыводящих путей:
- сливки;
- яйца;
- черный хлеб;
- сметана;
- растительное и сливочное масло;
- овощи (вареные, тушеные, запеченные);
- фрукты.
Особенности питания при гипермоторной дискинезии:
При наличии этой формы патологии необходимо в обязательном порядке исключить из ежедневного рациона продукты, которые стимулируют желчеотделение и желчеобразование: газировку, бульоны, свежие овощи, жирные кисломолочные и молочные продукты, черный хлеб, животные жиры.
При любой форме дискинезии необходимо принимать пищу по 5 – 6 раз в сутки небольшими порциями (содержимое порции должно умещаться в двух пригоршнях). Не допускать перерывов между приемами пищи более 2 часов. Все блюда и напитки должны быть теплыми или комнатной температуры, а не холодными или горячими, поскольку слишком высокая или низкая температура могут спровоцировать приступ дискинезии. Соль необходимо ограничить, потребляя не более 3 г в сутки, чтобы устранить застой жидкости в тканях. Готовить различные блюда следует методами варки, запекания или на пару.
Минеральные воды нужно пить регулярно, по 1/2 — 1 стакану за 20 – 30 минут до еды в теплом виде, выбирая необходимую разновидность в зависимости от формы дискинезии. Так, при гипомоторной дискинезии рекомендуется пить воды высокой минерализации (например, Ессентуки 17, Баталинская, Боржоми, Машук и др.), а при гипермоторной – низкой минерализации (например, Дарасун, Карачинская, Липецкая, Нарзан, Смирновская и т.д.).
Минеральные воды можно и нужно пить, как и соблюдать диету, длительный промежуток времени, то есть минимум 3 – 4 месяца. Однако если минеральные воды невозможно включить в комплексную терапию заболевания, то от их употребления вполне можно отказаться.
Для пациента с дискинезией желчевыводящих путей очень важно вести здоровый образ жизни, в понятие которого входят:
- отказ от вредных привычек,
- умеренная физическая активность, без физических перегрузок,
- рациональный режим труда и отдыха,
- полноценный ночной сон,
Главная составляющая образа жизни – здоровое питание – исключение жирной, жареной, острой, соленой, пряной пищи, ограничение продуктов животного происхождения, увеличение потребления продуктов растительного происхождения. В период лечения дискинезии следует соблюдать строгую диету, или лечебный стол №5.
В домашних условиях лечение дискинезии лучше всего проводить в комплексе с использованием народных методик. Но перед их приготовлением и приемом следует проконсультироваться с лечащим врачом
Используются настои, отвары, экстракты и сиропы трав, способных активизировать образование желчи, наладить двигательную функцию сфинктеров и желчных протоков.
- При гипертоническом и гиперкинетическом типе применяется мята, цветы ромашки, трава пустырника, корень солодки, плоды укропа, корень валерианы.
- Пи гипотонической и гипокинетической форме используют для фитотерапии плоды шиповника, цветки бессмертника, зверобой, кукурузные рыльца, душица, листья крапивы, ромашка.
Желчегонным действие обладает расторопша, бессмертник, пижма, листья и корень одуванчика, кукурузные рыльца, цикорий, шиповник, дымянка аптечная, петрушка, корень куркумы, тмин, тысячелистник.
Отвары из трав применяют за 20-30 минут до приемов пищи.
При отсутствии долгожданного облегчения после адекватной и комплексной консервативной терапии доктора используют хирургические методики. Они могут быть:
- малоинвазивными (чаще с применением эндоскопической аппаратуры);
- радикальными.
В случае выявленной дисфункции сфинктера Одди проводят:
- инъекции непосредственно в данный сфинктер ботулотоксина (он значительно уменьшает спазм и давление, но эффект временный);
- баллонную дилатацию этого сфинктера;
- постановку особого катерера-стента в желчный проток;
- эндоскопическую сфинктеротомию (его иссечение вместе с дуоденальным соском) с последующей (в случае необходимости) хирургической сфинктеропластикой.
Крайней мерой борьбы с тяжелым гипотонически-гипокинетическим вариантом билиарной дисфункции является холецистэктомия (полное удаление атоничного желчного пузыря). Ее осуществляют лапароскопическим (вместо разреза на брюшной стенке делают несколько проколов для аппаратуры и инструментов) или лапаротомическим (с традиционным разрезом) путем. Но эффективность данного серьезного оперативного вмешательства не всегда чувствуется пациентами. Нередко после этого возобновление жалоб связано с развившимся постхолецистэктомическим синдромом. Проводят редко.
Для терапии у детей предпочтение отдается растительным препаратам. Они подбираются в зависимости от вида патологии.
Так, при гипомоторной дискинезии назначаются:
- медикаменты, повышающие тонус желчевыводящих путей: сульфат магния, сорбит или ксилит;
- препараты, стимулирующие образование желчи: холагол, холосас, аллохол, лиобил;
- «слепые зондирования» с приемом сорбита или ксилита;
- растительная терапия: отвары из одуванчика, шиповника, кукурузных рылец, мяты;
- минеральные воды: «Ессентуки 17».
При гипермоторной дискинезии лечение проводится:
- растительная терапия: отвары зверобоя, ромашки, двудомной крапивы;
- препараты-спазмолитики: эуфиллин, риабал;
- электрофорез с новокаином на область желчного пузыря;
- маломинерализованные воды: «Славяновская», «Смирновская».
После купирования приступа проводится реабилитация в санатории, где назначаются минеральные воды, другие физиопроцедуры:
- ванны хлоридно-натриевые;
- СВЧ-терапия;
- гальванический воротник по Щербаку;
- с седативной целью: хвойные ванны, бромэлектросон;
- для улучшения двигательной активности желчевыводящих путей: СМТ-терапия, электрофорез магния сульфата.
- для устранения спазма желчевыводящих путей: магнитотрапия, электрофорез спазмолитиков (но-шпы, папаверина) на область желчевыводящих путей/
Дети с дискинезией состоят на учете у детского гастроэнеролога, невролога и педиатра. Им дважды в год назначается плановое проведение УЗИ. Также раз в 6 месяцев проводятся курсы желчегонной терапии. Раз или два в год ребенку даются направления на проведение санаторно-курортного лечения.
Чтобы не допустить появления и развития патологии следует:
- Наладить полноценный сон и отдых (спать не менее 8 часов в сутки);
- Обеспечить ежедневные прогулки на свежем воздухе;
- Организовать правильное и сбалансированное питание;
- Исключить наличие стрессов и психоэмоциональных нагрузок.
При вторичной профилактике (т.е. уже после выявления дискинезии) предупредить заболевание возможно, придерживаясь рекомендаций врача и регулярно проходя профилактические осмотры
По материалам medsimptom.org
Интересная, полезная и необходимая информация для Вашего здоровья

Согласно вездесущей статистике, дискинезия очень распространена – на ее долю приходится почти 70% всех заболеваний желчных протоков. Этой напастью страдают как взрослые, так и дети. Но все же среди женщин дискинезия желчных путей встречается гораздо чаще, чем среди мужчин.
По большому счету термином дискинезия обозначается нарушение моторики какого-либо органа. В данном случае нарушаются сократительные функции желчного пузыря и протоков и нарушается работа сфинктера Одди.
Сфинктер Одди регулирует поступление желчи в кишечник. Считается, что нарушения моторики протоков происходит из-за того, что в какой-то момент сфинктер, протоки желчный пузырь начинают работать несогласованно. Сила сокращений становится либо слишком сильной, либо слишком малой. И, соответственно, желчь в кишечник поступает либо с избытком, либо в недостаточном количестве. Отсюда – различные проблемы и симптомы дискинезии.
Биопсия сфинктера в 60% случаев показывает, что в области сфинктера имеется воспаление, фиброз или мышечная гипертрофия – избыточное развитие мышечной ткани. Но в 40% нет никаких особых изменений, а налицо просто моторные нарушения. Предлагаем экономичный отдых в Крыму на черноморском побережье!
Сегодня эта болезнь изучена вдоль и поперек. И все же осталось много неясного. Причины, которые приводят к ее развитию, с одной стороны известны. Но с другой стороны, далеко не у всех эти факторы приводят к развитию дискинезии. Итак, выявлено, что дискинезия может быть первичной или вторичной. Причем в самостоятельном виде, случающаяся первично дискинезия встречается гораздо реже – только в 1 случае из 10.
Первичные расстройства вызывает большой круг факторов. Очень часто в этом случае дискенезия может развиваться при систематических нарушениях питания. Если жирное, острое, жаренное являются излюбленными блюдами, то дискинезия может не замедлить себя ждать. Особенно если при этом пища употребляется нерегулярно в течение дня и долгие голодовки сменяются обильными трапезами к вечеру. Также к развитию дискинезиии может приводить вегетососудистая дистония (нейроциркулярная дистония). Но здесь есть и иные точки зрения. Ряд исследователей, напротив, считают, что не вегетососудистая дистония вызывает дискинезию желчных путей, а, напротив, дискинезия и гастродуодениты вызывают развитие симптомов, которые приписывают вегетососудистой дистонии. И лечебные мероприятия от дискинзии приводят к тому, что исчезают признаки мигрени и ВСД, о чем мы уже писали на нашем сайте a2news.ru.
Многие исследователи сходятся во мнении, что спусковым крючком, запускающим процесс нарушения оттока желчи, являются различны невротические реакции. Неврозы, стрессы, постоянное беспокойство очень быстро приводят к тому, что моторные функции протоков нарушаются. Из-за постоянного внутреннего напряжения блокируется правильное сокращение протоков и развивается дискинезия. Словом, как всегда, все болезни от нервов. Тибетская медицина и европейская психосоматика утверждают, что дискинезия поражает людей, которые часто впадают в гнев.
Вторичные дисфункции могут быть следствием гормональных расстройств, различных системных заболеваний, гепатита и цирроза печени, сахарного диабета, камней в желчном пузыре и так далее. Атопический дерматит, аллергия пищевая могут провоцировать развитие дискинезий.
Дискинезия желчных путей может вполне быть следствием гормонального дисбаланса и эндокринных расстройств. Сахарный диабет, тиреотоксикоз, нарушения выработки половых гормонов вполне могут привести к дискинезии. Об этом мало кто знает.
И почти никогда не учитывают связи между хроническими болезнями уха, горла, носа и дискинезией. А между тем, она тоже имеется.
Интересно, что неправильный образ жизни имеет очень сильное значение. Приверженность к полуфабрикатам, сублимированной пище и всевозможным консервам часто приводят к нарушению тока желчи. Если сюда прибавить гиподинамию и просиживание часами за компьютером, то можно почти не сомневаться в том, что рано или поздно врач поставит диагноз дискинезия желчных путей. Особенно, если к этому есть предрасположенность – а врачи не сбрасывают со счетов и наследственный фактор.
Спровоцировать нарушения подачи желчи могут обычные паразиты – лямблии, вирусный гепатит, заболевания желудочно-кишечного тракта – панкреатит, гастрит, язва.
Гораздо реже причиной дискинезии являются объективные причины – аномалии развития желчного пузыря и желчных путей.
Дискинезия может быть гиперкинетической и гипокинетической. При гиперкинетической форме желчи поступает в кишечник слишком много. Происходит это потому, что тонус желчного пузыря повышается, и он начинает сокращаться слишком сильно и быстро. Сфинктер при этом открывается недостаточно, что и провоцирует боли. Чаще всего такой формой страдают молодые люди. Здесь ключевым фактором развития болезни могут быть именно стрессы и неврозы.
А вот гипокинетическая форма чаще встречается у людей в возрасте. При этом желчный пузырь сокращается недостаточно интенсивно.
Как уж было сказано, существует две формы дискинезий желчных путей. И так как каждая из них вызывается совершенно отличными причинами, то и симптомы у разных форм дискинезии совершенно разные.
Конечно, боль – симптом основной. Но боль в том и другом случае будет совершенно разной. Для гиперкинетической дискинезии характерна приступообразная боль в виде желчных колик. Она может возникать внезапно и длиться не очень долго. При этом боли могут отдавать под лопатку, ключицу, спину с правой стороны. И, как правило, возникают они после еды или же ночью. Сопутствовать болезни могут брадикардия, спастические запоры.
При гипокинетической дискинезии боль в правом боку нельзя назвать острой – она носит характер тупой, распирающий. При этой форме часто отмечается беспричинная тошнота, чувство тяжести в желудке. Боли могут длиться долго, месяцами, стихая после приема пищи и желчегонных препаратов.
Вообще для течения болезни характерны приступы. Боли то появляются, то стихают.
Не только боль в правом боку может сказать, что пора к гастроэнтерологу. Есть еще немало признаков, по которым можно заподозрить у себя дискинезию желчных путей.
Если упадок сил, плохой сон и аппетит без всяких видимых причин становятся частыми гостями, а по утрам в рту ощущается неприятный горький привкус, то проверить желчные протоки пора. К другим настораживающим признакам относится неустойчивый стул – опять-таки без причины запоры сменяются поносами.
Почти наверняка никто из мужчин не свяжет снижение полового влечения с работой желчных протоков. И мало кто из женщин подумает, что нерегулярный менструальный цикл как-то связан с дискинезией. Между тем, это тоже одни из признаков наличия дискинезии.
Обнаружить проблему по симптомам можно. Но чтобы быть уверенным в диагнозе, надо провести полную диагностику. В первую очередь врач назначит сдать биохимический анализ крови, который позволит обнаружить, не повышен ли уровень печеночных ферментов. Необходимо будет сделать УЗИ печени и желчного пузыря, которые помогут оценить состояние протоков. Их расширение свыше 2 мм говорит об имеющемся патологическом процессе.
Врач дополнительно может назначить дуоденальное зондирование и тесты с применением специальных препаратов. При этом вводятся специальные лекарственные вещества, которые усиливают выработку желчи. Изменения фиксируются на УЗИ.
Чтобы лечение было эффективным, надо точно установить, какая это форма – гиперкинетическая или гипокинетическая. Каждая форма лечится по-разному.
При любой форме дискинезии главное – соблюдение определенной диеты и принципов правильного питания. О голоданиях и всяческих похудательных диетах придется забыть. И пора начать лечении болезней ЖКТ – гастрита и иже с ним.
При гиперкинетической форме важно соблюдать дробное питание с приемом пищи 4-5 раз в день, ограничивая жирные и мясные продукты, которые вызывают сокращения желчного пузыря. Всякие газированные напитки, торты и пирожные, пиво и чипсы должны исчезнуть со стола вместе с жареными котлетами. И смениться на протертые и отварные блюда, фрукты и ягоды. Лечение заключается в приеме спазмолитиков типа но-шпа и желчегонных препаратов, трав кукурузные рыльца, шиповник, мята перечная. Очень хорошим средством считается тюбаж – промывание желчных путей.
При гипокинетической форме нужно переключиться на продукты, имеющие желчегонные свойства, – сметану, яйца всмятку, сливочное и растительное масло, сливки, черный хлеб. Такие продукты стимулируют активность желчных путей. Такими же свойствами обладают экстракт алоэ, элеутерокок, женьшень и растительные желчегонные сборы – цветки бессмертника, тысячелистник, листья мяты, плоды кориандра, петрушка, одуванчик, тысячелистник обыкновенный, аир болотный, барбарис. В этом случае хорошо действует тюбаж с карловарской солью, сернокислой магнезией или сорбитом.
Широко применяют для лечения дискинезии водолечение, лазер, иглорефлексотерапия, санаторно-курортное лечение.
В любом случае последний прием пищи при дискинезии должен быть прямо перед сном. В этом случае желчные пути регулярно освобождаются, и застоя желчи не происходит. Так что про уверения глянцевых журналов про то, что есть после шести нельзя, можно смело забыть.
В особо серьезных случаях производится сфинктеротомия (рассечение сфинктера). После этого обычно боли прекращаются и о болезни можно забыть.
Профилактика дискинезии проста – не надо нервничать по пустякам, не есть, когда придется, и не налегать на жирные котлеты и фаст-фуд.
Дискинезия желчных путей – заболевание распространенное. Но часто этим заболеванием называют любые болезни, сопровождающиеся болями в правом подреберье. А это чревато тем, что можно не заметить развитие серьезного заболевания. Поэтому надо серьезно подходить к диагностике и лечению.
По материалам www.a2news.ru
. или: ДЖВП, дискинезия желчного пузыря и пузырного протока
Дискинезия желчевыводящих путей — это нарушение оттока желчи от печени по желчевыводящим путям (желчному пузырю и пузырному протоку). При этом структурные изменения этих органов отсутствуют. У больных отмечается либо слишком сильное, либо недостаточное сокращение желчного пузыря. В результате в двенадцатиперстную кишку поступает недостаточное количество желчи.
Заболевание в 10 раз чаще встречается у женщин, чем у мужчин.
- Боль в правом подреберье.
- При гиперкинетическом варианте дискинезии (то есть с повышенной сократительной активностью желчевыводящей системы) боль острая, приступообразная, кратковременная, может отдавать в правое плечо или правую лопатку. Как правило, боль возникает после физической или эмоциональной нагрузки, употребления жирной пищи.
- При гипокинетическом варианте дискинезии (то есть с пониженной сократительной активностью желчевыводящей системы) боль тупая, ноющая, практически постоянная, с редкими эпизодами отсутствия боли, сопровождается чувством распирания в правом подреберье.
- Приступы желчной колики – сильная боль в правом подреберье, возникающая внезапно, сопровождающаяся учащенным сердцебиением или чувством остановки сердца, страхом, онемением конечностей.
- Холестатический синдром (комплекс симптомов, возникающий вследствие уменьшения поступления желчи в двенадцатиперстную кишку – начальный отдел тонкого кишечника). Развивается менее чем в половине случаев. Проявления холестатического синдрома:
- желтуха (окрашивание в желтый цвет кожи, слизистых оболочек (например, полости рта), биологических жидкостей (например, слюны, слезной жидкости и др.));
- более светлый, чем обычно, кал;
- более темная, чем обычно, моча;
- гепатомегалия (увеличение печени);
- кожный зуд.
- Диспептические проявления (расстройства пищеварения):
- снижение аппетита;
- тошнота и рвота;
- вздутие живота;
- горечь и сухость во рту по утрам (чаще при гиперкинетическом варианте дискинезии – то есть с повышенной сократительной активностью желчевыводящей системы);
- неприятный запах изо рта.
- Проявления невроза, то есть обратимого (можно вылечить) расстройства психики:
- повышенная утомляемость;
- раздражительность;
- гипергидроз (повышенное потоотделение);
- периодически возникающие головные боли.
- Снижение сексуальной активности.
В зависимости от особенностей моторики (сокращения мышц) желчевыводящих путей выделяют 2 формы заболевания.
- Гиперкинетическая (гипермоторная) дискинезия, то есть с повышенной сократительной активностью желчевыводящей системы. Чаще встречается в молодом возрасте.
- Гипокинетическая (гипомоторная) дискинезия, то есть с пониженной сократительной активностью желчевыводящей системы. Чаще встречается у людей старше 40 лет, а также у пациентов с неврозами (то есть обратимым (можно вылечить) расстройством психики).
В зависимостиот времениипричины возникновения выделяют первичные и вторичные дискинезии желчевыводящих путей.
- Первичные дискинезии желчевыводящих путей– связаны с врожденными (возникающими внутриутробно) пороками (нарушениями) развития желчевыводящих путей.
- Вторичные дискинезии желчевыводящих путей – развиваются в течение жизни, связаны с различными приобретенными заболеваниями (например, панкреатитом – воспалением поджелудочной железы).
- Причины первичных дискинезий желчевыводящих путей (связанных с врожденными (возникающими внутриутробно) пороками (нарушениями) развития желчевыводящих путей):
- удвоение желчного пузыря и желчных протоков;
- сужение желчного пузыря;
- перетяжки и перегородки в желчном пузыре.
- Причины вторичных дискинезий желчевыводящих путей(развивающихся в течение жизни) — различные заболевания, например:
- гастрит (воспаление слизистой оболочки желудка);
- дуоденит (воспаление слизистой оболочки двенадцатиперстной кишки);
- язвенная болезнь (образование язв – глубоких дефектов) желудка или двенадцатиперстной кишки;
- панкреатит (воспаление поджелудочной железы);
- холецистит (воспаление желчного пузыря);
- вирусный гепатит (системное заболевание с преимущественным поражением печени, вызываемое вирусами);
- неврозы (осознаваемые больными излечимые расстройства психики);
- гипофункция эндокринных желез (снижение выработки гормонов), например, гипотиреоз – гипофункция щитовидной железы.
Факторы риска развития дискинезий желчевыводящих путей.
- Наследственная предрасположенность (заболевание передается от родителей к детям).
- Нерациональное питание (особенно употребление большого количества жирной, жареной и острой пищи).
- Глисты (плоские и круглые черви) и лямблии (одноклеточные организмы, имеющие жгутики).
- Кишечные инфекции (инфекционные заболевания с преимущественным поражением пищеварительной системы).
- Гормональные нарушения (нарушения соотношения гормонов – биологически активных веществ, регулирующих все виды деятельности организма). Например, повышенная или сниженная выработка гормонов, нарушение их состава или транспортировки.
- Вегето-сосудитсая дистония (ВСД), или нейро-циркуляторная дистония (НЦД) — расстройства вегетативной нервной системы (часть нервной системы, регулирующей деятельность внутренних органов).
- Психоэмоциональное напряжение (психоэмоциональные стрессы).
- Значительные (чрезмерные) физические нагрузки.
- Малоподвижный образ жизни.
Врач гастроэнтеролог поможет при лечении заболевания
- Анализ анамнеза заболевания и жалоб (когда (как давно) появились боль и тяжесть в верхних отделах живота, желтушное окрашивание кожи, тошнота, рвота, утомляемость и другие симптомы, с чем пациент связывает их возникновение).
- Анализ анамнеза жизни. Есть ли у пациента какие-либо хронические заболевания, отмечаются ли наследственные (передаются от родителей к детям) заболевания, есть ли у пациента вредные привычки, принимал ли он длительно какие-нибудь препараты, выявлялись ли у него опухоли, контактировал ли он с токсическими (отравляющими) веществами, принимал ли лекарственные препараты, работал ли на вредном производстве, проживал ли в экологически неблагополучных районах.
- Физикальный осмотр. При осмотре определяется нормальная окраска кожи или ее желтушность, сниженное или повышенное питание. При пальпации (прощупывании) оценивается болезненность в правом подреберье, усиливающаяся на вдохе. При перкуссии (простукивании) определяются размеры печени и селезенки.
- Лабораторные методы исследования.
- Общий анализ крови может не выявить отклонений от нормы. При наличии воспалительных заболеваний появляется лейкоцитоз (повышение количества лейкоцитов — белых клеток крови), увеличение скорости оседания эритроцитов – красных клеток крови (СОЭ — неспецифический лабораторный показатель, отражающий соотношение разновидностей белков крови).
- Общий анализ мочи выявляет более темное окрашивание мочи, чем должно быть в норме, в ней могут обнаруживаться желчные пигменты (красящие вещества, выделяемые желчью).
- Биохимический анализ крови. Определяется уровень креатинина (продукта распада белка), мочевой кислоты (продукта распада веществ из ядра клетки), общего белка и его фракций (разновидностей), щелочной фосфатазы (ЩФ), гамма-глутамил-транспептидазы (ГГТ), аланин-аминотрансферазы (АлАТ или АЛТ), аспартат-амиминотрасферазы (АсАТ или АСТ), билирубина (желчного пигмента – красящего вещества, продукта распада эритроцитов), электролитов (калий, натрий, кальций, магний).
- Липидограмма (анализ содержания липидов – жироподобных веществ – в крови). Может выявить нарушения нормального содержания различных липидов.
- Маркеры вирусных гепатитов (признаки наличия в организме вирусов, способных повреждать печень).
- Исследование кала на наличие плоских и круглых червей, а также простейших (одноклеточных организмов).
- Инструментальные методы исследования.
- Ультразвуковое исследование (УЗИ) органов брюшной полости выявляет изменение размеров и формы желчного пузыря, наличие в нем камней, перегибов или перетяжек.
- Ультразвуковое исследование желчного пузыря с пробным завтраком. После выполнения ультразвукового исследования желчного пузыря натощак пациенту дается пробный завтрак, содержащий большое количество жиров (например, стакан сметаны или два яичных желтка). Через 30 и 60 минут вновь выполняется ультразвуковое исследование желчного пузыря. Врач оценивает, насколько своевременно и полно сократился желчный пузырь после приема пищи. Это исследование позволяет оценить форму дискинезии желчевыводящих путей – гиперкинетическая (то есть с повышенной сократимостью мышц желчевыводящих путей) или гипокинетическая (то есть с пониженной сократимостью мышц желчевыводящих путей).
- Дуоденальное зондирование. При этом исследовании в двенадцатиперстную кишку через нос или рот вводят зонд (трубку) на длительное время. Периодически через зонд берут порции желчи для исследования. При исследовании желчи выявляют признаки воспаления, камнеобразования и др.
- Фиброэзофагогастродуоденоскопия (ФЭГДС) – изучение состояния поверхности пищевода, желудка, двенадцатиперстной кишки с помощи эндоскопов (оптических приборов). Проводится при подозрении на заболевание этих органов как причину дискинезии желчевыводящих путей.
- Пероральная холецистография – метод исследования, при котором пациент выпивает контрастное (то есть делающее места его накопления видимыми на рентгене) вещество, накапливающееся в желчном пузыре. Позволяет оценить размеры и форму желчного пузыря, наличие аномалий (нарушений) его развития.
- Внутривенная холецистография – метод исследования, при котором внутривенно вводится контрастное вещество, накапливающееся в желчном пузыре. Позволяет оценить размеры и форму желчного пузыря, наличие аномалий (нарушений) его развития. Противопоказано при аллергии (индивидуальной повышенной чувствительности) к препаратом йода.
- Эндоскопическая ретроградная холангиопанкреатиграфия (ЭРХПГ) – сочетание эндоскопического и рентгенологического методов, дающее изображение желчевыводящих путей.
- Гепатобилиарная сцинтиграфия – радиоизотопный метод исследования, при котором внутривенно вводится радиоактивный препарат, избирательно накапливающийся в печени и желчевыводящих путях, что позволяет получить их точное изображение.
- Возможна также консультация терапевта.
Цель лечебных мероприятий при дискинезии желчевыводящих путей — нормализация оттока желчи и недопущение ее застоя в желчном пузыре.
- Соблюдение режима труда и отдыха:
- полноценный ночной сон не менее 8 часов;
- отход ко сну не позже 23 часов;
- чередование умственной и физической деятельности (например, выполнение гимнастики после двух часов работы за компьютером);
- прогулки на свежем воздухе.
- Диетотерапия: диета №5.
- Питание 5-6 раз в сутки малыми порциями для улучшения выведения желчи.
- Исключение из рациона острой, жирной, жареной, копченой пищи, консервов.
- Пониженное содержание в пище соли (до 3 граммов в стуки) и специй для уменьшения застоя жидкости в организме.
- Прием минеральных вод:
- высокой минерализации (то есть с большим содержанием солей) при гипомоторной дискинезии желчевыводящих путей (с пониженной сократительной активностью желчевыводящей системы);
- низкой минерализации (то есть с малым содержанием солей) при гипермоторной дискинезии желчевыводящих путей (повышенной сократительной активностью желчевыводящей системы).
- Консервативное (безоперационное) лечение.
- Холеретики (желчегонные) средства облегчают отток желчи.
- Холеспазмолитики (препараты, снижающие повышенный тонус мышц желчевыводящих путей) применяются при гипермоторном варианте дискинезии.
- Ферментные препараты облегчают переваривание пищи при гипомоторной дисфункции.
- Сборы лекарственных трав назначаются курсами 2 раза в год. Состав сбора трав зависит от варианта дискинезии (гиперкинетический или гипокинетический).
- Дуоденальные зондирования – удаление через зонд (трубку) содержимого двенадцатиперстной кишки после введения препаратов, стимулирующих выброс желчи из желчного пузыря.
- Закрытые тюбажи (очищение) желчного пузыря, или « слепое» зондирование – прием желчегонных средств в условиях, облегчающих отток желчи (в положении на правом боку, с теплой грелкой на правом подреберье).
- Лечение нейротропными (влияющими на нервную систему) препаратами по рекомендации психотерапевта.
- Физиотерапевтическое лечение (то есть физическими методами с помощью медицинских приборов).
- Диадинамотерапия (лечебное воздействие электрического тока различной частоты на область правого подреберья).
- Электрофорез (воздействие на организм постоянного электрического тока и вводимых с его помощью лекарственных веществ) с препаратами магния на область печени.
- Акупунктура (иглоукалывание) — метод лечения, при котором воздействие на организм осуществляется введением специальных игл в особые точки на теле.
- Массаж (особенно точечный) – то есть с воздействием на определенные точки человеческого тела, влияющие на деятельность желчного пузыря.
- Гирудотерапия (лечение пиявками) с воздействием на биологически активные точки (проекции нервных окончаний соответствующих органов) желчного пузыря, печени, поджелудочной железы.
- Хирургическое лечениене эффективно, поэтому не проводится.
- Санаторно-курортное лечениев бальнеологических санаториях (то есть где проводится лечение минеральными водами) при возможности может проводиться 1 раз в год.
Осложнения дискинезии желчевыводящих путей.
- Хронический холецистит (воспаление желчного пузыря длительностью более 6 месяцев).
- Холангит (воспаление желчных протоков).
- Желчнокаменная болезнь (образование камней в желчном пузыре и желчных протоках).
- Хронический панкреатит (воспаление поджелудочной железы длительностью более 6 месяцев).
- Гастрит (воспаление слизистой оболочки желудка).
- Дуоденит (воспаление слизистой оболочки двенадцатиперстной кишки).
- Атопический дерматит (кожное проявление аллергии – повышенная чувствительность иммунной системы (системы защитных сил организма)). Развивается за счет всасывания не полностью переваренной пищи и токсических (вредных) веществ из-за неполноценного поступления желчи в кишечник.
- Снижение массы тела из-за нарушения всасывания питательных веществ в кишечнике.
Прогноз при дискинезии желчевыводящих путей благоприятный при своевременном полноценном лечении.
Заболевание не укорачивает срок жизни пациента.
Первичная профилактика дискинезии желчевыводящих путей (то есть до ее возникновения).
- Соблюдение режима труда и отдыха:
- полноценный ночной сон не менее 8 часов;
- отход ко сну не позже 23 часов;
- чередование умственной и физической деятельности (например, выполнение гимнастики после двух часов работы за компьютером);
- прогулки на свежем воздухе.
- Полноценное питание с ограничением жирной, жареной, копченой, соленой пищи, с достаточным содержанием овощей и фруктов.
- Исключение психоэмоциональных (стрессовых) ситуаций.
- Своевременное лечение неврозов — обратимых (то есть можно вылечить) расстройств психики.
Вторичная профилактика (то есть после возникновения дискинезии желчевыводящих путей) заключается в наиболее раннем ее выявлении, например, при регулярном проведении профилактических осмотров.
- Ивашкин В.Т., Лапина Т.Л. (ред.) Гастроэнтерология. Национальное руководство. – 2008. М., ГЭОТАР-Медиа. 754 с.
- Саблин О.А., Гриневич В.Б., Успенский Ю.П., Ратников В.А. Функциональная диагностика в гастроэнтерологии. Учебно-методическое пособие. – СПб. – 2002. – 88 с.
- Баярмаа Н., Охлобыстин А.В. Применение пищеварительных ферментов в гастроэнтерологической практике // РМЖ. – 2001. – том 9. – № 13–14. – с. 598–601.
- Калинин А.В. Нарушение полостного пищеварения и его медикаментозная коррекция // Клинические перспективы в гастроэнтерологии, гепатологии. – 2001. – №3. – с. 21–25.
- Атлас клинической гастроэнтерологии. Форбс А., Мисиевич Дж.Дж., Комптон К.К., и др. Перевод с англ. / Под ред. В.А. Исакова. М., ГЭОТАР-Медиа, 2010, 382 стр.
- Внутренние болезни по Тинсли Р.Харрисону. Книга 1 Введение в клиническую медицину. М., Практика, 2005, 446 стр.
- Внутренние болезни по Дэвидсону. Гастроэнтерология. Гепатология. Под ред. Ивашкина В.Т. М., ГЭОТАР-Медиа, 2009, 192 стр.
- Внутренние болезни. Маколкин В.И., Сулимов В.А., Овчаренко С.И. и др. М., ГЭОТАР-Медиа, 2011, 304 стр.
- Внутренние болезни: лабораторная и инструментальная диагностика. Ройтберг Г. Е., Струтынский А. В. М., МЕДпресс-информ, 2013, 800 стр.
- Внутренние болезни. Клинические разборы. Том 1. Фомин В.В., Бурневич Э.З. / Под ред. Н.А. Мухина. М., Литтерра, 2010, 576 стр.
- Внутренние болезни в таблицах и схемах. Справочник. Зборовский А. Б., Зборовская И. А. М., МИА, 2011 672 стр.
- Dorland’s Medical Dictionary for Health Consumers. 2007
- Mosby’s Medical Dictionary, 8th edition. 2009
- Saunders Comprehensive Veterinary Dictionary, 3 ed. 2007
- The American Heritage Dictionary of the English Language, Fourth Edition, Updated in 2009.
- Выбрать подходящего врача гастроэнтеролог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
По материалам lookmedbook.ru